中国医疗资源的配置:失衡与调整
代英姿,王兆刚
(1.东北财经大学 财政税务学院,辽宁 大连 116025;2.东北财经大学 国际商务外语学院,辽宁 大连 116025)
近十几年来,随着新技术革命的不断涌现和信息经济时代的到来,人力资本作为经济增长的重要作用日益凸显,医疗卫生以及健康投资便成为一个国家人力资本开发活动中极为重要的内容。医疗卫生事业是实际承担国民保健与健康资本投资的主要领域,其基本职能在于维护、改善和提高国民的健康水平。然而,在资源稀缺,尤其是经济发展水平还不够高的条件下,一个社会能够用于医疗卫生领域的资源又是有限度的,这就在客观上产生了如何以最优的方式将资源配置于医疗卫生领域的问题。
一、医疗资源配置的两种方式
一种资源配置能否达到最优的状态,取决于这种资源的任何变动是否会带来社会福利的损失。从福利经济学的角度来看,卫生资源配置的理想状态应满足三个要求:一是要使每一个社会成员都能够公平地获得基本的健康和医疗权利,即医疗的可及性。二是保证每一个社会成员都能够自由选择医疗机构和医疗产品消费的数量,平等地享受医疗服务,即医疗的公平性。三是保证医疗产品和服务提供者具有足够的激励和竞争,维持整个医疗供给系统的运营活力,即医疗体系的效率。在完全竞争的市场上,可以通过价格机制和资源的自由变动,实现医疗资源的最优配置。
但是,在现实中,医疗领域中还存在着市场缺陷。具体表现为:一是医疗消费具有正外部性而引起的消费不足,医疗服务的提供者的信息优势,会产生的诱导需求。二是医疗技术具有垄断性,从而导致价格信号的失灵,这使得医疗资源的配置,不能通过市场本身实现理想的状态。医疗领域的特殊性,客观上要求政府介入医疗资源的配置。政府的作用,就是运用行政手段将医疗资源配置到市场无法配置或失灵的领域。如何通过政府和市场的协调解决医疗资源配置问题,是各国政府面临的重要问题。欧洲一些国家更多地是发挥政府的作用,通过计划手段和政府融资来配置医疗资源,以实现医疗消费的可及性和公平性。而美国等国家,更多地是通过市场的作用配置医疗资源,注重医疗资源配置的效率[1]。
二、中国医疗资源配置的方式及其变革
1.行政化的医疗资源配置方式及其作用
在计划经济体制下,中国医疗资源大多数是通过国家计划手段和行政化的方式配置。国家、国有企业和集体经济承担医疗卫生的主要融资职能。城乡居民的医疗卫生获得是具有福利性的,医疗产品和服务作为公共物品,城乡居民免费或只付少量费用即可获得。政府卫生部门、国有企业和集体举办公立性质医疗机构承担主要的医疗服务的供给。
中国原有的行政性的医疗资源配置方式,是与城乡居民就业单位性质(即身份)所绑定的医疗保障制度相适应的。在城市,公费医疗和劳保医疗是两种主要的医疗保障形式。行政事业单位职工享受的是公费医疗,由所就业的单位确定一所公立医院为其提供定点的医疗服务。国有企业和集体企业职工享受劳保医疗,由所就业的单位投资举办医疗机构(医院或诊所),直接为其提供医疗服务。城市的综合医院和企业的医疗机构,为城市大多数居民提供了有效的医疗供给。在农村,原有的合作医疗制度,是农民的主要医疗保障形式。这种制度是以改革前的农村集体经济组织——生产队和人民公社为单位进行融资,建立卫生院和卫生所两级农村卫生服务机构,为农民提供比较典型的“俱乐部”性质的医疗产品和服务。
行政化的、绑定性的医疗需求与供给,使得在社会资源比较匮乏的中国,医疗资源的配置、分布比较合理和公平。它实际上是用较低的成本解决了大部分人的健康问题,曾被世界卫生组织称为发展中国家解决卫生问题的典范。
2.卫生保健制度的改革与医疗资源配置方式市场化倾向
伴随着经济体制改革,特别是20世纪90年代以后,市场化改革的实质性推进,中国原有的与计划经济相适应的福利性医疗保障制度开始解体,市场化医疗保障制度开始构建。到2003年,公费医疗只占1.2%,劳保医疗和农村合作医疗已基本消失,城镇职工基本医疗保险已占8.9%,无任何保险的人口占全部人口的比重为77.9%[2]。在医疗保障制度转型的过程中,近80.0%的人口丧失了基本的医疗保障。由此决定了对大多数居民来说,医疗服务的可及性和公平性丧失了,医疗体系的整体利用效率也不高。
1998年国家开始建立城镇职工的基本医疗保险制度,2005年以后,又进行新型合作医疗和城镇居民基本医疗保险试点并逐步向全国推广。截至2012年,以城市职工和居民的基本医疗保险、新型农村合作医疗等基本的社会医疗保险为主体的、多元化的医疗保障制度初步形成,覆盖人口已超过95.0%。实现了广覆盖、多层次、低水平的医疗保障改革的最基本目标。
在医疗保障体制改革的同时,中国的医疗供给体制也开始发生根本的变化。医疗资源的配置由原来的完全通过计划手段将人、财、物直接配置给供给方——医疗机构,转向以货币形式对需求方提供补贴,再通过消费者消费医疗产品和服务而流向医疗机构。这样就决定了医疗资源必定流向那些能够承担各种医疗保险服务、医疗技术先进、质量较高和服务较好的医疗机构。
在城市,政府所属的医疗机构资金供给方式的转变,一方面,使得公立医院的财政补贴在逐年减少,医院服务成本必须通过其提供的服务收费来补偿。目前,城市综合医院的财政补贴只占其收入的8.0%左右,它们就必然要不断地通过增加和更新医疗设备以及改善服务,拓展自己的发展空间和扩大医疗服务的范围。另一方面,原有的为劳保医疗服务的企业和产业部门的医疗机构,伴随着现代企业制度的建立,企业对所属医院停止资金供给,加之城市职工基本医疗保险制度的推进,使得产业部门就业的职工成为自由的医疗被保险人而与企业医疗机构脱离依附关系,这些医疗机构普遍面临着经营资金链断裂和服务对象流失的双重困境。《中国卫生统计年鉴》显示,作为计划经济时期社会特殊产物的企业医院,在与企业分离之前的1990年共有12万多个,占全国医院总量的44.7%,企业卫生所和门诊部占全社会总量的近88.0%,企业医院的床位数占全国医院总床位数的36.0%。此后,企业医疗机构便逐渐与企业分离。截至2006年企业卫生机构减少到28 147家,是1990年的22.0%[3]。
企业医院数量的减少主要是通过两种方式:一是大型公立医院收购或兼并具有一定规模的企业医院。二是由企业医院变为职工全员持股的股份合作性的非营利性医院。目前全国仅有4 000家企业医院和近两万家企业办的门诊部(所),它们为本企业职工提供医疗保障和一体化服务。这些企业医院,由于一直游离于卫生部门之外,加之是企业的附属机构,其技术水平和硬件设施以及人才建设等方面都与公立医疗机构有很大的差距,他们在夹缝中生存。一旦所属企业职工加入社会医疗保障系统,它们的生存就受到极大的威胁。企业医疗机构不断减少的过程,必然是医疗资源由基层较均衡的分布逐渐向大医院集中的过程。因为按照市场法则,具有技术、设备和人才优势的大医院,必然对刚刚获得自由就医选择权的职工具有极大的吸引力,医疗费用不断流向这些大医院。但是这些大医院毕竟数量有限,收费又较高,在医疗技术使用合理的情况下,缺乏以低成本替代高价服务的重复激励,对大多数居民来说,造成了“看病难、看病贵”的实际结果。
在农村,集体经济的解体,使得以集体经济融资为主的乡镇卫生院和村卫生室的经营失去了资金支持。特别是到了20世纪90年代末,乡镇卫生院门诊量和病床使用率都很低,经营面临极度的困境。为了挽救濒临破产的乡镇卫生院,1998年一些县政府进行了一项大胆的改革,将乡镇卫生院转制为私立或民营。有一定经济实力的个人购买乡镇卫生院的资产或承包经营乡镇卫生院,使得大部分乡镇卫生院起死回生。这项改革的实施,被作为全国农村卫生院改革的经验广为流传。全国大部分乡镇卫生院在经济和医疗体制改革过程中,改制成为民营医院或转为个人承包。原来由村集体经济支撑的村卫生室,也由于村集体经济停止资金供给,被迫转为个体所有或经营。农村医疗供给体制的变化,特别是个人经营能力有限和资金的约束,使得改革开放以后农村的医疗资源增速极为有限,甚至出现下降。2007年卫生统计数据显示,中国乡镇卫生院数量比1970年减少了30.0%以上;病床数比1985年减少了40.0%;与1981年相比,乡镇卫生院的诊疗人数由14.4亿次减少到4.4亿次;病床使用率由53.5%下降到34.8%,结果是农民“小病不出村,大病到城市”。2006年以政府融资为主的新型农村合作医疗制度开始建立,这给困境中经营的乡镇卫生院带来了希望。一方面,由于成为医疗保险的定点机构,且较之其他医疗机构,就医者获取的补偿比例较高,对农村患病居民具有更大的吸引力,提高了医疗服务数量,使这些机构经营困境得以改观。另一方面,为了提高筹资水平非常有限的新型合作医疗制度的保障效果,从长期考虑应建立农村初级卫生服务体系,近几年来,国家加大了对乡村两级卫生服务机构的投资和补贴,医疗资源开始向农村流动,但仍然无法改变农村缺医少药的局面。
由此可见,中国由医疗体制改革所引起的医疗配置方式的变化,虽然在某种程度上提高了医疗服务效率,但这种效率的提高,是以多数人的医疗获得的可及性和公平性的恶化为代价的。
三、中国目前医疗资源分布的失衡状态及所带来的问题
医疗资源配置方式的变化,导致了医疗资源分布的变动与调整。中国目前的医疗资源配置状况明显地呈现重城轻乡、重大轻小和重治轻防的非均衡倾向。
1.医疗资源城乡之间分布的非均衡
城乡医疗资源分布的非均衡,可以从以下三个数据反映出来。第一,在卫生经费分配上的城乡差别。中国卫生事业发展公报显示,2010年占总人口比重46.0%的城市,卫生总经费为11 783亿元,在总费用中所占的比重为67.2%。占总人口比重54.0%的农村,卫生总经费为5 758.9亿元。在总费用中所占的比重为32.8%。人均卫生费用城市为2 176.6元,农村为562.0元,仅为城市的0.3%。第二,城乡居民人均床位和人均卫生技术人员占有数量存在着较大差异。2010年医疗统计数据显示,2009年全国每千人口卫生技术人员数平均为4.2,其中市级为6.0,县级为2.5。而平均每千农业人口乡村医生和卫生员数仅为1.2,只是全国平均数的30.0%,全国每千人口医疗机构床位为3.3,每千农业人口乡镇卫生院床位数为1.0,只是全国平均数的30.0%。第三,在城乡医疗机构的资产占有量上也表现出巨大失衡。我们将医院与乡镇卫生院所拥有的资产总额和医疗设备进行比较,从中发现,只占全部医疗机构总量2.2%的医院,所拥有的资产总额占医疗机构全部资产总额的比重高达78.0%。而乡镇卫生院的资产总额占全部医疗机构资产总额的比重仅有7.7%。医院万元以上的医疗设备价值占全部万元医疗设备价值的比重达82.0%,其中50万元以上设备台数占73.0%,50万—99万元设备台数占84.0%,100万元以上设备台数占91.0%。而乡镇卫生院所拥有的医疗设备比较低,具体情况如表1所示。

表1 2009年医院和乡镇卫生院拥有医疗设备情况
资料来源:2010年《中国卫生统计年鉴》,www.mch.gov.cn/。
由此可见,中国城乡现有医疗资源分布的巨大差异,是在医疗制度改革以后,医疗费用和医疗资源不断地向城市集中的过程中形成的。这样一种局面,势必导致城乡居民在医疗获得的可及性和公平性上的差异,同时,对医疗体系整体的运行效率产生影响。
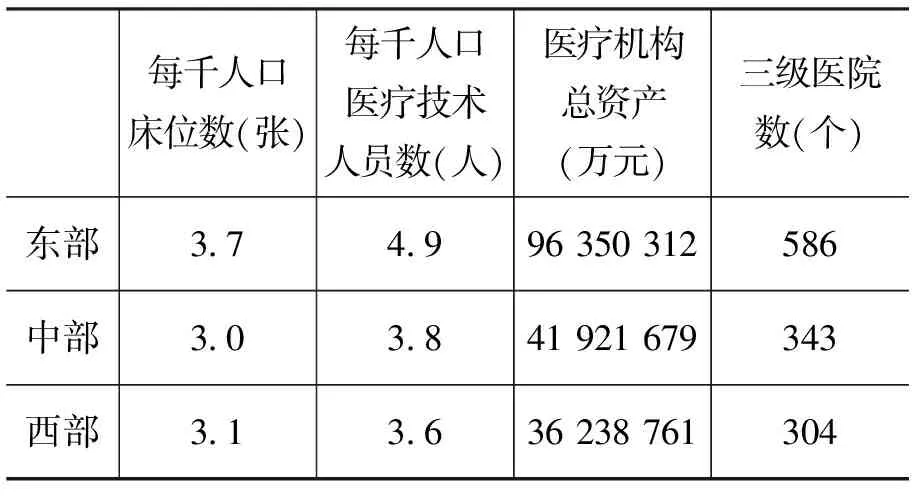
表2 2009年东、中和西部医疗资源拥有量的部分指标
资料来源:2009年《中国卫生统计年鉴》,www.mch. gov.cn/。
2.医疗资源地区之间配置的失衡
考虑到各地区的人口差异,对其医疗资源的比较,我们采用了每千人口医疗机构床位数、每千人口医疗技术人员数、医疗机构资产总额和三级医院数量等指标,具体情况如表2所示。
从表2可以看出,中国的医疗资源配置在地区上,呈现出东高西低的状态。从医疗机构的总资产来看,中、西部只是东部的43.0%和38.0%。三级医院的数量也明显低于东部。仔细分析各省的情况失衡更为严重。每千人口病床数最高的北京是7.2,最低的贵州是2.4,两者相差3倍。每千人口的卫生技术人员数最高的北京
是12.9,最低的贵州是2.4,两者相差5.4倍。地区医疗资源配置的差异,必然影响各地区居民医疗服务获得的公平性。
3.医疗资源在医疗服务体系中配置的失衡
在整个医疗卫生服务体系中,还存在着基层初级卫生保健机构与一般卫生服务机构的分工。初级卫生保健机构,不仅要为居民常见病和慢性病以及病后康复等提供诊疗服务,还承担着辖区内居民传染病预防、健康教育普及和健康档案管理等工作。基层医疗卫生机构是居民获得医疗服务最便捷、支付成本最低的医疗机构,也可称为居民健康的“守门人”。因此,对初级卫生保健机构的资源配置是最有效率的。但中国的医疗体制改革,由于医疗资源不断地向城市大医院集中,必然形成倒三角形态的医疗资源配置格局:即对城乡居民最具可及性和成本效益优势的初级医疗机构,卫生资源的配置明显不足,而在少数大医院却配置了更多的医疗资源,具体情况如表3所示。
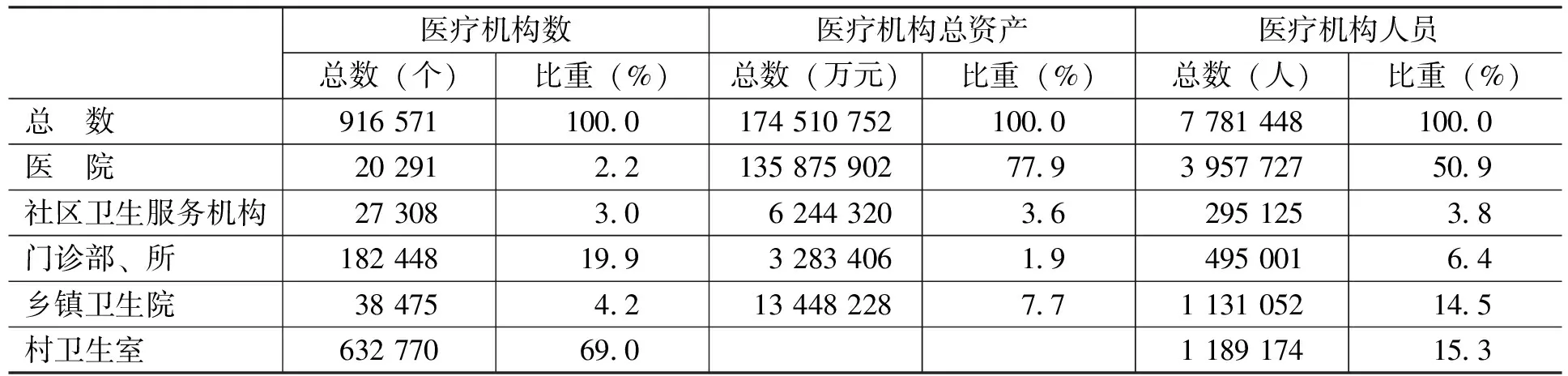
表3 2009年医院与基层卫生机构数量、总资产和人员相关指标
资料来源:2010年《中国卫生统计年鉴》,www.mch.gov.cn/。
从表3可以看出,在整个医疗体系中,医院占医疗机构总量只有2.2%,但其资产和人员所占比重分别高达77.9%和50.9%。占机构总数3.0%的社区卫生服务机构,其资产和人员所占比重分别为3.6%和3.8%。占机构总数19.9%的门诊部、所,其资产和人员所占比重仅为1.9%和6.4%。乡镇卫生院占医疗机构总量的4.2%,其资产和人员所占比重分别为7.7%和14.5%。村卫生室占机构总量的近70.0%,卫生人员所占比重为15.3%。如果考察各种医疗机构所拥有的物资资本,失衡就更严重了,具体情况如表4所示。

表4 2009年医院与基层医疗机构拥有的房屋、设备和床位数量
资料来源:2010年《中国卫生统计年鉴》,www.mch.gov.cn/。
从表4可以看出,医院拥有的房屋使用面积、万元以上的设备和床位数所占比重分别为55.4%、81.0%和70.7%。进一步计算可知,医院平均建筑面积为13 685m2,门诊部平均为22m2。在万元以上的医疗设备中,医院50万元以下的占73.1%,50—99万元的占83.8%,100万元以上的占90.8%[3]。
4.医疗资源在不同医疗项目配置的失衡
按照医疗卫生服务的性质,还可以将医疗服务分为妇幼保健、疾病预防、疾病治疗和康复等医疗项目。从成本效益角度,医疗资源的配置应按照保健、预防、治疗和康复等顺序来配置。因为前两项是保证良好的健康状态的关键,且可以较少的投入取得最大的效果。一旦患病到医院治疗,是一种事后的补救和对健康的修复,其成本较大,效果有限。中国医疗资源在医疗项目的配置方面,也表现为疾病预防和保健方面明显不足,具体情况如表5所示。

表5 2009年医疗资源在保健和疾病预防等机构中的配置情况
资料来源:2010年《中国卫生统计年鉴》,www.mch.gov.cn/。
从表5可以看出,从总资产、床位、卫生人员和万元以上设备等方面,疾病预防和保健服务方面所占的比重总体上均在8.0%以下。这种重治轻防的医疗资源配置,不仅会造成医疗体系运行成本的不断攀升,医疗体系的运行效率不高,而且由于保健和疾病预防是惠及多数居民的,治疗是针对少数患病者提供的医疗服务,又势必形成少数患病者能够较多地获得医疗服务,多数患病者得不到或获得较少的医疗服务,这有悖于基本医疗服务普遍受益的公平化目标。
医疗资源的配置极度向城市、向大医院、向发达地区倾斜,必然导致城乡大多数居民不能公平地获得医疗服务。目前“看病难”和“看病贵”的问题就是一个突出的表现。“看病难”和“看病贵”都体现在城市的综合医院服务能力限制和超出大多数居民医疗支付能力的较高的医疗收费上。统计数据显示,2010年大型综合医院承担了30.0%以上的门诊医疗服务和60.0%以上的住院服务,医生每天的人均诊疗人数和负责的病床数也较高,一号难求、排队等候是其明显的特征。大医院对于大多数居民来说距离较远,国家规定的收费标准也较高,居民去大医院就医,会比在基层医疗机构承担更多的成本。就直接成本来说,2010年卫生统计数据显示,一次门诊费用,三级医院为220元,而社区卫生服务机构和乡镇卫生院分别为82.8元和47.5元。人均住院费用,三级医院为10 442元,社区卫生服务机构和乡镇卫生院分别为2 357元和1 004.6元。从间接成本方面来看,农村和偏远困难地区,由于医疗资源短缺,这些居民就医支付的交通费和食宿费也就越高,“看病难”和“看病贵”就不足为奇了。
由此可见,中国城乡居民“看病难”和“看病贵”问题产生的原因,不仅源于不同医疗保障制度的差异,还在于目前医疗资源配置的不合理。要解决这一问题,实现城乡居民医疗获得的可及性和公平性,还必须调整和优化现有的医疗资源配置。
四、调整和优化医疗资源配置的建议
1.调整的基本原则和思路
要实现城乡居民医疗服务获得的可及性和公平性,以及整个医疗体系的运行效率,中国现有的医疗资源配置必须做大的调整。其调整的原则,要遵循效益大、成本低、可及性和安全性的原则。即选择那些社会效益大、运行成本低、获得便利和公平、服务安全可靠的医疗机构作为医疗资源配置的主体。基层的初级卫生保健服务机构应符合这一原则。初级卫生保健是指最基本的、人人都能得到的、人民群众和政府都能负担得起的卫生保健服务。对低收入国家的研究显示,初级卫生保健的支出比一般卫生支出更倾向于穷人,初级卫生保健的再分配功能使穷人比富人能获得更多收益。欧洲卫生观察的一项研究也表明,一个强有力的初级卫生保健系统,是使卫生保健得以有效提供的最重要因素,并且能够帮助解决卫生服务缺乏连续性和反应性的问题。因此,我们认为,中国的医疗资源优化配置的基本思路,要坚持政府配置和市场配置相结合。在初级的基本医疗卫生服务领域和预防保健服务项目上,要更多地发挥政府的作用;在一般的医疗服务领域更应该注重发挥市场的作用。
2.全面构建和完善城市初级卫生服务体系
城市的社区卫生服务机构,应该成为城市初级卫生体系的主体。一方面,它能够提供疾病预防、控制等公共卫生服务和一般常见病、多发病和慢性病的初级诊疗服务,担负起居民健康“守门人”的职责。另一方面,由于交通便利和信息流畅,可为本辖区居民提供灵活便捷的上门服务和贴心服务,成为居民健康的“维护者”。因此,未来的城市医疗服务体系构建,政府应大力发展社区医疗服务,具体的办法是:第一,政府要根据辖区人口规模、密度、地域环境和社区类型,制定区域卫生规划。在城市综合医院的基础上,大力发展社区卫生机构。在各大区要建立大型社区医院,在街道建立卫生服务站,在居民委建立门诊部,形成完整的三级社区卫生服务网络。第二,确定每一级社区卫生服务机构应承担的医疗服务的职能。社区卫生服务中心或社区医院,要科室和设施齐全,包括诊断设施、常规手术室,使之能够承担综合卫生服务功能,保证基本医疗服务职能的实现。社区卫生服务站要承担起本辖区居民基本预防、保健、常见病和慢性病治疗以及居民健康档案建立等方面职能。门诊部可以解决一些简单的常见病医治和处理。第三,城市中小规模的公立医院、原来的国有企业医院和诊所可转变为公立的社区医疗服务机构。社区医疗服务机构的经营必须坚持公益性,履行公益性职能的医疗服务成本要由政府给与相应的补贴。政府的补贴,既包括已经实施的基本药物补贴,还应包括提供基本医疗服务所需的医疗设备的购买,有条件的地区还可以将基层医疗机构的经营纳入政府事业预算范围。这样,就可以降低社区医疗服务的收费标准,并通过医疗服务价格的优势,引导一般诊疗下沉到基层,逐步实现社区首诊、分级医疗和双向转诊的有序医疗服务格局,提高医疗服务体系的整体运营效率。
3.完善农村县乡村三级基本卫生服务网络
要本着“强县、固乡、扶村”的原则。每一个县必须设立一所履行公益职能的公立性的综合医院,作为大病、疑难病的基本医疗服务的医院。在设备投入、财务核算和收入分配等方面加入政府预算范围,并与社会医疗保险机构进行内部管理与核算。巩固强化现有的乡镇卫生院建设,不断增加对乡镇卫生院的投入,即使已经是民营化的乡镇卫生院,也要通过政府补贴或投入使其成为政府可以控制的非营利性的卫生服务机构。在医疗设备配置和诊断以及治疗方面,实现能够对急诊、各种综合疾病诊断和治疗、小型手术的实施等方面提供有效的服务。村级卫生机构是我们目前最需要扶植的机构,现在大部分是个体经营。它不仅承担大部分农村居民常见病和多发病的治疗,还承担一部分预防免疫、健康教育普及等政府购买服务的公共卫生职能,其中的问题较多。对于大量的农村个体诊所,我们建议应该像对农民从事农业生产补贴一样,在村卫生所的场所建设、设备购买和基本药物使用等方面给予直接的专项补贴,使村级卫生机构具备一些基本的生化检验、影像检测等基本诊疗设施,为增进农民健康提供安全、便捷、有效的医疗服务。
4.加快城市综合医院的改革,建立以非营利医院为主体的医疗供给体系
城市的综合医院,为城乡居民提供专业的、高端的医疗服务。一方面,在急危重症和疑难病症的诊疗、医学教育和科研、指导和培训基层卫生人员等方面发挥重要作用。另一方面,通过提供优质的附加服务,满足一定收入阶层的常见病的诊疗。对于这些医疗机构,我们建议通过三种方式进行改革:一是支持一部分公立医院的发展。每个县区必须至少保留一所或几所综合性的公立医院,增加政府投入,将其收支纳入政府预算管理范围。同时,引入必要的激励和约束机制,恢复“公益性”,使其成为维护居民健康的中坚力量。二是对大部分公立医院进行股份制改造,国家以原有的存量资本参股,允许社会资本进入,停止对其增量的财政补贴,使其成为产权明晰、国家又可控制的非营利性医院。三是将少部分公立医院出售,允许外资或私人资本购买,满足高端医疗市场的需求,使得他们在医疗技术创新、医学研究突破和疑难病症的诊治等方面发挥更大的作用,真正形成多元化的办医格局。政府出售的收入可以用于初级医疗保健体系的建设和补贴。
在初级卫生服务领域坚持政府对医疗资源的配置,把有限的国有医疗资产配置到能最大限度地保障居民基本生命和健康的维护上。在高端医疗服务方面,发挥市场对医疗资源的配置作用,调动社会医疗资源,不断地提高医疗技术水平和医疗服务质量,从而在保证医疗资源配置和医疗体系运行效率的前提下,最大限度地实现城乡居民医疗服务获得的可及性和公平性。
参考文献:
[1] 代英姿.城市医疗资源配置:非均衡与校正[J].城市发展研究,2010,(9):108.
[2] 卫生部.2009年中国卫生统计提要[DB/OL].http://www.mch.gov.cn/.
[3] 卫生部.2009—2011年《中国卫生统计年鉴》[DB/OL].http://www.mch.gov.cn/.
Abstract: With the transformation from the welfarism orientation to the price mechanism, the Chinese medical system reform changed the locating way of medical resources and brought an “reversed triangle” pattern, namely, the bigger the hospital, the more medical resources gather together to, and vice versa. This result is undesirable for the access and fairness of medical services to the people, so it shall be further reformed. This article argue that we shall strengthen greatly the role of government in the basic medical services field and leave the general medical services mainly to market, so that to achieve both aims of improving medical services efficiency and ensuring its fairness.
Keywords:medical resources;medical security;medical system

