老年人退行性腰椎侧凸的个性化手术治疗
刘瑾,黄杰,郭虎兵,陈立启,谈敬忠,盛俊东,于新福,黄于峰
(甘肃省天水市第一人民医院骨一科,甘肃 天水 741000)
退行性腰椎侧凸(degenerative lumber scoliosis,DLS)是退行性腰椎疾病的病理改变之一,多由椎间盘退变、骨质疏松引起的病理骨折及小关节失稳所致[1]。临床表现为不同程度的腰部酸困、疼痛、无力及下肢间歇性跛行进行性加重,部分患者有小便失禁,严重影响患者的生活质量。DLS原则上以保守治疗为主,对保守治疗无效、病情进展者需要手术治疗[2]。腰椎退行性侧凸患者年龄偏大,多合并内科疾病,要求手术时间短、出血量少,解决脊柱稳定性,解除疼痛恢复功能。现将自2004年1月至2013年12月收治的56 例DLS个性化手术病例资料分析报告如下。
1 资料与方法
1.1 临床资料
1.1.1 一般资料 本组56 例,男23 例,女33 例;年龄55~75 岁,平均65.3 岁。病程1年~20年,平均12年。合并疾病:糖尿病5 例,呼吸系统疾病8 例,心血管系统疾病16 例。病例纳入标准:a)既往无侧凸病史,年龄大于55 岁,Cobb角大于20°,旋转小于等于Ⅲ度,无脊柱器质性病变。b)临床症状明显,经6个月以上正规保守治疗无效。c)临床症状、体征与影像学相吻合,责任间隙明确者。本组56 例患者均符合上述标准。
1.1.2 症状与体征 DLS患者的主要症状以腰痛、无力和间歇性跛行最多见。56 例患者都有时间不等的腰腿疼痛(100%),腰痛和腰部无力为就诊时的主要症状,间歇性跛行30 例(53.6%),放射性下肢疼痛麻木12 例(21.4%),下肢肌力感觉异常10 例(17.9%)。
1.1.3 影像学资料 全部患者均行X线、CT、MRI检查,术前测量Cobb角22°~35°,平均28°。Nash-Mor法测量椎体旋转度,均在Ⅱ~Ⅲ度间,未有椎体旋转超过Ⅲ度者。顶椎位于L2、L3间隙6 例,L3、L4间隙24 例,L4、L5间隙18 例,合并腰椎退变性滑脱15 例,椎间隙狭窄13 例;CT检查示骨性椎管狭窄24 例,合并黄韧带骨化6 例,小关节增生变性48 例;MRI检查示椎间盘退变性均在2个间隙以上,椎间盘脱出致椎管狭窄20 例。
1.2 术前准备 DLS患者常年龄较大并患有全身性疾病,所以术前应对患者进行蹬车试验以评估其心脏功能,行肺功能测试来评价其肺功能,对下肢不能触及脉搏的患者,还需要进行Doppler血管超声检查。术前积极治疗内科疾病,降血糖、血压,改善心肺功能;术前仔细阅读X线片、CT片及MRI片,结合临床症状,确定固定节段和减压范围。严格执行告知制度,尊重患者知情权,告知患者家属手术的风险性并嘱其在各类知情同意书上签字。术前常规备皮、备血,做普鲁卡因皮试和常规敏感菌抗生素皮试,手术前30 min预防性使用抗生素一次。手术医生、麻醉师和巡回护士共同签署手术风险评估表及手术安全核查表。
1.3 手术方法 本组56 例患者全部采用全身麻醉,俯卧位,后正中入路。依据术前确定的手术范围,显露术区双侧椎板、小关节、横突,C型臂定位术前确定的病变椎体及椎间隙,固定椎弓根,扩孔后上相应椎体对应尺寸的椎弓根螺钉,置预弯角度纵杆,凹侧撑开旋转矫正腰椎侧凸畸形,有滑脱者同时复位,锁死固定。根据术前确定的责任间隙减压范围,做半椎板、全椎板或神经根管减压,黄韧带骨化者先用磨钻打磨、削薄等方法逐渐扩大减压,彻底松解受累神经根,有椎间盘脱出者需摘除椎间盘组织。常规用减压骨及人工骨做后外侧植骨、椎旁植骨或椎间植骨融合术,C型臂透视置钉位置及侧凸矫正满意,严密止血后,术毕伤口放置引流管。
1.4 术后处理 手术后急查血气分析、肾功能、电解质和血常规,依据出血量的多少适当输血,使Hb维持在8 g以上,并调节水电解质平衡。为防止内固定植入物的侵袭性反应和炎性反应,术后常规应用抗生素3 d,应用甘露醇和地塞米松预防神经根水肿,应用神经节苷酯或神经生长因子促进神经功能恢复,应用奥美拉唑防止应激性溃疡发生。术后根据引流量24 h后适时拔除引流管,带管时间最长不超过3 d。术后在康复护士的指导下进行床上功能锻炼,术后6周嘱患者带腰围下地活动,并进行腰背肌肉、下肢康复功能锻炼等。
1.5 观察指标 JOA术后改善率[3]=(术后评分-术前评分)/(29-术前评分)×100%。评分标准:大于等于75%者为优,50%~74%之间者为良,25%~49%之间者为可,小于等于25%者为差。
采用SUK′s植骨融合判断标准[4]:a)植骨已融合,植骨与横突间或椎间有连续的骨小梁通过,伸屈侧位片椎体活动度小于4°;b)若植骨与横突间或椎体间连续骨小梁观察不清而伸屈侧位片椎体活动度小于4°,则认为可能融合;c)若未出现连续骨小梁,融合区有间隙,或骨小梁观察不清,而伸屈动力位片椎体活动度大于4°,则认为未融合。
2 结 果
随访6~96个月,平均24.8个月。采用JOA评分标准评价疗效,JOA评分术前最高者17分,最低者9分;术后出院时最高者27分,最低者22分,比术前平均提高了8.67分(见表1)。随访结果:优31 例,良20 例,可5 例,优良率为91.1%。SUK′s标准判定植骨融合平均时间为11.5周,无假关节及不融合病例。

表1 56 例患者术前及术后JOA评分情况(例)
3 讨 论
3.1 病理变化 DLS的主要病理表现是腰椎管狭窄、椎体失稳和畸形,是继发于严重的椎间盘退变、老年骨质疏松、多个节段小关节突的稳定性丧失,造成了椎管容积的减小、凹侧神经根受压、凸侧神经根受牵张而产生的一系列以腰椎管狭窄症为主要表现的症候群。笔者发现骨质疏松在本病中起一定作用,且女性多于男性。DLS不同于其他退变性腰椎疾病,一般退变性脊柱疾病好发于L4~5或L5S1节段[5],手术时往往只需要对疾病节段进行操作即可。DLS是指关节突或椎间盘的退变,并伴随椎管狭窄、椎间盘突出、脊柱矢状面或冠状面侧曲,常伴有椎体的侧方位移或三维旋转[6],受累节段常出现运动异常。椎间盘的退变增加了腰椎运动节段的微动,导致小关节的变性及结构完整性的丧失,小关节增生,骨赘形成,黄韧带、关节囊肥厚而导致椎管狭窄[7,8]。另外,椎体的三维旋转及椎体滑移压迫相应的神经根,进一步加重了椎管的狭窄程度。
3.2 临床特点 腰痛、下肢放射痛伴间歇性跛行是DLS最常见的临床表现[9]。本组病例:a)Cobb角大于20°,平均28°,受累间隙以L2~3、L3~4、L4~5为主,凹侧椎间隙狭窄明显,且大多伴有关节突的增生肥大及椎体的旋转半脱位和矢状位不稳;b)腰背部疼痛、无力行走,站立时腰背部酸困疼痛,需腰围保护,症状可缓解,下肢放射性痛、间歇性跛行也是患者就诊的主要原因和主诉的主要症状;c)多伴有下肢肌力减退、麻木及行走无力。大多数患者表现为神经根受压的下肢疼痛,该疼痛的特点是在脊柱后伸时尤其明显,脊柱前屈时缓解;但有一部分继发于退变性脊柱侧弯的椎管狭窄患者自述肢体症状并不能通过前屈动作而缓解,笔者分析可能为椎间孔明显狭窄,椎体旋转半脱位导致神经根受牵拉,或嵌压在相邻关节突关节或椎弓根上等原因,这是退变性脊柱侧弯腰椎管狭窄与一般腰椎管狭窄的不同处之一[10]。
3.3 术前评估 外科医生应对患者所能承受手术的能力作出临床判断。退行性腰椎侧凸合并疾病多,病程长,年龄大,平均65.3 岁,术前合并疾病的治疗特别重要。一定要在内科医师指导下规范冶疗,改善心肺功能,使血压控制在125/85 mm Hg左右,血糖控制在8.0 mmol/L以下,动脉血气分析氧分压要求在70 mm Hg,以增加手术耐受性,平稳渡过围手术期。通过X线片、CT片、MRI影像评估判断,术前必须明确固定节段、置钉的椎体,置入螺钉长度、型号,确定责任椎体,明确减压节段及范围。DLS患者主要诉求是解除疼痛、生活自理,对于外观改善不是主要问题,矫正脊柱畸形不是主要目的。手术只是一种手段,目的是解除病痛,提高生活质量。手术决不能盲目扩大范围,应以出血少、创伤小、解决临床主要症状为目的。如果为了达到影像学资料完美而扩大手术,对合并内科疾病的DLS患者后果将是灾难性的。
3.4 手术指证 退变性脊柱侧弯手术治疗的目的是解除疼痛,解除神经压迫,恢复椎间高度,重建不稳定节段的稳定性,重建脊柱的平衡状态,恢复其正常功能。当动态屈曲位X线片检查提示与邻近的椎间盘成角大于15°或位移大于4 mm,可确诊为脊柱节段不稳定。屈伸X线片显示腰椎运动节段不稳定,成角运动大于10°,水平位移大于4 mm,可行椎间融合[11,12]。本组56 例患者均符合上述标准,具体的手术指证包括:a)反复或进行性加重的腰腿疼痛,且经过保守治疗半年以上症状无改善;b)神经功能的损伤呈进行性加重;c)侧凸进行性加重;d)脊柱节段不稳定;e)脊柱失平衡;f)临床症状、体征与影像学检查一致;g)术前评估无明显手术禁忌证,并通过询问病史及体格检查评价患者营养状态为营养良好和营养中等者;h)老年人呼吸系统、心血管系统、内分泌系统的合并症,手术前已经得到治疗,心肺功能各项指标合格者。
3.5 个性化术式选择 依据每个患者术前评估、临床症状、理化检查,确定责任间隙,选择不同术式。
典型病例一为63 岁女性患者,腰痛伴下肢疼痛、间歇跛行10年,以退行性腰椎侧凸入院,术前检查无严重心肺疾患。术前X线片示腰椎侧凸,椎间隙狭窄,左右不对称,侧凸向左,Cobb角30°,旋转Ⅱ度(见图1~2);MRI示L3~4、L4~5椎间盘脱出,压迫硬膜囊及神经根;CT示椎体侧凸,L3~4椎间隙狭窄,椎体侧方移位。该患者病史长,全身状况良好,症状以左下肢为主,顶椎位于L3~4间隙,多节段椎间盘脱位,症状在腰椎侧凸的凸侧,神经根症状为牵拉所致。笔者选择了后路椎弓根固定L5S1,矫正脊椎侧凸与椎体旋转,行L3、L4、L5左侧椎板及神经根管减压,同时摘除L3、L4椎间盘,行右侧椎旁植骨。术后X线片示腰椎侧凸旋转矫正,椎间隙左右对称,明显缓解了凸侧神经牵拉,达到了术前预期目标(见图3~4)。

图1 退行性腰椎侧凸术前正位X线片 图2 退行性腰椎侧凸术前侧位X线片
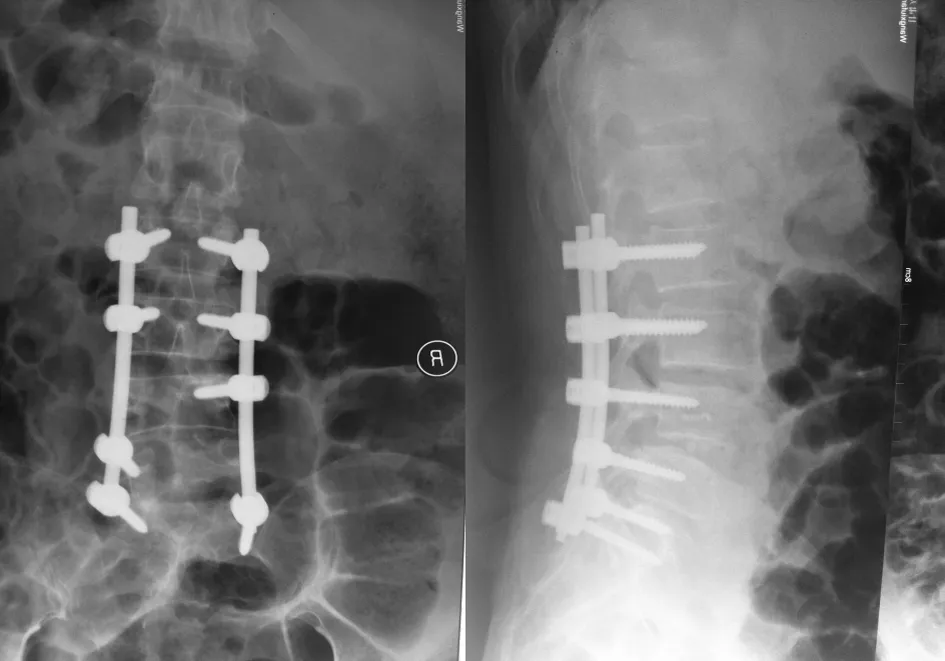
图3 退行性腰椎侧凸术后正位X线片 图4 退行性腰椎侧凸术后侧位X线片
典型病例二为57 岁男性患者,腰痛21年,加重伴双下肢无力、麻木3个月入院,退行性腰椎侧凸,双下肢肌力1~4级,感觉减退,高血压病史数年。术前X线片示腰椎侧凸,小关节增生变形,Cobb角20°,旋转Ⅲ度(见图5~6);MRI示L3~4椎间盘突出,L3~4黄韧带肥厚,椎管明显狭窄,压迫硬膜囊及神经根;CT示椎管狭窄,小关节增生内聚,黄韧带肥厚。该患者特点:病史长,双下肢肌力明显下降,椎管狭窄,椎间盘突出,关节突增生,黄韧带肥厚。在控制血压、改善心肺功能后,行后路椎弓根固定,矫正侧凸及旋转畸形,减压L3、L4、L5全椎板,重点L3、L4扩大减压,后外侧植骨融合术。术后X线片示侧凸大部分矫正,旋转矫正,双下肢部分肌力恢复,特别是左下肢足踝部肌力恢复至4级,患者对手术疗效满意(见图7~8)。

图5 退行性腰椎侧凸术前正位X线片 图6 退行性腰椎侧凸术前侧位X线片
对于退行性腰椎侧凸患者来说,个性化治疗方案是决定手术疗效的重要指标。后路椎管减压、椎弓根螺钉内固定、椎间融合、椎旁及后外侧植骨融合术是安全有效的理想术式。良好的医患关系、患者同意手术和术后的康复条件均为进行手术的保障因素[13]。综上所述,首先DLS的术式选择远比青少年特发性脊柱侧凸复杂,后者主要以畸形严重程度作为判定标准,且以改善外观畸形为手术目的;而前者主要根据临床症状和体征及综合因素来判定,且手术重在神经减压、稳定脊柱、缓解疼痛及防止畸形进一步加重。其次DLS的手术目标与青少年特发性脊柱侧凸也是不尽相同的,后者的患者群均为年轻人,其手术目标主要是矫正畸形、改善外观和提升心肺功能;而前者的患者群均为老年人,其手术目标主要是缓解症状、生活自理和提高生存质量。因此,对于此类患者,需要加强医生与患者的沟通,在充分了解其对术后期望值的前提下,应根据个体的具体症状、病变节段、椎管狭窄状况、腰椎侧凸角度、椎体旋转程度及腰椎失稳情况制定出个性化的治疗方案。在身体状况允许的前提下应采取积极的态度,退变越严重,症状越重,手术效果及价值就越明显,年龄不是绝对的手术禁忌证,病程长短不是决定手术疗效的重要指标;同时还需要充分考虑社会、心理等综合因素[14]。

图7 退行性腰椎侧凸术后正位X线片 图8 退行性腰椎侧凸术后侧位X线片
参考文献:
[1]Kobayashi T,Atsuta Y,Takemitsu M,etal.A prospec-
tive study of de novo scoliosis in a community based cohort[J].Spine,2006,31(2):178182.
[2]Simmons ED.Surgical treatment of patients with lumbar spinal stenosis with associated scoliosis[J].Clin Orthop,2001(384):45-53.
[3]赵金彩,赵莉,丁俊琴,等.JOA评分在下颈椎损伤患者护理中的应用.中华护理杂志,2008,43(5):407-409.
[4]Suk SI,Lee CK,Kim WJ,etal.Adding posterior lumber interbody fusion to pedicle scurew fixation and posterolateral fusion after decomp ression in spondylolytic spondylolisthesis[J].Spine,1997,22(2):210-219.
[5]Kasai Y,Morishita K,Kawakita E,etal.A new evaluation method forlumbar spinal instability:passive lumbar extension tese[J].Phys Ther,2006,86(12):1661-1667.
[6]Ochia RS,Inoue N,Renner SM,etal.Three-dimensionai in vivo measure ment of lumbar spine segmental motion[J].Spine,2006,31(18):2073-2078.
[7]刘伟,贾连顺,陈雄生,等.退变性腰椎侧凸的临床特点及外科治疗[J].中华骨科杂志,2007,27(11):808-813.
[8]崔显峰,朱悦.退行性腰椎不稳定的诊断研究进展[J].中华骨科杂志,2007,27(7):539-542.
[9]Ploumis A,Transfledt EE,Denis F.Degenerative lumbar scoliosis associated with spinal stenosis[J].Spine,2007,7(4):428-436.
[10]刘海鹰,周殿阁,王会民等.经后路椎弓根内固定和椎间融合治疗退变性脊柱侧弯[J].北京大学学报(医学版),2003,35(2):163-165.
[11]王乃国,费琦,王以朋.成人退变性脊柱侧凸的融合原则及其影响因素[J].中国矫形外科杂志,2007,15(15):1158-1160.
[12]Glassman SD,Bridwell K,Dimar JR,etal.The impact of positive sagittal balance in adult spinal deformity[J].Spine,2005,30(18):2024-2029.
[13]Keith H,Bridwell,Ronald L,etal.脊柱外科学[M].胡有谷,党耕町,唐天驷,译.第2版.北京:人民卫生出版社,2000:1447-1448.
[14]王俊生.退行性腰椎侧凸的手术治疗[D].太原:山西医科大学硕士论文,2009:5-10.

