患椎间手术治疗非连续性多椎体脊柱结核
施建党,王 骞,王自立,耿广起,张 纬,张峻山
结核病变累及≥2处的脊椎,2处之间至少有1个正常椎间盘及其上下终板相隔的脊柱结核为非连续性多椎体脊柱结核[1- 2]。非连续性多椎体脊柱结核在临床上少见且治疗困难,治疗方法不统一。Lee等[3]采用包括几个正常运动单元的长节段病灶清除、植骨融合、固定手术,Ibn等[2]尽管采取了分段固定,但也包括病变节段外1个或多个相邻的正常运动单元,这些方法都过多地牺牲了脊柱的运动功能[4-5]。近年来本院进行了患椎间手术治疗脊柱结核的临床及基础研究,获得初步成功[6-7]。所谓患椎间手术是指病变的处理、植骨融合及内固定均在病变椎体之间进行,尽量不涉及相邻的正常椎间盘及椎体[8]。2000年1月~2008年1月本院治疗并获随访的非连续性多椎体脊柱结核患者38例,疗效满意,报告如下。
1 资料和方法
1.1 一般资料
本组非连续性多椎体脊柱结核38例,男21例,女17例;年龄16~68岁,平均41岁;病程5~49个月,平均31个月。经临床表现、影像学和组织病理学检查确诊为非连续性多椎体脊柱结核。38例中发生在胸椎6例,胸腰段8例,腰椎4例,胸椎及腰椎均累及者20例。病灶位于2处者26例、3处者12例,38例共发生病变88处,平均每例2.3处。病变累及4个椎体18例、5个椎体8例、6个椎体6例、7个椎体6例,38例共累及190个椎体,平均每处累及2.1个椎体。病变相隔1个正常椎间者12例,相隔≥2个者26例。胸椎结核合并椎旁寒性脓肿6例,腰椎结核合并腰大肌脓肿4例,胸腰椎合并脓肿16例。术前未出现窦道。有神经功能障碍者15例,Frankel分级[9],B级2例、C级6例、D级7例。影像学检查包括X线片、CT平扫与重建及MRI检查。实验室检查血沉 29~148 mm/h,平均57 mm/h;C反应蛋白 0.9~34.6 mg/L,平均13.7 mg/L(正常值范围:血沉男 0~15 mm/h,女 0~20 mm/h;C反应蛋白 0~2.87 mg/L)。术前采用口服异烟肼300 mg/d、利福平450 mg/d、吡嗪酰胺750 mg/d、肌注链霉素750 mg/d四联药物方案;术前抗结核治疗2~4周,平均3周。术后继续上述抗结核治疗。
1.2 手术方法
手术适应证为脊髓、神经受压致功能障碍;存在脊柱不稳与后凸畸形;有较大的脓肿、空洞、死骨或窦道形成;耐药或耐多药者。
气管插管全身麻醉。分别采用3种手术方式。
一期后路矫形、内固定,前路彻底病灶清除、植骨融合术21例。适用于患椎破坏<2/3者。俯卧位,以患椎为中心作后正中切口。21例中,采用1组长的内固定器械3例,2组短的内固定器械18例。患椎间手术18例,预计前路病灶清除后,病变两端患椎剩余骨质为椎体高度1/3~2/3,无法行前路患椎椎体间固定,只能以后路椎弓根螺钉固定,在该患椎上用常规椎弓根螺钉固定;当患椎破坏严重,剩余高度<1/3时,置入常规椎弓根螺钉会进入患椎缺损区,采用长度25~35 mm的短椎弓根螺钉固定,加用横连杆以增加稳定性。3例因2处病变仅间隔1个节段而行连续固定,固定完毕后关闭切口。改侧卧位,病变重的一侧在上,采用经胸、胸腹联合或腹膜外入路,分别对不同部位病灶依次进行彻底病灶清除、患椎间支撑植骨;自体三面皮质髂骨植骨17例、钛网充填自体肋骨植骨4例。后路内固定器械有CD、GSS、M8、SINO等。生理盐水反复冲洗切口后关闭切口,切口内放置负压引流管,开胸者留置胸腔闭式引流管。
一期前路彻底病灶清除、矫形、植骨融合、内固定术12例,适用于椎体破坏>2/3者,患椎有足够骨质容纳椎体钉。10例采用2组、2例采用1组内固定器械。侧卧位,椎体病变严重一侧在上。根据不同节段采用胸膜外(或经胸)、胸腹联合及腹膜外入路显露病灶。彻底病灶清除、植骨方法同前述,并进行矫形、内固定。12例中10例采用患椎间固定;2例因病变间隔1个正常节段行连续固定。前路内固定器械有Z-Plate和Ventrofix等。
一期后路矫形、内固定,二期前路病灶清除植骨术5例。为患者全身情况不允许较长时间手术时采用,均为2组器械分别行患椎间单节段固定。
以上患椎间手术例数概况见表1。
1.3 术后处理及随访评估
术后引流量<50 mL时拔除负压引流管;使用抗生素1~3d;卧床4周后佩戴支具下床活动,支具保护3个月。术后定期复查X线、CT、MRI、B超、血沉、C反应蛋白、肝肾功能、神经功能恢复、脊柱后凸及植骨愈合情况。神经功能评分采用Frankel分级。脊柱后凸Cobb角测量采用患椎上方第一个正常椎体上终板延长线与患椎下方第1个正常椎体下终板延长线之间的夹角。植骨愈合标准采用Moon的标准[10]:没有矫正度数的丢失,没有移植骨的吸收,没有植骨床的吸收;出现明显的骨的重新塑形,在植骨床和移植骨之间出现连续的骨小梁重新排列,移植骨粗大。
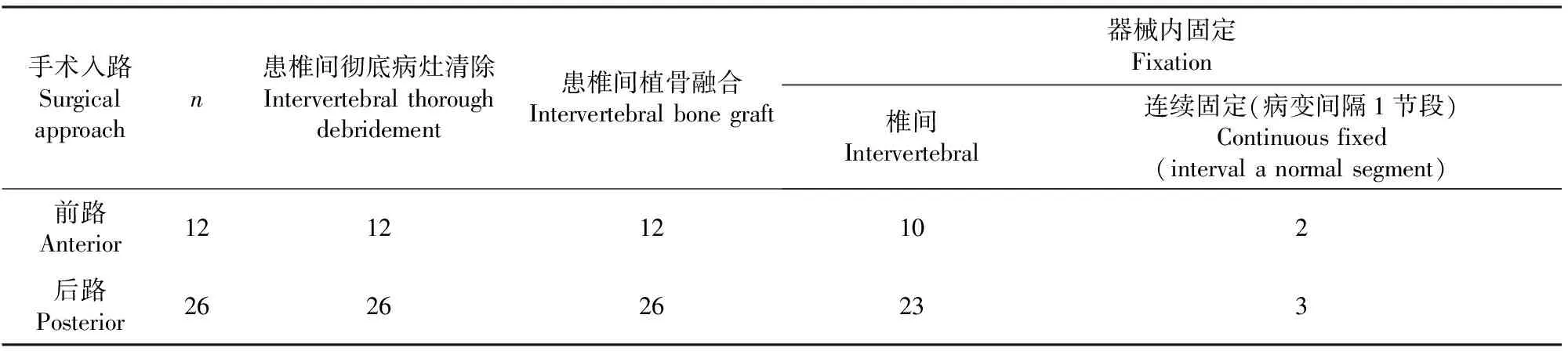
表1 38例患椎间手术情况
2 结 果
38例均获随访,随访4~12年,平均6年。术前、术后及末次随访时后凸Cobb角分别为38.5°±6.7°、8.7°±6.1°和14.3°±5.2°;术后Cobb角矫正28.4°±4.2°,矫正率为71.3%;末次随访时丢失6.3°±1.8°,丢失率为7.8%。34例术后平均4.9个月时血沉及C反应蛋白恢复至正常。术后4~6个月,平均5.4个月植骨达到愈合。15例神经功能障碍者,末次随访时Frankel分级均达到E级。病灶清除不彻底3例经二次手术治愈。4例切口脂肪液化Ⅱ期愈合,其余均Ⅰ期愈合。术中未发生神经、大血管或重要脏器的损伤。术后未出现内固定断裂、脱出等并发症。典型病例影像学资料见图1。
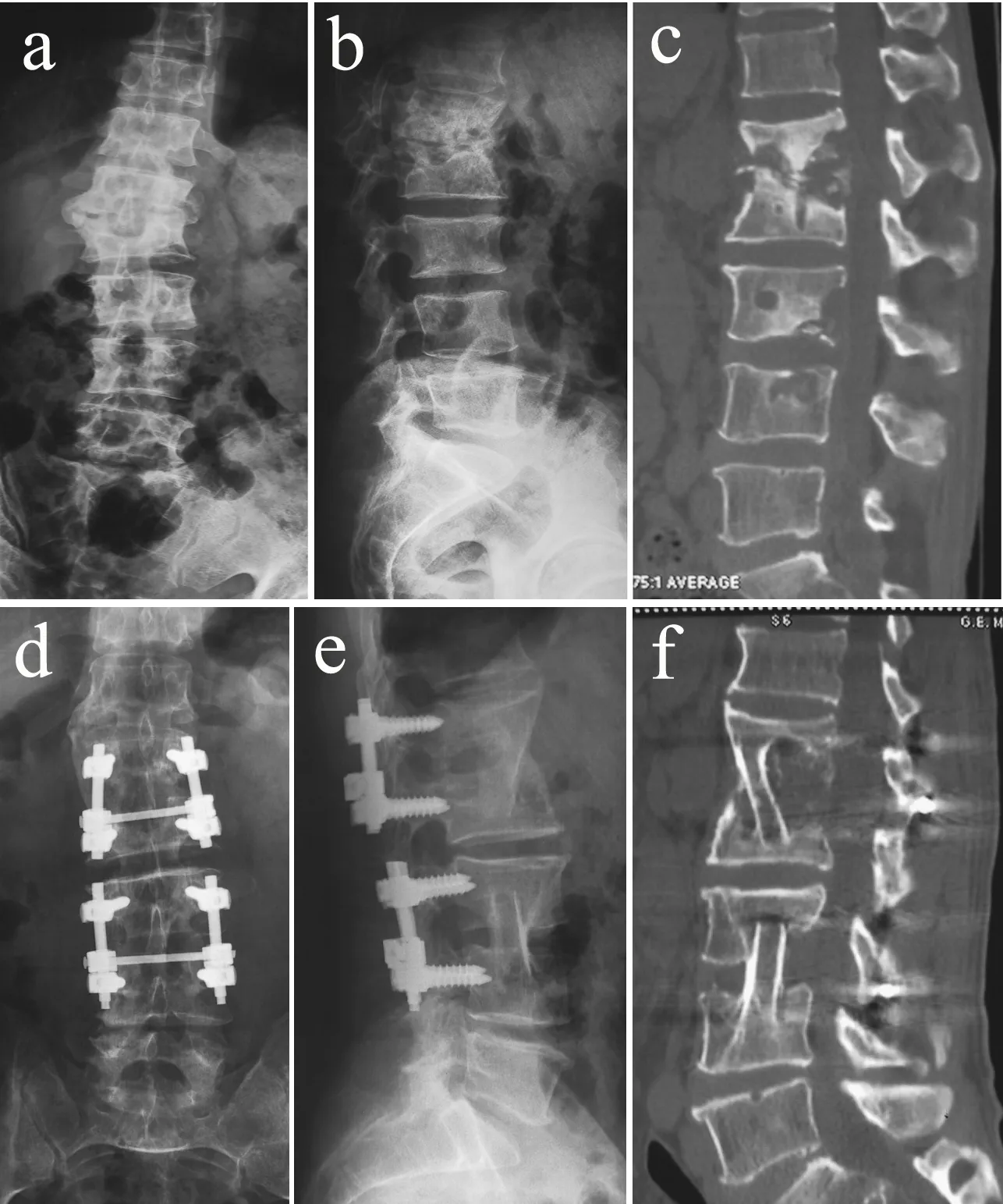
a,b: 术前正侧位X线片示L1/L2和L3/L4椎体骨质破坏,可见椎体硬化及空洞、死骨形成,L1/L2椎间隙消失、L3/L4椎间隙无明显狭窄 c: 术前重建CT示L1/L2和L3/L4椎体骨质破坏,可见空洞、死骨,2处病灶之间间隔L2/L3正常椎间隙 d,e: 术后3年正侧位X线片示植骨愈合良好,内固定无松动 f: 术后3年CT重建示2处病变的病灶清除、植骨已融合,病变愈合
a,b: Preoperative anteroposterior and lateral roentgenographs show L1/L2and L3/L4tuberculosis with vertebral destruction, sclerosis, cavity, sequestrum, and L1/L2intervertebral space disappeared, L3/L4intervertebral normally c: Preoperative reconstruction CT shows L1/L2and L3/L4vertebral destruction, cavity, sequestrum, and L2/L3interval between 2 lesions is normal d, e: Postoperative 3 years anteroposterior and lateral roentgenographs show bone grafting fusion, bone healing and no loosening of fixation f: Postoperative 3 years reconstruction CT shows debridement 2 lesions healing
图1非连续性多椎体结核(L1/L2和L3/L4)
Fig.1Non-continuous multi-vertebral tuberculosis (L1/L2and L3/L4)
3 讨 论
非连续性多椎体脊柱结核临床上发生率低[1, 11],但全身中毒症状重,营养状况差。多有其他部位结核史[10,12]。平均血沉快,血沉恢复至正常速度慢。病变破坏严重,脊柱稳定性差。容易漏诊多发病灶[13-14]。这类患者治疗困难,方法不统一。目前,国内外对脊柱结核内固定多采用短节段或长节段固定的方法[15-16],这些方法在提供坚固固定的同时,对脊柱的结构和运动功能亦产生一定的影响。以腰椎为例,每一个正常运动单元的运动范围屈伸为10°~15°、侧屈为6°~8°、轴向扭转为2°[16],短节段及长节段固定限制了≥2个正常运动单元。而且,固定过长容易造成邻近节段的退行性变,文献[17-18]生物力学研究及临床观察表明,固定融合节段越长,邻近节段的活动和椎间盘的压力越大,越容易引起邻近节段的退变。采取患椎间施术的原则,使病灶清除、植骨、矫形、内固定均在患椎间进行,不涉及邻近正常运动单元,此方法在治疗单节段脊柱结核中已取得满意的临床效果[8]。
本组多节段脊柱结核病例全部实行患椎间手术。在患椎间施行彻底病灶清除术,如果每处仅为单节段结核,则分别针对每处病灶依次清除;如果每处病变是多节段的,则需把多节段连续病灶分解为多个单节段病灶,分别按单节段病灶处理。按照有多少病灶清除多少的原则,不能为彻底清除病灶而过多地切除患椎骨质,也不能为保留患椎而残留病灶导致病变不愈或复发。在患椎间施行植骨术,植骨方式以支撑植骨为宜。植骨长度按照病灶清除之后缺损区域的大小切取多个骨块,其与供区接触面大,植骨易成活。不建议采用多节段贯通切除后植以一个大段腓骨或钛网,不必要地牺牲了脊柱的运动功能,还容易发生不愈合及坏死。植骨材料以自体三面皮质骨的髂骨为好,其次为填充自体骨的钛网[19-20]。前者的最大不足是供区慢性疼痛和外观缺陷,后者则有钛网下沉的不足[21]。在患椎间施行内固定手术,在后路固定时,如果2处病变间隔1个正常的运动单元,将2处病变连接,1组器械固定,以避免保留节段的过早退变。如相隔≥2个的正常运动单元,则选择2组内固定器械固定,保留正常运动单元。置钉时,如果病变未累及椎弓根,病灶清除后患椎剩余高度>2/3,可用常规椎体钉或椎弓根钉在患椎固定;患椎剩余1/3~2/3时,只能行后路常规椎弓根钉固定;剩余骨质<1/3时,可行后路25~35 mm短椎弓根钉固定。不必将范围扩大到正常椎体。以上方法经临床及生物力学证明是可行的并取得良好的中、短期效果[8, 22]。
本组38例中,33例实行了前路或后路患椎间固定,5例为2处病变之间仅隔1个正常运动单元,实行了连续固定。所有病例经过影像学检查均达到良好的骨性融合,愈合时间4~6个月,表明内固定在体内可以为植骨愈合创造稳定的力学环境。从脊柱后凸Cobb角的矫正情况来看,Cavu等[23]采用前路内固定,平均矫正率为74% ;Mukhtar等[24]采用前路椎体融合、后路内固定治疗脊柱结核,术后早期平均矫正率为35.7%。本组单节段内固定矫正率与报道相似,表明单节段融合固定可恢复和维持脊柱的稳定性。本组血沉和C反应蛋白术后6个月时全部恢复正常,术后Frankel分级显示患者神经功能完全恢复正常,反映出单节段固定在病程的转归中与传统手术相似。
总之,经患椎间彻底病灶清除、畸形矫正、植骨融合、器械内固定治疗非连续性多椎体结核能够保留脊柱正常节段的运动功能;既能维持脊柱的稳定性又不必过多地影响脊柱的运动功能,临床疗效满意。此方法在临床是可行的,也是有效的。
参考文献
[1] Polley P, Dunn R. Noncontiguous spinal tuberculosis: incidence and management[J]. Eur Spine J, 2009, 18(8):1096-1101.
[2] Ibn Yacoub Y, Amine B, Hajjaj-Hassouni N. Multilevel vertebral body tuberculosis: a case report[J]. Clin Rheumatol, 2009, 28 Suppl 1:S23-26.
[3] Lee SH, Sung JK, Park YM. Single-stage transpedicular decompression and posterior instrumentation in treatment of thoracic and thoracolumbar spinal tuberculosis: a retrospective case series[J]. J Spinal Disord Tech, 2006, 19(8):595-602.
[4] Gong K, Wang Z, Luo Z. Single-stage posterior debridement and transforaminal lumbar interbody fusion with autogenous bone grafting and posterior instrumentation in the surgical management of lumbar tuberculosis[J]. Arch Orthop Trauma Surg, 2011, 131(2):217-223.
[5] Erturer E, Tezer M, Aydogan M, et al. The results of simultaneous posterior-anterior-posterior surgery in multilevel tuberculosis spondylitis associated with severe kyphosis[J]. Eur Spine J, 2010, 19(12):2209-2215.
[6] 武启军, 王自立, 戈朝晖, 等. 脊柱单节段前中柱切除后不同节段椎弓根螺钉内固定的稳定性测试[J]. 中国脊柱脊髓杂志, 2010, 20(4): 267-271.
[7] 王自立, 吴启军, 金卫东, 等. 脊柱结核病灶清除单节段植骨融合内固定的适应证及疗效[J]. 中国脊柱脊髓杂志, 2010,20(10):811-815.
[8] Defino HL, Scarparo P. Fractures of thoracolumbar spine: monosegmental fixation [J]. Injury, 2005, 36 Suppl 2:B90-97.
[9] Frankel HL, Hancock DO, Hyslop G, et al. The value of postural reduction in the initial management of closed injuries of the spine with paraplegia and tetraplegia. I[J]. Paraplegia, 1969, 7(3):179-192.
[10] Moon MS, Woo YK, Lee KS, et al. Posterior instrunmentation andamterior interbody fuaion for tuberculosis kyphosis of dorsal and lumber spine[J]. Spine (Phila Pa 1976), 1995, 20(17):1910-1916.
[11] Kaila R, Malhi AM, Mahmood B, et al. The incidence of multiple level noncontiguous vertebral tuberculosis detected using whole spine MRI [J]. J Spinal Disord Tech, 2007, 20(1):78-81.
[12] Su SH, Tsai WC, Lin CY, et al. Clinical features and outcomes of spinal tuberculosis in southern Taiwan [J]. J Microbiol Immunol Infect, 2010, 43(4):291-300.
[13] Emel E, Güzey FK, Güzey D, et al. Non-contiguous multifocal spinal tuberculosis involving cervical, thoracic, lumbar and sacral segments: a case report [J]. Eur Spine J, 2006, 15(6):1019-1024.
[14] Dunn R, Zondagh I, Candy S. Spinal tuberculosis: magnetic resonance imaging and neurological impairment [J]. Spine (Phila Pa 1976), 2011, 36(6):469-473.
[15] Hirakawa A, Miyamoto K, Masuda T, et al. Surgical outcome of 2-stage (posterior and anterior) surgical treatment using spinal instrumentation for tuberculous spondylitis [J]. J Spinal Disord Tech, 2010 , 23(2):133-138.
[16] 侯树勋. 脊柱外科学[M]. 北京: 人民军医出版社,2005:29-30.
[17] Sudo H, Oda I, Abumi K, et al. Biomechanical study on the effect of five different lumbar reconstruction techniques on adjacent-level intradiscal pressure and lamina strain [J]. J Neurosurg Spine, 2006, 5(2):150-515.
[18] Gillet P. The fate of the adjacent motion segments after lumbar fusion [J]. J Spinal Disord Tech, 2003, 16(4):338-345.
[19] Sundararaj GD, Amritanand R, Venkatesh K, et al. The use of titanium mesh cages in the reconstruction of anterior column defects in active spinal infections: can we rest the crest? [J]. Asian Spine J, 2011, 5(3):155-161.
[20] Korovessis P, Repantis T, Iliopoulos P, et al. Beneficial influence of titanium mesh cage on infection healing and spinal reconstruction in hematogenous septic spondylitis: a retrospective analysis of surgical outcome of twenty-five consecutive cases and review of literature [J]. Spine (Phila Pa 1976), 2008, 33(21):E759-767.
[21] Christodoulou AG, Givissis P, Karataglis D, et al. Treatment of tuberculous spondylitis with anterior stabilization and titanium cage [J]. Clin Orthop Relat Res, 2006, 444:60-65.
[22] Liu S, Li H, Liang C, et al. Monosegmental transpedicular fixation for selected patients with thoracolumbar burst fractures [J]. J Spinal Disord Tech, 2009, 22(1):38-44.
[24] Mukhtar AM, Farghaly MM, Ahmed SH. Surgical treatment of thoracic and lumbar tuberculosis by anterior interbody fusion and posterior instrumentation [J]. Med Princ Pract, 2003, 12(2):92-96.