复合小梁切除联合房角分离术治疗急性闭角型青光眼
谭 娟 ,李 雅 ,罗维骁 ,罗 君 ,李茂炎
(1.南华大学附属第二医院眼科,湖南衡阳421001;2.衡阳市爱尔眼科医院湖南衡阳421001)
急性闭角型青光眼是指由于房角关闭引起眼压急性升高的一类青光眼,其基本病因与房角状态相关,表现为高眼压状态时房角关闭,是临床上常见的一种青光眼类型。本文回顾性总结了我院2011年1月至2011年9月期间对部分急性闭角型青光眼患者行复合小梁切除联合房角分离术的治疗情况,并对手术效果进行了分析。
1 资料与方法
1.1 一般资料
收集2011年1月至2011年12月期间在本院诊治的急性闭角型青光眼患者52例(56眼),所有病例均为青光眼初次急性发作,应用2%毛果芸香碱眼液治疗后眼压可降低至正常范围内。其中男23例(24眼),女29例(32眼),平均年龄(52±10.2)(38~69)岁,病程一周至数年不等,术前未治疗时眼压平均(54.65±9.88)(39~79)mmHg,术前视力32眼手动~0.02,16眼0.02~0.1,8眼0.1以上。房角:48眼全部黏连闭合,8眼房角闭合3/4周。术后随访3月。术前进行视力、眼压、中央前房深度、房角镜、UBM检查。
1.2 手术方法
所有手术均由同一资深青光眼医师在手术显微镜下进行。56眼均行以角膜缘为基底的复合小梁切除术,术中做1/2厚的梯形巩膜瓣,术中视具体情况使用不同浓度的MMC(0.25~0.4 mg/ml)3~5 min或不使用MMC,常规于角膜缘10点方位做前房穿刺(穿刺口做的比常规的大),巩膜瓣下切除1×2 mm角膜小梁组织,做宽基底的虹膜周切口,缝合巩膜瓣(包括可拆除缝线),BSS形成前房,检查滤过道通畅,前房稳定,用粘弹剂经前房穿刺口360°钝性分离房角后,在间接房角镜下可见到各象限房角明显变宽开放,部分粘弹剂溢入巩膜瓣下及结膜瓣下,术中视具体情况放出部分粘弹剂使眼压大约维持在Tn~T+1。
1.3 术后观察及处理
术后当天均使用了甘露醇快速静滴,术后常规抗炎对症处理,术后观察一周视力眼压前房及滤过泡情况。
1.4 统计方法
应用SPSS12.0统计软件进行统计分析。手术前后眼压,前房深度采用独立样本t检验,P<0.05有统计学意义。
2 结 果
2.1 手术前后视力比较
52例56眼术后7天出院,出院后均随访3个月,根据3个月时复查情况与术前视力相比较,52例56眼中38眼视力提高,14眼视力不变,4眼视力下降。
2.2 手术前后眼压比较
术前平均眼压(54.65±9.88)mmHg,术后3个月时未用降眼压药平均眼压(14.76±3.42)mmHg,与术前相比较,差异有统计学意义(t=27.12,P<0.001)(见表1)。
2.3 手术前后中央前房深度比较
术前常规UBM(索维SW-3200)检查中央前房深度平均(1.82±1.14)mm,术后一周,术眼中央前房明显较术前加深,术后3个月UBM复查前房深度平均(1.93±1.02)mm,与术前相比较差异无统计学意义(t=0.538,P>0.05)(见表1)。
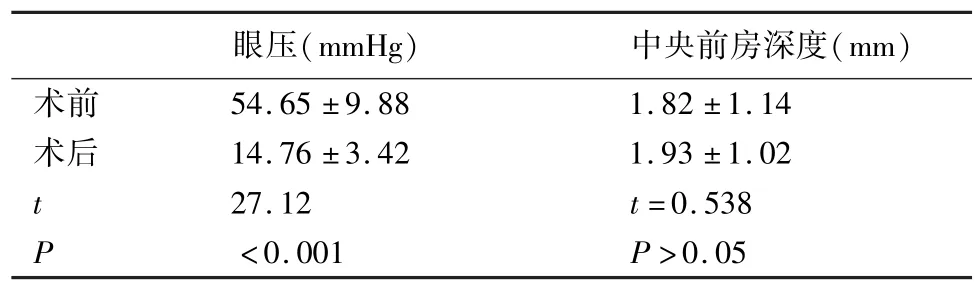
表1 术前、术后眼压及前房深度的比较
2.4 手术前后房角情况比较
术前用药物控制眼压后48眼全部粘连闭合,8眼房角闭合3/4周,术毕时间接房角镜下检查56眼前房角均360°开放,术后1月时复查有32眼出现房角散在点状粘闭,10眼房角粘闭>1/2周,但不用药情况下眼压<21 mmHg,滤过道通畅;14眼房角均为开放状态。术后3月房角复查17眼房角粘闭>1/2周,34眼房角粘闭≤1/2周,5眼房角完全开放。
2.5 术后并发症
术后第一天10眼眼压>30 mmHg,行指压按摩后见滤过泡隆起,眼压<20 mmHg,3天后56眼眼压均<21 mmHg;术后第一天2例患者少许前房积血,予以止血治疗3日后积血完全吸收;6眼术后前房炎症反应较重,出院时前房炎症反应已明显减轻;至复查终点未见浅前房等并发症发生。
3 讨 论
急性闭角型青光眼主要表现为房角关闭导致房水外流受阻,从而眼压升高导致视神经受损。近几年来急性闭角型青光眼的手术治疗主要是房角黏连关闭在180°以下者选择虹膜周边切除(激光或手术),房角黏连关闭在180°以上者选择小梁手术;合并白内障者房角黏连关闭在180°以下者行白内障超声乳化+人工晶体植入手术,联合或不联合房角分离术,房角黏连关闭在180°以上合并白内障者行复合小梁切除联合白内障超声乳化+人工晶体植入手术。
房角分离术是从前房角分离向前粘连的周边虹膜,暴露小梁网,疏通原有的房水生理通道的一种术式。早在上世纪八十年代已经有学者尝试单纯房角分离手术治疗闭角型青光眼[1],国外报道,对于房角粘闭不超过1年的闭角型青光眼患者单纯房角分离术成功率达80%[2],国内姜士军等也报道了单纯的房角分离术治疗闭角型青光眼取得了较好的疗效[3],但也有报道单纯的房角分离术治疗闭角型青光眼效果不够理想,成功率只有42%[4];而目前得到一致公认的是白内障超声乳化+人工晶体植入联合房角分离术是治疗合并白内障的闭角型青光眼的有效方法[5-7],对于不伴有明显白内障的急性闭角型青光眼患者更多的是采取复合小梁切除术来解决问题。目前采用保留晶状体的单纯的房角分离术解决闭角性青光眼所存在的问题是前房角分离后可因多种因素再次黏连闭合,本次临床观察中发现56眼术中已完全分离开放的房角至术后1月左右有42眼已经开始出现不同程度的前房角粘连,3个月左右,仅5眼房角是完全开放的,51眼均有不同程度的前房角粘连闭合,分析原因可能与术后前房的慢性炎性反应及晶状体的保留等因素有关,而且分离开放的房角小梁网的功能是否正常也是目前我们无法预知的。
因此我们在本次临床观察中选择复合小梁切除联合房角分离术治疗急性闭角型青光眼,一方面通过小梁手术建立新的外滤过通道,并沟通前后房,另一方面通过粘弹剂钝性分离开放前房角,疏通原有的房水生理通道,双重渠道控制眼压,提高了控压效果。不同于单纯的房角分离术,手术结束前需将前房内的粘弹剂冲洗干净,否则容易引起术后高眼压,而我们术式的选择,由于有通畅的外滤过通道,术毕会在前房内保留部分粘弹剂而不需冲洗干净,一则粘弹剂的存在可以维持前房稳定性,减少术后浅前房发生的几率,二则利用粘弹剂的阻隔作用,使得术后早期炎症反应较重的3~5天前房角不易重新粘连闭合,而且由于外滤过通道也残存有粘弹剂,能阻隔术后早期巩膜床与瓣之间、巩膜与结膜之间的接触,从而安全度过术后3~5天第一个成纤维母细胞及新生血管生长高峰期,减少滤过道瘢痕形成的几率[8-9],至术后3个月时本次临床观察手术的完全成功率为94.64%,条件成功率为3.57%。综上述,复合小梁切除联合房角分离术对于急性闭角型青光眼来说是一种安全有效的术式选择,但由于随访时间稍短,对其长期疗效尚难肯定。
[1]David G.Modern Goniosynechialysis for the treatment of synechial angle closure glaucoma[J].Ophthalmology,1984,91:1052.
[2]Shingleton BJ,Thomas JV,Bellows,AR.Surgical goniosynechialysis for angle closure glaucoma[J].Ophthalmology,1990,97:551-556.
[3]姜士军,蒋艳玲,罗海翔.急性闭角型青光眼前房角分离术的初步应用[J].眼外伤职业病杂志,2007,29(7):691-692.
[4]Tanihara H,Nishiwaki K,Nagata M.Surgical results and complications of goniosynechialysis[J].Graefes Arch Clin Exp Ophthalmol,1992,230:309-313.
[5]葛坚,郭彦,刘奕志,等.超声乳化白内障吸除术治疗闭角型青光眼的初步临床观察[J].中华眼科杂志,2001,37(5):355-359.
[6]韩霞,叶剑,王维光.白内障超声乳化联合房角分离术治疗慢性闭角型青光眼[J].中国实用眼科杂志,2005,23(7):726-727.
[7]朱思泉,王宁利,张红言,等.白内障超声乳化摘除联合房角黏连分离术治疗青光眼合并白内障的临床研究[J].首都医科大学学报,2005,26(3):263-265.
[8]刘杏,肖辉,黄晶晶,等.改良显微小梁切除术治疗葡萄膜炎继发性青光眼[J].中华显微外科杂志,2009,32(3):202-204.
[9]李雅,罗维骁.粘弹剂在复合小梁切除术中应用的临床观察[J].国际眼科杂志,2010,10(9):1755-1757.

