CT对浸润性胃癌的诊断
王 弢 WANG Tao
程 涛 CHENG Tao
CT对浸润性胃癌的诊断
王 弢 WANG Tao
程 涛 CHENG Tao
目的分析浸润性胃癌的CT表现,提高其诊断水平。资料与方法回顾性分析经病理证实的30例浸润性胃癌患者的CT资料,行多平面重组(MPR)、最大密度投影(MIP)、CT仿真内镜(CTVE)等技术观察。结果22例癌肿限于局部胃区,8例累及2个胃区以上;癌肿最厚处平均直径(30.10±1.34)mm。11例深、浅溃疡形成,19例胃腔缩窄。增厚的胃壁及肿块呈均匀强化9例,不均匀强化(含分层强化)21例。26例胃周淋巴结肿大,其中2例2个胃区淋巴结肿大。1例鳞癌;29例腺癌,其中高分化型5例,低分化型14例,未分化型9例,1例黏液腺癌,高分化腺癌和低分化腺癌/未分化腺癌的强化特点有显著差异(χ2=3.35, P<0.05)。结论多层螺旋CT平扫、三期增强扫描及MPR、MIP、CTVE的运用对浸润性胃癌的早期诊断具有重要的临床应用价值。
胃肿瘤;肿瘤侵润;体层摄影术,螺旋计算机
胃癌是消化系统最常见的恶性肿瘤,目前全球每年约新增90万胃癌患者,同时有70万死于胃癌,其中我国每年新发胃癌患者达40万例,死亡人数达30万例[1]。胃癌在世界范围内发病率和死亡率均居恶性肿瘤前两位[2],其预后与肿瘤分化程度、原发肿瘤浸润胃壁深度、淋巴结肿大和远处转移等多种因素有关。浸润性胃癌是胃癌的一种特殊类型,其独特的生物学行为使早期胃镜难以诊断,误诊、漏诊率较高。多层螺旋CT(MSCT)诊断浸润性胃癌具有很高的准确性[3],结合临床病史,提示胃镜较准确地掌握活检部位及活检深度,为浸润性胃癌的早期明确诊断提供帮助。本文回顾性分析30例浸润性胃癌患者的MSCT检查资料,以评估其对浸润性胃癌的诊断价值。
1 资料与方法
1.1 研究对象 2011-01~2013-01安徽省六安市中医院经病理证实的30例浸润性胃癌患者,其中男23例,女7例;年龄30~89岁,中位年龄61.9岁。病灶部位:胃底4例,贲门11例,胃窦13例,体部(大弯侧)2例;其中3例病变范围占全胃的50%以上,侵犯邻近组织和器官7例,肝脏转移5例。7例肿瘤最厚处直径<2.0 cm,17例直径2.0~5.0 cm,6例直径>5.0 cm。30例均行手术,其中18例行胃癌根治术,12例行姑息手术。纳入标准:检查前均由病理证实且未行放化疗;所有胃腔充分充盈,图像质量好;无盐酸山莨菪碱使用禁忌证;无腹水及腹腔网膜转移。
1.2 仪器与方法 采用GE LightSpeed 128层螺旋CT机和Tyco(泰科)Healthcare Opti VtantageTMDH LF高压自动注射器。扫描参数:管电压120 kV,管电流365 mA,准直器宽度0.625 mm,采集层厚0.625×64,重建层厚5 mm,螺距1.375∶1。患者取仰卧位,空腹4~6 h,检查前10 min均肌肉注射盐酸山莨菪碱20 mg,即刻饮温开水(1200±100)ml后5 min内扫描。30例均行CT平扫及三期增强扫描。增强扫描肘静脉以3.0 ml/s注射碘海醇(300 mgI/ml)100 ml,动脉期延迟25~30 s,门静脉期65~75 s,平衡期3 min。扫描范围从右侧膈肌顶部平面至双肾下缘。将原始采集图像按0.625 mm薄层重建后传入ADW 4.5工作站,采用多平面重组(MPR)、最大密度投影(MIP)、CT仿真内镜(CTVE)技术分析图像。
1.3 图像分析 观察内容包括病变部位、范围、厚度、黏膜及胃腔情况、胃周淋巴结、病理类型与病变强化特点的关系。按照彭卫军等[4]的胃壁增厚分型和CT强化程度标准进行分类:I型:局限性胃壁增厚;II型:弥漫性胃壁增厚;III型:局限性胃壁增厚伴胃腔缩窄—局限性皮革胃;IV型:弥漫性胃壁增厚伴胃腔缩窄—皮革胃。CT强化程度标准:轻度强化为CT值升高≤30 Hu;显著强化为CT值升高>30 Hu。腹部淋巴结短径≥10 mm视为淋巴结肿大[5]。
1.4 统计学方法 采用SPSS 13.0软件,计数资料比较采用χ2检验,P<0.05表示差异有统计学意义。

图1 男,56岁,I型低分化腺癌。增强扫描门静脉期显示胃体部小弯侧胃壁呈弧带样局限性向腔内隆起,内、中层显著强化,外层相对低密度(箭),邻近3枚淋巴结,最大直径13 mm(箭头)
2 结果
2.1 CT表现 30例患者中,I型5例(图1),III型12例(图2、3),IV型7例(图4),II型6例(图5)。19例胃壁僵硬、胃腔缩窄,11例胃壁内表面多发溃疡。26例淋巴结肿大,其中2例2个胃区以上淋巴结肿大。30例患者癌肿最厚处平均直径(30.10±1.34)mm,CT表现见表1。
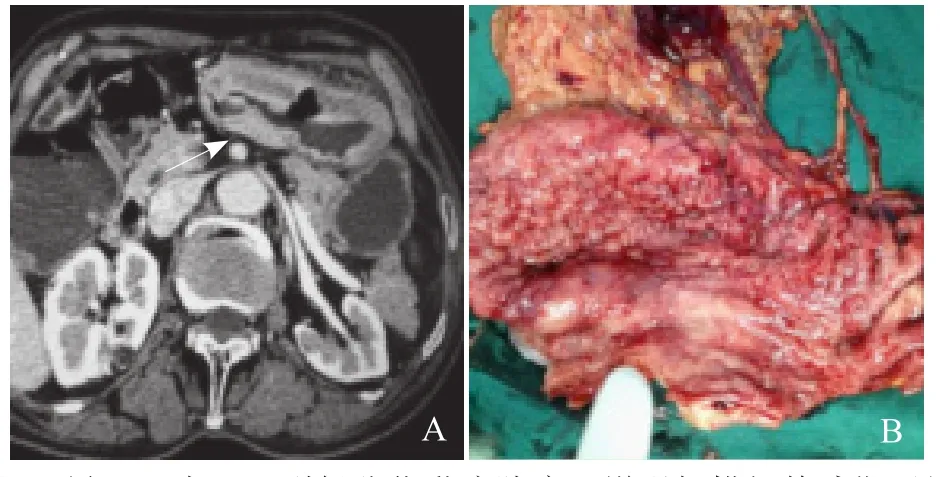
图2 男,68岁,III型低分化黏液腺癌。增强扫描门静脉期示胃窦壁弥漫性不规则增厚伴腔内肿块,最厚处直径34 mm(箭),黏膜深溃疡,窦腔明显缩窄呈不均匀分层状强化,低密度带厚度11 mm(A);手术活体标本示癌灶区结构紊乱,黏膜表面粗糙、不规整,多发颗粒状结节及大小不一的溃疡(B)
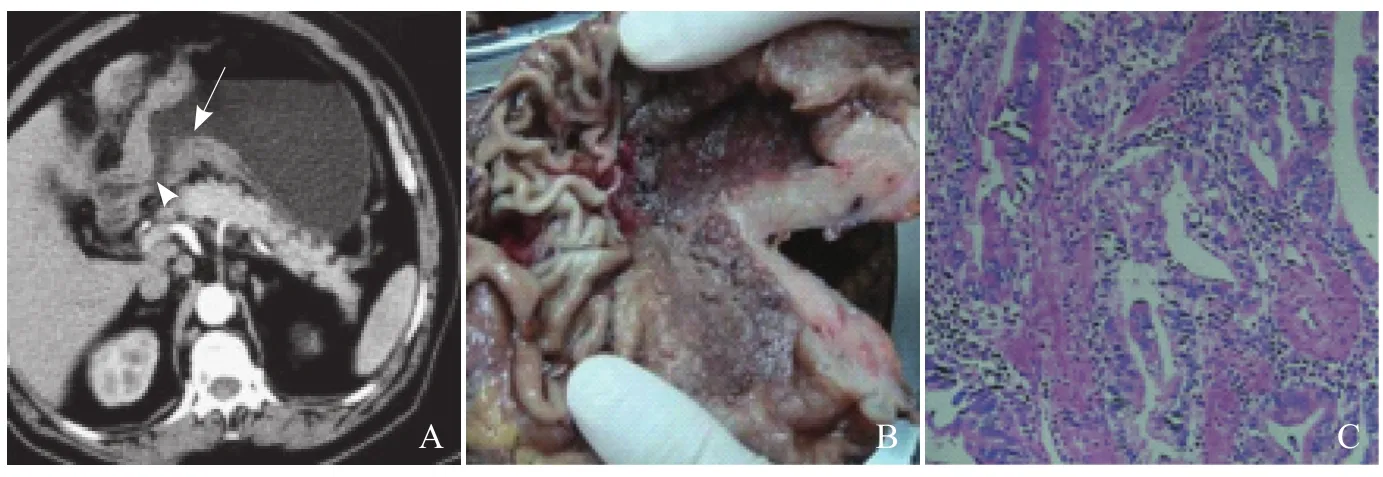
图3 男,78岁,III型低分化腺癌。增强扫描动脉期示胃窦壁显著非对称性弥漫性增厚(箭),前壁局限肿块突入腔内(箭头),窦腔缩窄,前壁深溃疡,局部浆膜面毛糙,与结肠间的脂肪层消失(A);手术标本经福尔马林溶液固定后,剪开测得最厚直径37 mm,癌灶区胃皱襞消失,见溃疡(B);病理镜下见病变细胞侵及全层(HE, ×100, C)
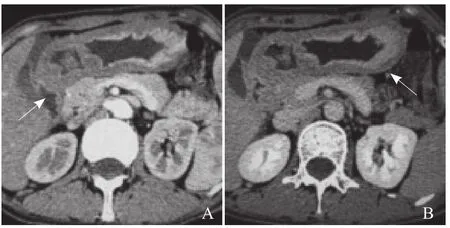
图4 女,42岁,IV型高分化腺癌。增强扫描动脉期示全胃壁呈不对称弥漫性增厚,最厚处直径41 mm(箭),内层呈弹簧样、斑片样显著强化,胃腔铸形样缩窄(A);门静脉期示内层强化值较动脉期轻度下降,外层仍未强化(箭,B)
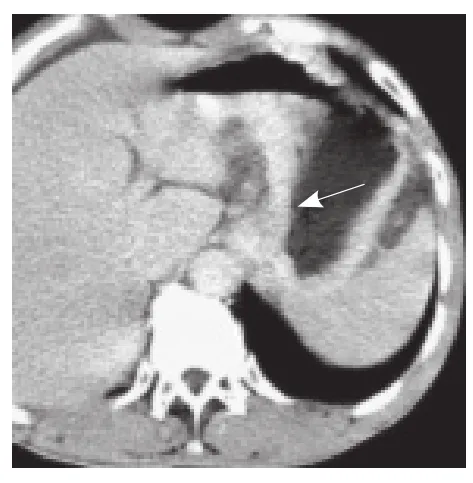
图5 男,58岁,II型高分化腺癌。增强扫描动脉期示全胃底壁显著均匀强化(箭),CT值≥30 Hu,肝胃间隙脂肪层消失

表1 30例浸润性胃癌患者的CT表现
2.2 病理类型与强化特点的关系 1例鳞癌;29例腺癌,其中高分化型5例,低分化型14例,未分化型9例,1例黏液腺癌。不同组织学类型可以出现不同的CT强化表现,其中高分化腺癌和低分化腺癌/未分化腺癌的强化特点具有明显差异(χ2=3.35, P<0.05),见表2。

表2 胃癌MSCT强化特点与组织学分型的关系
2.3 胃镜检查 30例浸润性胃癌中,胃镜首诊正确14例,包括1例胃镜诊断为胃体癌经手术诊断为全胃癌;CT提示下进行2次活检后正确诊断10例,包括4例漏诊,6例误诊;3次以上在不同时间段、不同等级医院均被胃镜误诊为慢性胃炎者6例。见表3。
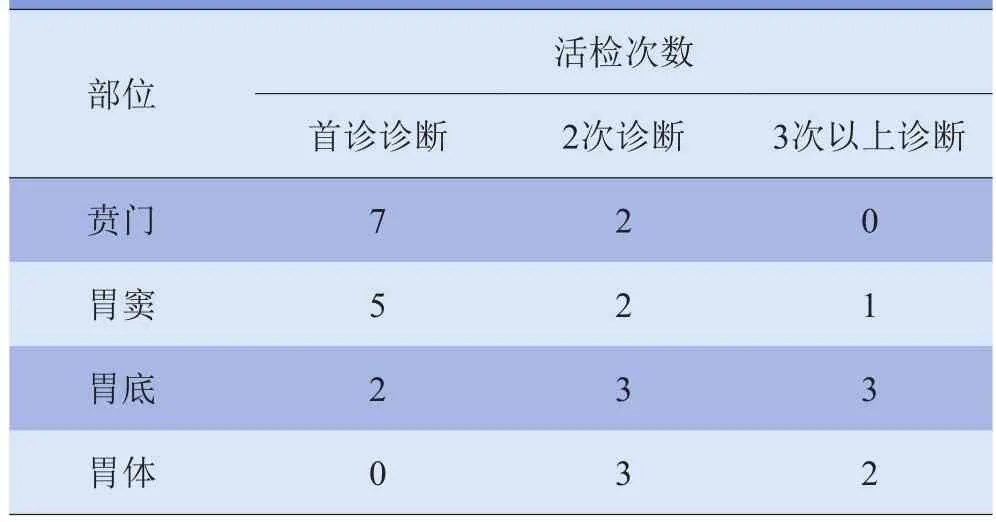
表3 胃镜对浸润性胃癌的活检次数
3 讨论
胃是一个中空的肌性器官,常处于不同的收缩状态,若胃内食物残留便会影响胃部病变的观察。检查前肌肉注射盐酸山莨菪碱、服用适量的水使胃腔充分充盈是正确评价胃壁结构的关键[6]。水适合各种体质的患者,结合使用盐酸山莨菪碱,既能使胃扩张,又能减少胃蠕动伪影和胃收缩产生的假性胃壁增厚,更好地显示和发现病变[7]。尤其是行胃增强扫描时,可以清晰地显示强化的胃壁结构。本组所有病例检查前均空腹4~6 h,饮温开水1200 ml左右,肌肉注射盐酸山莨菪碱后进行扫描。正常成人胃在肌肉注射盐酸山莨菪碱及充分饮水后MSCT扫描胃壁平均厚度≤5 mm,均匀对称、轮廓光滑、规则、连续性好,与周围结构间的界线清楚;增强扫描时可见胃壁呈单层或多层结构,即内层呈显著线样强化,中层呈相对低密度,外层呈轻度强化[8]。胃壁结构单层或多层的显示率受检查设备和检查方法的影响,但胃壁的多层结构在动脉期及门静脉期显示较好,平衡期胃壁强化趋向均匀,胃壁的多层结构界线不清。
对于浸润性胃癌,胃镜可以直接观察胃黏膜情况,并取得活检组织,以明确其病理诊断。然而浸润性胃癌是一种特殊类型的胃癌,肿瘤发生于黏膜下层,常向四周扩散,呈浸润性生长,黏膜表面常无明显隆起及溃疡形成,早期胃镜难以发现,中晚期时胃壁已弥漫浸润呈皮革样胃,胃镜下仅见黏膜粗糙不平,色泽变淡,或少部分呈橘皮样改变,类似增生、萎缩、糜烂、充血等胃炎样改变,即使活检亦仅钳取表面组织,黏膜下病变组织难以诊断[9-11]。胃镜仅限于胃腔内面观察等,导致胃镜漏诊、误诊,其诊断皮革胃的准确率仅为17.8%,误诊、漏诊率为10%~30%,胃镜活检阳性率为78.1%[6]。本组30例浸润性胃癌经胃镜首次明确诊断14例,CT提示下2次活检后正确诊断10例。
浸润性胃癌病变组织沿黏膜下浸润生长,从黏膜层直至胃壁各层,以胃壁增厚为主要特征。因累及范围不同分为局限型和弥漫型,其特殊的生物学行为使胃镜检查阳性率不高。MSCT对其诊断具有独特的优势:①清晰显示增厚胃壁或肿瘤的范围、程度及腔内外情况;②准确评价肿瘤对周围脏器的浸润及转移情况。本组30例浸润性胃癌无一例漏诊。胃壁增厚是浸润性胃癌的主要诊断依据之一,这种增厚多为不规则性的,可呈扁丘状或节段性向腔内隆起,境界清楚;弥漫性增厚多表现为癌肿范围较大,侵及2个胃区以上。根据癌肿浸润深度的不同,浆膜面可光滑或不光滑,但黏膜面一般呈脑回状凸凹不平。在病变由内向外呈透壁性浸润全层时,胃壁明显增厚、僵硬、胃腔缩窄、对比剂快速倾倒[12,13]。凸向胃腔内的软组织肿块形态不规整,内表面可见单个或多个大小不等的腔内型溃疡。增强检查是浸润性胃癌术前分期评估的主要依据之一,增厚胃壁的异常强化也是浸润性胃癌的主要CT征象之一,一般病变部位与正常胃壁分界不清,而病变多呈持续性均匀或不均匀强化易鉴别。本组病例采用三期增强扫描,动脉期可以清晰地显示正常胃壁及早期胃癌的层状结构以及进展期胃癌内层的强化,对肿瘤的检出及评估肿瘤沿胃壁伸展范围具有重要作用;门静脉期对胃癌的远处转移,尤其是判断肝脏转移必不可少。平衡期在证实胃癌的浸润深度上具有重要意义,浆膜层增厚在CT上的表现以及胃壁外脂肪层的消失可以通过此期判断,因为增厚的浆膜层在病理上为癌肿的纤维外膜,此征象对判断T分期的准确性具有重要价值。本组病例从动脉期到平衡期的三期增强表现的总趋势是大多数肿瘤从腔内面开始向浆膜面逐渐强化,最终绝大多数肿瘤至平衡期达到均匀强化。MSCT三期增强扫描表现在一定程度上反映了胃癌的血供特点[14]。如肿瘤组织表面血管增粗、密集、规则,而深部血管稀疏、走形迂绕,血流缓慢,增强后多出现分层改变,若肿瘤组织内部血管分布不均、扭曲、紊乱,血流量少,增强后则多呈不均匀强化;反之若肿瘤组织内新生血管增多、分布均匀、走形自然、血流匀速,增强则表现为均匀性强化。此外,胃癌的强化机制除与血供、组织学特点等有关外,还与肿瘤大小、淋巴结和远处转移有关,若癌肿直径>5.0 cm,已发生淋巴结转移和远处器官转移时,增强扫描后也会呈不均匀或分层强化,且动脉期强化表现显著升高。
淋巴结转移是影响胃癌预后的重要因素之一。目前,MSCT在判断淋巴结转移方面无统一的标准。CT对淋巴结的检出率与淋巴结的部位有关[15],胃小弯、胃左动脉干、肝总动脉、胰腺后方、腹主动脉周围淋巴结检出率较高,肝十二指肠韧带淋巴结检出率几乎为0,病灶旁的淋巴结检出率亦较低;若将直径5 mm作为诊断转移性淋巴结的下限,结合MSCT平扫和三期增强表现认为胃癌淋巴结转移呈实体性淋巴结、环状淋巴结、囊状淋巴结、环状及实体性淋巴结等类型,并且各型各期强化表现均不同,一般小至中等大小淋巴结呈中度均匀强化,较大者多表现为环状或囊状强化,胃癌淋巴结转移的诊断准确率为86.3%。然而,仅以淋巴结大小来判断淋巴结是否发生转移有一定的缺陷,转移淋巴结的判断标准应该与淋巴结的部位、大小、强化程度以及肿瘤的部位、病理类型等多种因素有关。本组30例浸润性胃癌中检出淋巴结转移26例,检出率为86.7%(26/30),其中实体型中度均匀强化、环状强化和囊状强化检出率分别为56.7%(17/30)、36.7%(11/30)、6.7%(2/30),提示胃癌淋巴结转移以中、小淋巴结居多。
胃是形态弯曲的空腔器官,受生理蠕动及腔内容物等的影响,在CT横轴位上判断肿瘤的确切位置以及肿瘤对毗邻器官的浸润常较困难。如胃窦部病变会误诊为胃小弯或十二指肠病变,或将胃小弯误认为胃窦部,胰胃关系密切,最易受到胃癌侵犯,特别当癌肿位于胃窦和胃小弯后壁时,对确定癌灶的浸润深度、是否嵌入胰腺实质等判断往往更加困难。128层螺旋CT的小间隔重建和MPR、MIP等具有明显的技术优势。MPR可以对感兴趣区组织器官进行冠状位、矢状位及任意角度斜位重建,从不同方位观察病变,显示CT横轴位像上不易显示的病变,以及病变与源组织器官、与邻近组织器官的关系,从而评估毗邻器官是否受到侵犯。本组5例胰腺受侵犯,在横轴位上均难以判断,采用MPR观察后提示胰腺受侵,并经病理证实,避免了分期过低。MIP能很好地显示对癌肿的血供情况,在MIP图像上,胃左、右静脉、门静脉、肝静脉、脾静脉及胃周动脉系统清晰可见,使部分因容积效应等因素引起的无法正确评估病变与邻近器官间关系的问题得到了改善。CTVE作为一种非侵入性检查,可以模拟胃镜观察胃壁内的结构、更准确地测量肿瘤大小、直观显示病灶及其与胃腔及周围组织的立体空间关系,评估肿瘤的侵犯程度及胃腔形态改变。CTVE不能行活组织检查,且受分辨率的影响,对黏膜颜色改变的观察敏感性较差。因此,CTVE对早期浸润性胃癌的诊断虽然不能替代胃镜,但有助于立体直观地显示病灶,可以为胃镜检查提供有价值的信息。
总之,服水低张128层螺旋CT平扫及三期增强并结合多种重建技术,可以清晰显示胃壁的各层结构,有利于评估肿瘤的扩散范围和浸润深度,提示胃镜活组织钳取的部位、判断肿瘤是否侵及毗邻结构及有无远处转移,特别是结合MPR、MIP及CTVE等后处理技术,可以多方位观察癌肿在胃腔内的情况、黏膜面的改变、周围淋巴结情况及病灶与周围组织结构的关系等,对浸润性胃癌的诊断具有重要价值。参考文献
[1] Sidhu AS, Triadafilopoulos G. Neuro-regulation of lower esophageal sphincter function as treatment for gastroesophageal refux disease. World J Gastroenterol, 2008, 14(7): 985-990.
[2] 王莉莉, 徐香玖, 黄刚, 等. 多层螺旋CT灌注成像在胃癌术前评估中的应用. 中国医学影像学杂志, 2012, 20(8): 590-593.
[3] 刘坤, 李梓萌, 李祎. 胃低张充气64层螺旋CT三期增强扫描对胃癌术前TNM分期的临床价值. 中国实验诊断学, 2011, 15(1): 86-88.
[4] 彭卫军, 周康荣, 秦新裕, 等. 浸润型胃癌的CT表现特点与临床应用价值. 临床放射学杂志, 2002, 21(8): 623-626.
[5] 黎昕, 黄柏锋, 蓝博文, 等. 浸润型胃淋巴瘤和浸润型胃癌的多层螺旋CT表现. 中国医学影像学杂志, 2012, 20(3): 195-198.
[6] 李海燕, 来彦博, 郭玉林, 等. 多层螺旋CT在浸润型胃癌中的诊断价值. 宁夏医学杂志, 2009, 31(4): 316-318.
[7] 李雪丹, 崔玲玲, 崔丽贺, 等. 不用低张药进行64层螺旋CT胃癌术前检查的评价. 中国医学影像学杂志, 2013, 21(3): 210-213.
[8] 王锡明, 武乐斌, 李振家, 等. 螺旋CT在胃分区及胃壁厚度测量中的价值. 医学影像学杂志, 2001, 11(5): 290-292.
[9] 李中华, 孙剑利, 郭旭, 等. X线、内镜、超声、CT对皮革胃的联合诊断价值分析. 实用医药杂志, 2011, 28(5): 424-425.
[10] 王艳平. 弥漫浸润型胃癌61例内镜诊断分析. 中国煤炭工业医学杂志, 2012, 15(3): 401-402.
[11] 靳毓波, 刘向军, 许海东, 等. 胃气钡双重造影在浸润性胃癌中的应用探讨. 中国医药指南, 2011, 9(12): 241.
[12] 张卫东, 殷信道, 冯敏, 等. 非低张状态下双体位多层螺旋CT三维重建技术对胃癌的诊断价值. 山东医药, 2010, 50(7): 68-69.
[13] Hwang SW, Lee DH, Lee SH, et al. Preoperative staging of gastric cancer by endoscopic ultrasonography and multidetector-row computed tomography. J Gastroenterol Hepatol, 2010, 25(3): 512-518.
[14] 殷信道, 赵建华, 王利伟, 等. 胃癌多层CT增强征象与组织分化及p53、P-糖蛋白表达相关性初步探讨. 临床放射学杂志, 2008, 27(11): 1516-1519.
[15] 林家威, 黄顺荣. CT影像学在胃癌术前分期中的研究进展.医学综述, 2011, 17(14): 2188-2191.
(责任编辑 张春辉)
CT in Diagnosis of Infiltrative Gastric Carcinoma
PurposeTo analyze the CT features of the infltrative gastric carcinoma, and to improve its diagnosis.Materials and MethodsCT manifestations of 30 patients with infltrative gastric carcinoma confrmed by pathology were analyzed retrospectively, and post-processing included multi-planner reformation (MPR), maximum intensity projection (MIP) and CT virtual endoscopy (CTVE) were applied for further observation.ResultsTwenty-two lesions located in local gastric areas, 8 cases involved more than two gastric areas; the maximum thickness of the infiliative gastric carcinoma was (30.10±1.34) mm. Eleven cases observed deep and shallow ulcer lesions, 19 cases observed narrowed gastral cavity. Nine cases showed uniform enhancement of thickened gastric wall and tumor, 21 cases showed uneven enhancement (including layered enhancement). For 30 cases, 26 cases had lymph node enlargement around stomach, 2 cases involved 2 gastric areas. One case was squamous carcinoma; and 29 cases were adenocarcinoma, including 5 well-differentiated, 14 poorly-differentiated, 9 undifferentiated type and 1 myxoadenocarcinoma. The enhancement features showed statistical difference between well-differentiated adenocarcinoma and poorly-differentiated adenocarcinoma as well as undifferentiated adenocarcinoma (χ2=3.35, P<0.05).ConclusionMSCT plain and enhanced scan and the application of MPR, MIP, CTVE are important for the early diagnosis of infltrative gastric carcinoma.
Stomach neoplasms; Neoplasm invasiveness; Tomography, spiral computed
安徽医科大学附属省立医院CT室 安徽合肥230001
程 涛
Department of Radiology, Anhui Provincial Hospital Affliated to Anhui Medical University, Hefei 230001, China
Address Correspondence to: CHENG Tao
E-mail: taocheng2022@163.com
R735.2;R445.3
2013-12-14
修回日期:2014-04-26
中国医学影像学杂志
2014年 第22卷 第6期:446-450
Chinese Journal of Medical Imaging
2014 Volume 22(6): 446-450
10.3969/j.issn.1005-5185.2014.06.013

