先天性视盘发育异常的临床特征及鉴别诊断△
田国红 王敏 孙兴怀
·临床研究·
先天性视盘发育异常的临床特征及鉴别诊断△
田国红王敏孙兴怀
目的对先天性视盘发育异常的类型及临床特征进行分析评价。方法单中心病例回顾性分析。纳入2013年5~10月在复旦大学附属眼耳鼻喉科医院神经眼科就诊后诊断为先天性视盘发育异常的患者,收集其人口学特征及临床特征进行回顾性分析。采用Humphrey静态自动视野、Goldmann视野、频域相干光断层扫描、眼底自发荧光、头颅磁共振扫描、头颅断层扫描和眼部超声进行辅助检查。结果诊断为先天性视盘发育异常的患者共25例,其中男性13例;年龄中位数21岁(1~51岁)。受累眼共40只,双眼受累15例、单眼10例。视力从正常至无光感。诊断包括:视神经发育不良3例,节段性视神经发育不良6例,倾斜视盘6例,牵牛花综合征2例,视盘小凹2例,视盘玻璃疣3例,有髓神经纤维2例,视盘缺如合并视盘小凹及黄斑发育不良1例。常见误诊诊断:视神经炎5例,正常眼压青光眼4例,鞍区占位3例,颅高压3例,视盘血管炎2例。结论先天性视盘发育异常病种繁多,常累及儿童及青年人,视功能损害差异较大。一些隐匿性视神经发育不良误诊率高。正确识别不同类型的视盘先天发育异常有助于临床解读患者的症状、体征和辅助检查结果,避免过度诊疗。(中国眼耳鼻喉科杂志,2014,14:358-362)
先天性视盘发育异常; 视神经发育不良; 视盘玻璃疣; 视功能
先天性视盘异常可仅有眼部症状,也可伴有中枢神经系统异常及全身疾病。在胚胎发育期视泡内折形成视杯,裂隙闭合处位于腹下部。源自中枢神经系统的视神经在间脑发出后向眼泡长入。不论从发育学还是结构学角度,视盘既是视神经的终末端,又是视网膜神经节细胞汇入的起始。视盘形态异常往往提示视神经、视网膜及中枢神经系统的疾患,临床应引起足够的重视[1-2]。
临床诊疗过程中,先天视盘发育异常以及这类疾病继发的斜视、弱视、视野缺损的患者很常见,尤其是儿童及青少年。正确识别一些眼脑相关的神经系统发育异常疾患,如透明隔-视神经发育不良(septo-optic dysplasia, SOD)对于婴幼儿患者意义重大;识别凹陷性视盘缺损,如牵牛花综合征、视盘缺如、视盘小凹等,有助于与视神经萎缩及青光眼的大视杯相鉴别;识别倾斜视盘及视盘玻璃疣引起的假性视乳头水肿可以在很大程度上避免过度诊疗。我们将常见先天性视盘发育异常的疾病及相关的临床特征、鉴别诊断要点进行了分析评价和总结归纳,希望有助于临床工作者正确识别,避免误诊及过度诊疗。
1 资料与方法
1.1资料纳入2013年5~10月在本院神经眼科就诊后诊断为先天性视盘形态异常的患者,收集其人口学特征及临床特征进行回顾性分析。
诊断标准:先天性视盘形态异常不同疾病的诊断分别依据各自的标准[1],在观察眼底形态学特征的同时,结合患者最佳矫正视力(best corrected visual acuity, BCVA)、Humphrey静态自动视野、Goldmann视野、视神经和黄斑频域相干光断层扫描(spectral-domain optical coherence tomography, SD-OCT)、眼底自发荧光、颅脑磁共振扫描(magnetic resonance imaging, MRI)、颅脑断层扫描(computed tomography, CT)、眼部超声等辅助检查予以确诊。
1.2方法病例回顾性研究,患者经确诊后收集其临床资料:年龄、性别、家族史、发育史;主要症状、体征、各项辅助检查结果;既往诊治经过。对计量资料进行正态性检验,不符合正态分布的采用中位数表示;计数资料采用百分比表示。采用Humphrey静态自动视野、Goldmann视野、SD-OCT、眼底自发荧光、头颅MRI、头颅CT和眼部超声进行辅助检查。
2 结果
人口学特征:2013年5~10月间,诊断先天性视盘形态异常连续患者共25例,其中男性13例、女性12例。年龄中位数21岁(1~51岁)。受累眼共40只,双眼受累15例、单眼10例。BCVA从完全正常至无光感。诊断包括:视神经发育不良(optic nerve hypoplasia,ONH)3例,节段性视神经发育不良(segmental optic hypoplasia, SOH)6例,倾斜视盘6例,牵牛花综合征2例,视盘小凹2例,视盘玻璃疣3例,有髓神经纤维2例,1例视盘缺如合并视盘小凹及黄斑发育不良。25例患者中,52%(13/25)就诊时有视力下降及视野缺损的主诉,但69% (9/13)的主诉与检查异常无关,这类患者常见于诊断为节段性视神经发育异常及倾斜视盘、视盘玻璃样疣导致的假性视乳头水肿。3例无症状的患者为体检时被告知眼底异常。60%的患者(15/25)具有屈光不正及屈光参差,除一例合并弱视患者外,均能矫正至0.8以上。18例完成视野检查的患者中,11例表现为异常(61.1%)。4例患者同时合并中枢神经系统异常,包括:透明隔缺损、垂体偏位、脑裂畸形、视神经及视交叉纤细。25例患者中仅2例合并有正常眼压性青光眼。
1)ONH。本组共3例,5眼受累。其特征是患眼视盘表现为小视乳头、颜色灰白、呈双环征、视网膜血管走形僵直(图1)。2例患儿年龄分别为1岁及3岁,1例21岁患者为10岁时发现患眼盲。合并脑裂畸形1例,脑部透明隔缺损1例(图2)。1例诊断为SOD。
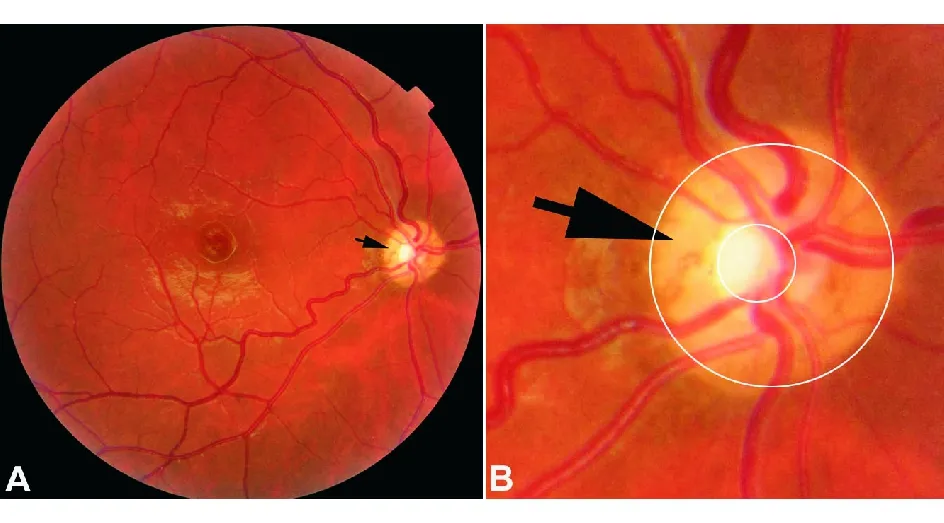
图1. 女性,21岁,10岁时无意中发觉右眼无视力。BCVA:NLP OD,1.0 OS。A:眼底右侧视神经发育不良,小视乳头,视网膜静脉迂曲;B:双环征(黑箭头),内环为发育不良的视神经,神经纤维减少,色苍白,外环为终止于筛板的巩膜色素缘
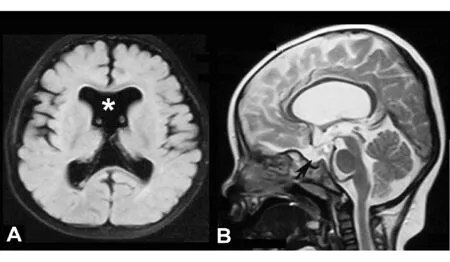
图2. 男性,2月龄,家长发现不追光。除双眼视神经发育不良外,头颅MRI轴位T1加权(A)可见透明隔缺损(*),矢状位T2加权垂体偏位,发育不良(黑箭头)
2)SOH。本组共6例患者,均为双眼受累,年龄为11~51岁。上方SOH(superior SOH, SSOH),本组6例患者眼底表现为视盘血管偏位,多由视盘上方发出,故鼻上纤维受压变薄,伴周边巩膜色素环(图3)。6例患者均存在不同程度的视野缺损,典型为双侧颞下方或下半不同程度的视野缺损,但均跨越垂直中线(图4),且与OCT检查中鼻上象限神经纤维层厚度(retinal nerve fibre layer, RNFL)减低相对应。其中5例患者均有不同程度的屈光不正及屈光参差,但BCVA双眼可达1.0。1例SSOH同时合并正常眼压青光眼患者,在鼻侧神经纤维层变薄的基础上,同时存在颞侧的RNFL丢失,与其患眼的视野损害一致。本组6例患者中有4例被误诊为青光眼而接受药物治疗,1例疑诊鞍区占位。
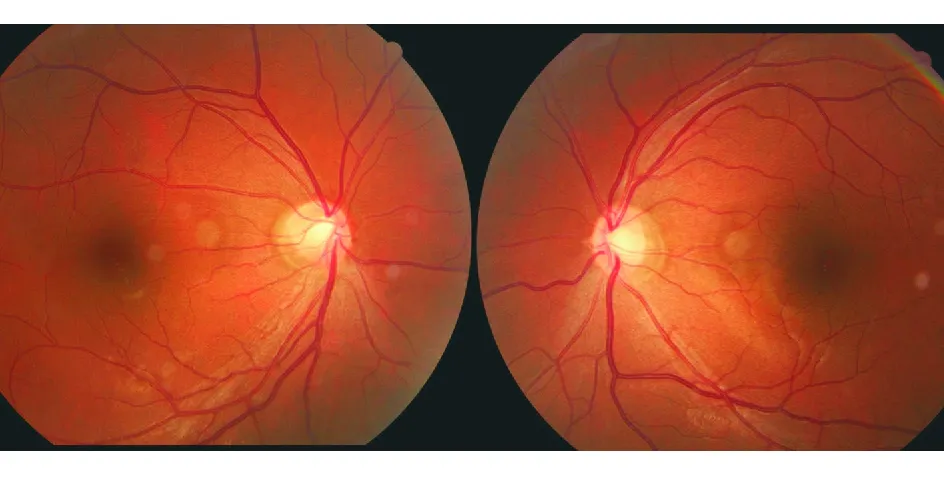
图3. 男性, 42岁,体检时被告知“可疑青光眼”来诊。BVCA 1.0 OU,眼压监测正常。眼底见双侧视乳头略小,椭圆形,向颞侧倾斜,血管从鼻侧上方发出,鼻侧盘缘变窄
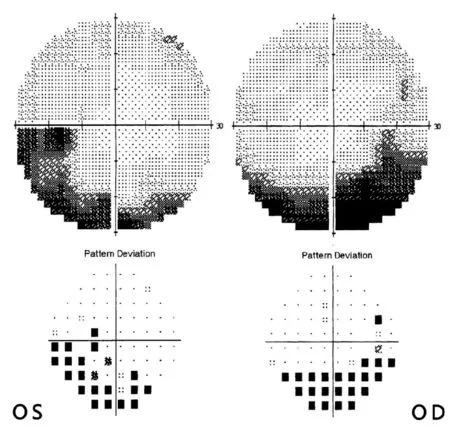
图4. 同一患者Humphrey视野检查见双眼颞下方视野缺损,不遵从水平及垂直中线
3)倾斜视盘(tilted disc)。本组共6例(12眼)。由于视神经倾斜进入眼球,导致视盘颞上部抬高而鼻下部视盘移位,故眼底表现视乳头呈椭圆形,长轴倾斜(图5)。由于鼻下方神经纤维受压,视野损害为双颞侧偏盲,但跨越垂直中线。由于视神经移位,视盘拥挤,鼻侧周边脉络膜上皮色素颜色异常,极易误诊为“视乳头水肿”。这6例倾斜视盘患者中有3例误诊为“双侧视乳头水肿,颅内压增高”,进行腰椎穿刺检查及长期服用乙酰唑胺(醋氮酰胺)治疗;1例按“视盘血管炎”给予激素治疗。但所有患者就诊时均无头痛、一过性视物模糊及搏动性耳鸣等颅高压症状。就诊原因:3例为体检时被告知,2例为眼干、眼胀,仅1例主诉视力下降,为屈光不正导致。
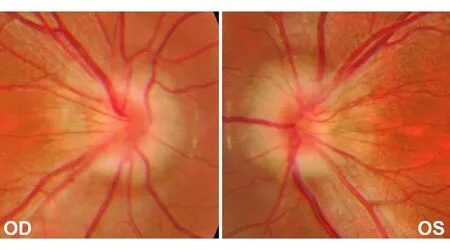
图5. 女性,20岁,体检发现双侧视乳头“水肿”;视功能正常;腰穿脑脊液压力200 mm Hg(1 mm Hg=0.133 kPa);长期服用醋甲唑胺片;眼底显示倾斜视盘;鼻侧拥挤、色红,呈“D形”
4)凹陷性视盘异常。包括牵牛花综合征:眼底表现为后极部漏斗形的深凹陷、视盘表面被簇状的胶质组织覆盖。血管放射状从大凹陷边缘发出,临床较易识别(图6A)。2例牵牛花综合征患者均为单眼受累。视盘先天缺如的眼底由于视盘的形态及血管分布基本正常,苍白深陷的视盘容易误诊为视神经萎缩和青光眼的大视杯(图6B)。其他的凹陷性视盘异常还包括视盘小凹、视乳头旁葡萄肿、巨大视乳头以及无法分类的凹陷性异常。
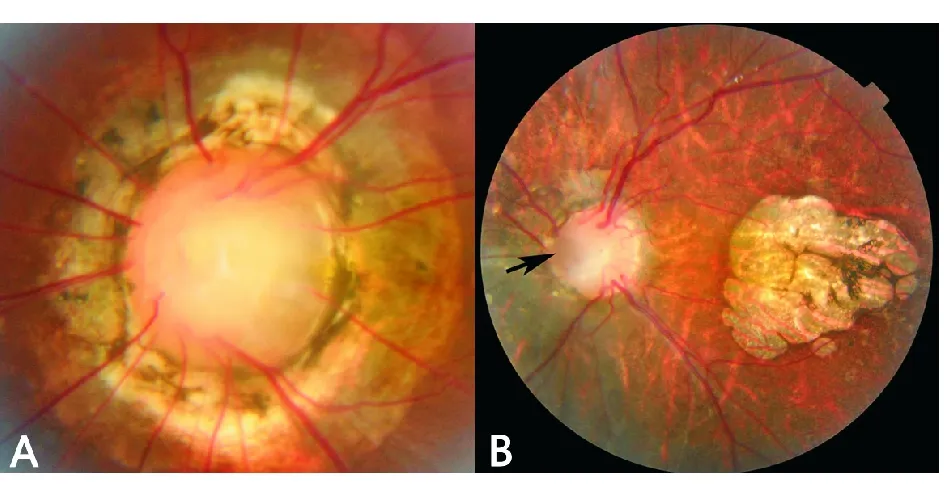
图6. A:女性,13岁,左眼后极部视盘漏斗形深凹陷,血管放射状从边缘发出,为牵牛花综合征;B:女性,3岁,BCVA:1.0 OD,0.4 OS;双眼视盘深凹陷性发育异常,左眼同时合并视盘鼻侧小凹(黑箭头)和后极部黄斑发育不良;鼻侧深凹陷的视盘应与青光眼相鉴别
5)视盘玻璃疣。患者眼底表现为假性视乳头水肿(图7)。3例患者中2例被分别误诊为“视神经炎”和“后巩膜炎”,1例表面视盘玻璃疣患者合并高眼压性青光眼。
3 讨论
本组病例基本囊括了视盘先天异常的常见病因及临床特征,同时提示了常见误诊原因。一些隐匿性发育异常,如SOH往往不被了解而误诊。因此系统的神经眼科检查,包括详细的病史询问、屈光矫正、可靠的中心及周边视野检查,结合准确定量的视网膜神经纤维层的测量、影像学手段,对患者实行个体化的综合评估,是避免误诊及过度诊疗的关键。
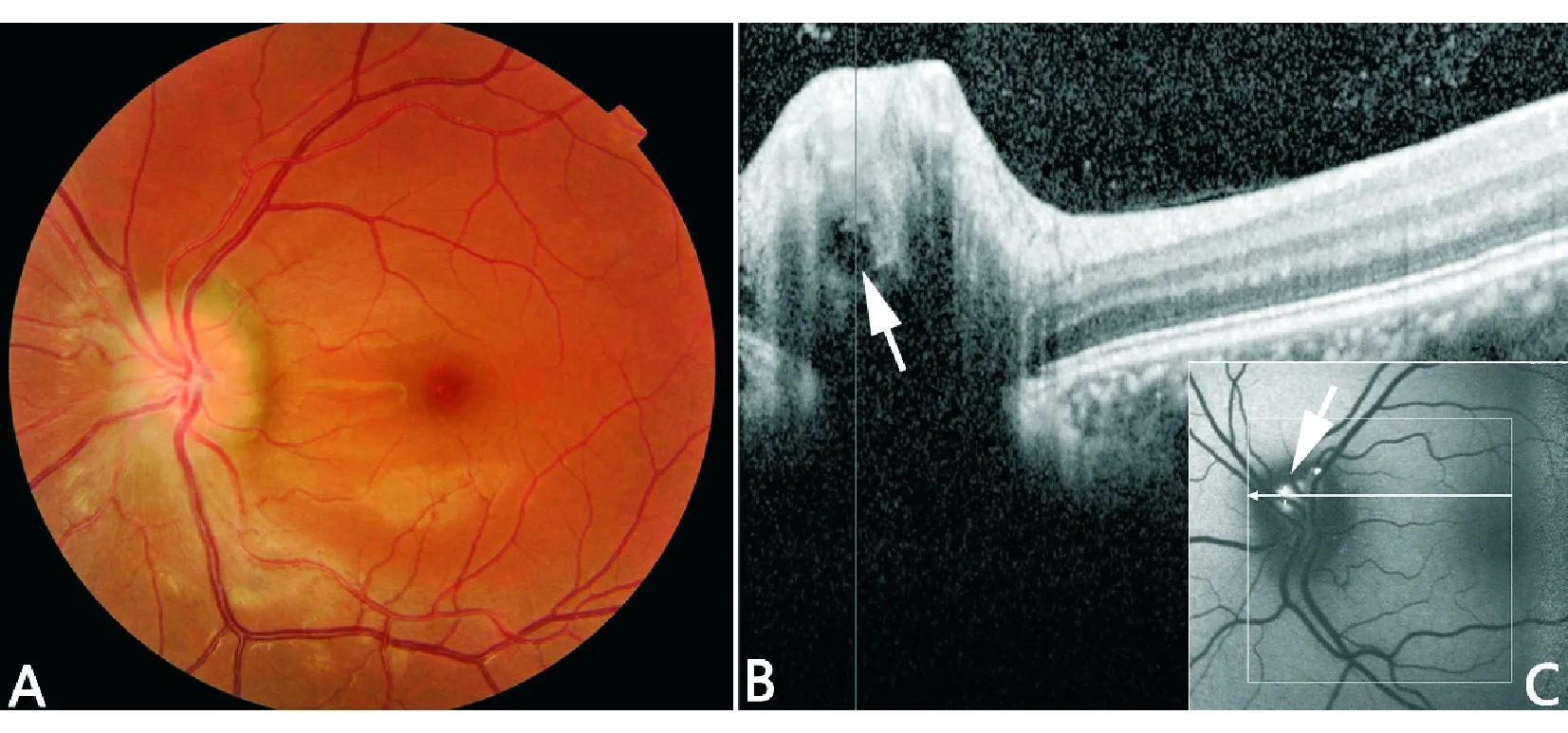
图7. 女性,25岁,诊断“左视神经炎”来诊;BCVA:1.0 OU,视野正常。A:眼底左视盘边界模糊,隆起;B:视盘OCT显示玻璃疣(白箭头),与图C自发荧光的亮点对应
中枢神经系统发育异常,特别是中线结构及前视路异常在ONH患者中常见。SOD,即de Morsier 综合征,是代表性疾病之一,也是婴幼儿中视力下降的常见遗传发育疾病。典型临床症状为视神经发育异常、脑部透明隔缺损和垂体功能低下三联征[3-4]。不典型患者可有不同程度的视神经受累及中枢神经系统发育异常的表现,如胼胝体缺如/发育不良、脑裂畸形、脑室穿通畸形、皮质异位、多脑回、脑积水等。这类患儿预后不佳,因垂体功能低下导致生长激素、甲状腺激素及糖皮质激素紊乱,有发生猝死的风险,特别是患儿发热、感染、腹泻后机体应激反应降低时。儿科、神经科及内分泌科的综合治疗,对疾病的预后关系重大。全面的内分泌检查能阻止危象发生;激素替代疗法可促进患儿的生长发育;神经功能康复训练很大程度能够提高患者的生活质量。
SOH是ONH的一种类型,这一概念虽然提出很早,但并未引起重视。由于从眼底观察视盘形态并无显著异常,多无“双环征”,可以蒙蔽眼科医师的检查。母亲孕期1型糖尿病患者被认为是重要病因[5]。SSOH在日本及韩国人群中报道很多,Yamamoto等[6]的流行病学研究显示在近15 000个年龄>40岁的日本人群中,SSOH的发病率为0.3%,可导致双眼颞下方视野缺损,经常被误诊为鞍区占位而过度检查。Goldmann视野检查中视野缺损常跨越垂直中线是鉴别的关键。SSOH患者同时合并正常眼压性青光眼的比例较高,利用OCT技术通过测量视盘周围各象限视网膜RNFL有助于鉴别SSOH的原发异常和青光眼造成的继发损害。Yamada等[7]研究表明,SSOH鼻上方RNFL明显变薄,而青光眼患者则表现为颞上和颞下方RNFL受损。SSOH患者同时合并正常眼压性青光眼时,OCT中鼻上象限(1~2点)与颞上象限(10~11点)RNFL比值更能表明青光眼进展情况即SSOH鼻上RNFL缺损基本稳定,但正常眼压性青光眼中颞上RNFL持续丢失。总之,这部分患者预后良好,视功能正常或可长期稳定。
倾斜视盘表现为颞上部位视盘抬高而鼻下部位视盘继而移位,导致卵圆形的视盘形态,长轴倾斜。不仅如此,视网膜血管移位、周边脉络膜上皮色素颜色异常,特别是鼻下方视盘。视功能异常包括近视、散光和视野缺损。由于鼻下方神经纤维受压,视野损害为双颞侧视野缺损,但不遵从垂直中线。倾斜视盘多为双眼且不伴有中枢神经系统的发育异常。Dorrell[8]从结构学上的解释为:正常视网膜的开口为环形,而巩膜管横切面由于视盘颞侧相对于鼻侧明显隆起,故出现一个马蹄形的“D”环。临床中很多视盘倾斜的患者,由于极易误诊为真性视乳头水肿,但OCT检查仅发现视乳头区域小,伴倾斜,鼻侧纤维受压变薄。行眼底荧光血管造影及腰穿检查可排除视盘血管炎及颅高压。视力及视野几乎完好,且多年保持稳定。
埋藏的视盘玻璃疣极易误诊为颅内压增高导致的视乳头水肿和视神经炎,但主诉多与症状不符合。虽然视野可有不同程度的缺失,但患者视力良好。眼底自发荧光、OCT及B超检查对视盘玻璃疣的诊断均有确诊意义,且简单易行。
视盘先天形态异常的种类繁多,临床诊疗中患者的先天发育异常程度各异,所以视功能预后差异很大。正确识别各种视盘先天发育异常的类型与其他视神经疾病,在临床工作中意义重大,不仅能够避免因误诊而导致的过度检查及治疗,还能更好地对疾病的演变发展予以解读。对先天发育异常导致的视力低下及视野缺损的合理解释和告知,也能让患者更好地配合医疗工作,增加依从性。
[1]Brodsky MC. Congenital optic disk anomalies[J]. Surv Ophthalmol,1994,39(2):89-112.
[2]Al-Mohtaseb Z, Foroozan R. Congenital optic disc anomalies[J]. Int Ophthalmol Clin, 2012,52(3):1-16.
[3]Hoyt WF, Kaplan SL, Grumbach MM, et al. Septo-optic dysplasia and pituitary dwarfism[J]. Lancet, 1970, 1(7652):893-894.
[4]Webb EA, Dattani MT. Septo-optic dysplasia[J]. Eur J Hum Genet, 2010,18(4):393-397.
[5]Kim RY, Hoyt WF, Lessell S, et al. Superior segmental optic hypoplasia: a sign of maternal diabetes[J]. Arch Ophthalmol, 1989,107(9):1312-1315.
[6]Yamamoto T, Sato M, Iwase A. Superior segmental optic hypoplasia found in Tajimi Eye Health Care Project participants[J]. Jpn J Ophthalmol, 2004,48(6):578-583.
[7]Yamada M, Ohkubo S, Higashide T, et al. Differentiation by imaging of superior segmental optic hypoplasia and normal-tension glaucoma with inferior visual field defects only[J]. Jpn J Ophthalmol, 2013,57(1):25-33.
[8]Dorrell D. The tilted disc[J]. Br J Ophthalmol, 1978,62(14):16-20.
(本文编辑诸静英)
Clinical features of congenital optic disc anomalies and differential diagnosis
TIANGuo-hong,WANGMin,SUNXing-huai.
DepartmentofOphthalmology,EyeEarNoseandThroatHospitalofFudanUniversity,Shanghai200031,China
Corresponding author: WANG Min, Email: wangmin83@yahoo.com
ObjectiveTo describe the clinical features of various congenital optic disc anomalies and to address the related differential diagnosis. MethodsThis is a retrospective study. Patients diagnosed as congenital optic disc anomalies in Neuro-ophthalmology service of Eye Ear Nose and throat Hospital of Fudan University from May 2013 to Oct 2013 were enrolled. Demographics and clinical findings were analyzed. Humphrey and Goldmann visual field testing, spectral-domain optical coherence tomography, fundus autofluorescence, magnetic resonance imaging, computed tomography and ultra-sound B scan were used. ResultsTwenty-five patients diagnosed as optic disc anomalies were included and 13 patients were male. The median age was 21 years (1~51 years). Forty eyes were involved with bilateral lesion in 15 patients and unilateral in 10 patients. The diagnoses included optic nerve hypoplasia (3 cases), segmental optic nerve hypoplasia (6 cases), tilted disc syndrome (6 cases), morning glory syndrome (2 cases), optic pit (2 cases), optic disc drusen (3 cases), myelinated nerve fibers (2 cases) and optic disc coloboma comorbid with macular aplasia (1 case). The common misdiagnose included optic neuritis (5 cases), normal tension glaucoma (4 cases), sellar mass (3 cases), increased intracranial hypertension (3 cases), and optic disc vasculitis (2 cases). ConclusionsCongenital optic disc anomalies are a variety of diseases which involved children and young patients with various visual dysfunction. Some of the subtle anomalies were unrecognized or misdiagnosed. Identification of a specific type of optic disc anomaly may lead to proper interpretation and management of the patients. (Chin J Ophthalmol and Otorhinolaryngol,2014,14:358-362)
Congenital optic disc anomalies; Optic nerve hypoplasia; Optic disc drusen;Visual function
上海市自然科学基金 (13ZR1406100);“973”重大科学问题导向项目(2013CB967503)
复旦大学附属眼耳鼻喉科医院眼科上海200031
王敏(Email: wangmin83@yahoo.com)
2014-06-03)

