MSCT在强直性脊柱炎骶髂关节病变诊断中的应用
刘全良,臧 达,马 捷,钱 立
(广东省深圳市宝安人民医院放射科,广东 深圳518020)
强直性脊柱炎多见于青年男性[1],主要侵犯脊柱、骶髂关节和脊柱旁软组织,炎症累及外周关节(如软骨关节、滑膜关节)、肌腱以及韧带等部分,常引起纤维性和骨性强直。临床表现为臀髋部、腰背部疼痛、发僵及关节肿痛[2]。目前,其诊断主要依靠血液和影像学检查。CT由于可以较为清晰地显示骶髂关节脊柱旁软组织的解剖结构及周围关节的细微变化,在强直性脊柱炎骶髂关节病变中的应用已受到广泛关注。因此,现回顾性比较分析我院2010年6月至2012年12月收治的118例强直性脊柱炎患者骶髂关节病变的X线平片和MSCT表现,旨在为MSCT在强直性脊柱炎骶髂关节病变诊断中的应用提供参考。
1 资料与方法
1.1 一般资料 本组118例,其中男75例,女43例;年龄17~52岁,平均(25.8±10.2)岁。强直性脊柱炎病程5个月~8.5年,平均(28.8±13.5)个月。所有患者均接受 X线平片及螺旋CT检查。临床表现:脊柱晨僵、活动受限,伴随臀髋部、腰背部疼痛、发僵及关节肿痛。
1.2 仪器与方法 X线检查使用Kodak平板DR,摄腰椎正侧位片及双侧骶髂关节斜位片。CT检查使用日本东芝Aquilion 16层 CT 机。扫描参数:380mA,120kV,层厚5.0mm,层距5.0mm,螺距1.375。扫描范围上自髂嵴上缘,下至耻骨联合下缘,由头侧向足侧扫描。检查时患者取仰卧位,从软组织窗及骨窗观察骶髂关节情况,并通过薄层重建、MPR及VR等多方位观察骶髂关节病变部位、形态、边缘、密度、大小及与邻近组织的关系等。患者X线及CT图像由3位经验丰富的影像学诊断医师评价。
1.3 诊断与分级标准 患者临床症状、体征观察及相应的辅助检查(如 HLA-B27阳性、C-反应蛋白阳性等)符合WHO关于强直性脊柱炎骶髂关节病变的诊断标准(1984年纽约修订标准)[3],则确诊为强直性脊柱炎骶髂关节病变。将检查结果分为5级[4]:0级,图像无明显异常,检查结果正常;Ⅰ级,可疑,图像显示,骶髂关节面毛糙,髂骨或骶骨骨小梁增粗、紊乱,出现关节面下小囊变;Ⅱ级,轻度异常,骶髂关节面出现骨质破坏(如虫蚀样),关节面下可见增生硬化区域,且小囊变愈发明显,关节间隙基本正常,未见宽窄变化;Ⅲ级,中度异常,在Ⅱ级的基础上出现关节间隙明显增宽或变窄,出现部分关节强直;Ⅳ级,重度异常,大部分或全部关节强直、融合,关节间隙消失。
1.4 统计学分析 使用SPSS 17.0统计软件,计量资料用±s表示,比较采用t检验;计数资料比较采用χ2检验。以P<0.05为差异有统计学意义。
2 结果
2.1 2种检查方法诊断结果的比较 X线检查结果:0级16例(13.6%),Ⅰ级19例(16.1%),Ⅱ级32例(27.1%),Ⅲ级23例(19.5%),Ⅳ级28例(23.7%);MSCT 检查结果:0级4例(3.4%),Ⅰ级25例(21.2%),Ⅱ级38例(32.2%),Ⅲ级24例(20.3%),Ⅳ级27例(22.9%)。MSCT 对Ⅰ级、Ⅱ级病变的检出率明显优于X线平片(P<0.05);而在Ⅲ级、Ⅳ级病变的检查中2种方法差异无统计学意义(P>0.05)。
2.2 2种检查方法对各种征象显示情况的比较 MSCT对关节面侵蚀、关节面下小囊变、骨质增生硬化及软组织肿胀的检出率明显高于X线,差异具有统计学意义(P<0.05);在显示关节间隙变化、关节强直方面2种检查方法差异无统计学意义(P>0.05)(表1,图1,2)。
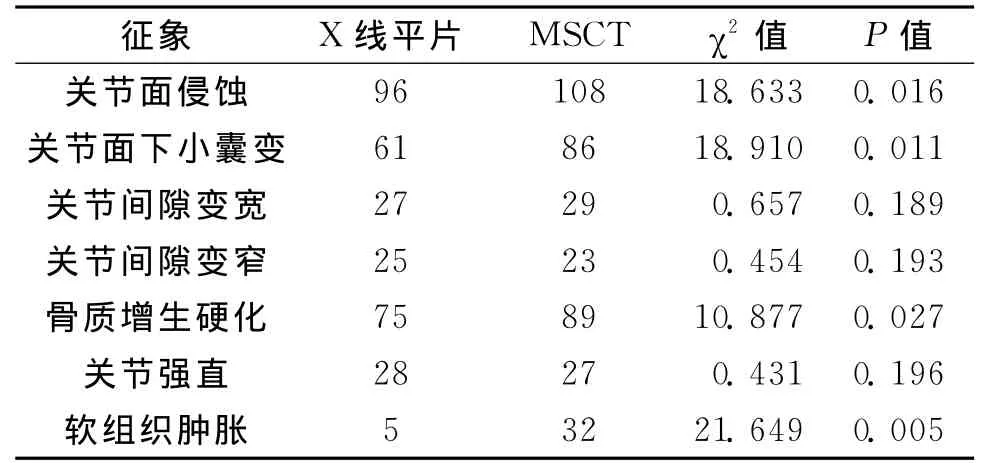
表1 2种检查方法对各种征象显示情况的比较 例
3 讨论
强直性脊柱炎是一种病因尚未明确的慢性炎性疾病。流行病学研究显示[5-6],该病多发生于年轻男性,男女比例约为(2~3)∶1,70%以上的患者年龄为15~30岁。其发生率存在明显的种族差异,在我国的发病率约为3%[7]。CT表现[8]:①早期,骶髂关节髂骨侧关节面下骨质侵蚀、关节面毛糙,甚至出现耳状关节面骨质硬化和囊变。②中期,关节面不光整,局部呈“锯齿”或“毛刷样”改变,关节周围骨质增生硬化。由于关节腔内积液,此时关节间隙可见增宽。当滑膜部最终被破坏后,关节间隙变窄。③晚期,显著特征为韧带钙化、关节间隙消失和关节骨性强直。
本研究对比了X线平片和MSCT对强直性脊柱炎骶髂关节病变诊断的情况。结果显示,MSCT对Ⅰ级、Ⅱ级病变的检出率明显优于X线平片检查;而在Ⅲ级、Ⅳ级病变的检查中2种方法差异无统计学意义。具体到各种征象,MSCT对关节面侵蚀、关节面下小囊变、骨质增生硬化及软组织肿胀的检出率明显高于X线;在显示关节间隙变化、关节强直方面,2种检查方法差异无统计学意义。这表明,在强直性脊柱炎骶髂关节病变的诊断方面MSCT优于X线片。原因为虽然X线能显示骶髂关节面及关节间隙的异常,但分辨力较低以及病灶部位组织重叠,不能显示细微的病变及病变的细节。而CT具有很高的密度分辨力和空间分辨力,对关节面边缘毛糙、骨小梁的改变、小囊变区、关节面下虫蚀样骨质破坏及骨质增生硬化等骨质结构的改变显示清晰,对关节间隙的改变也较敏感,可以清晰显示其增宽、变窄及骨性强直等改变;且可行多种后处理,对病灶部位软组织和骨髓改变的显示更加敏感[9-12]。
综上所述,CT密度分辨力和空间分辨力明显优于X线,并有强大的后处理功能,在强直性脊柱炎骶髂关节病变的评价中具有较高的临床应用价值。
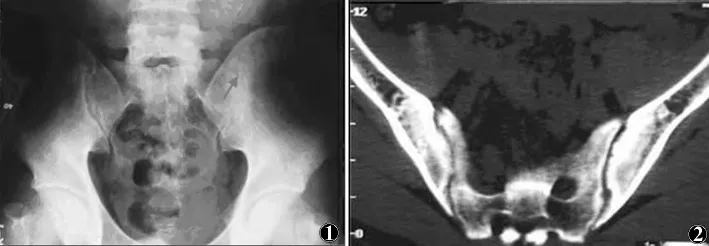
图1 X线片示左骶髂关节间隙消失,骨密度增加 图2 CT示双侧骶髂关节骨质硬化,并有虫蚀样破坏区
[1]赵丽珂,黄慈波.强直性脊柱炎的诊断治疗进展[J].临床药物治疗杂志,2010,8(1):14-18.
[2]于伟峰,于文广,王琴琴,等.骶髂关节炎影像学检查方法诊断分析[J].中华中西医学杂志,2011,9(6):55-56.
[3]余武康,张邦苏,林维.强直性脊柱炎骶髂关节病变 X线、CT诊断价值探讨[J].中国现代医生,2011,49(17):75-76.
[4]刘迎军,杨德维.螺旋CT在强直性脊柱炎骶髂关节病变诊断中的临床应用价值[J].中国医药导报,2012,9(13):98-99.
[5]王景丰.探讨强直性脊柱炎早期临床特点、早期诊断、治疗及预后[D].天津:天津医科大学,2012.
[6]van den Berg R,van der Heijde DM.How should we diagnose spondyloarthritis according to the ASAS classification criteria:aguide for practicing physicians[J].Pol Arch Med Wewn,2010,120:452-457.
[7]陈爱丽.强直性脊柱炎骶髂关节病变 X线、CT诊断[J].中国实验诊断学,2010,14(6):939-940.
[8]黄柳明,张松林,罗光著,等.强直性脊柱炎骶髂关节病变的螺旋 CT诊断[J].中国伤残医学,2011,19(7):60-61.
[9]侯志雄,蓝华,吕集盛.螺旋CT在强直性脊柱炎骶髂关节病变诊断中的应用价值探讨[J].海南医学院学报,2012,18(11):1 662-1 668.
[10]杨国华,李坚.MRI和螺旋CT在强直性脊柱炎骶髂关节病变诊断中的应用比较[J].中国现代医生,2011,49(9):83-84.
[11]吴振斌.强直性脊柱炎骶髂关节病变的CT表现分析[J].中国中西医结合影像学杂志,2012,10(3):245-246.
[12]马进,严修明,胡久民,等.CT与 X线对早期强直性脊柱炎的诊断[J].罕少疾病杂志,2005,12(5):16-19.

