细菌耐药性:正悄然威胁人类和动物的健康
Javier Burchard,孙荣钊,胡藕祥
(1.欧盟-中国贸易项目二期,北京 100125;2.加拿大麦吉尔大学,魁北克省蒙特利尔市;3.中国动物卫生与流行病学中心,山东青岛 266032)
细菌耐药性:正悄然威胁人类和动物的健康
Javier Burchard1,2,孙荣钊3,胡藕祥3
(1.欧盟-中国贸易项目二期,北京 100125;2.加拿大麦吉尔大学,魁北克省蒙特利尔市;3.中国动物卫生与流行病学中心,山东青岛 266032)
自抗菌药产业化以来,细菌耐药性问题就无处不在并造成严重的不良后果,研究发现只有多学科参与,采取综合措施才能应对此类问题。欧盟和国际社会提出了应对耐药性动议,多个耐药性监测项目发现全球对耐药性的关切不断增强。此外,新型抗生素及其替代品的研究进展缓慢,耐药性正严重威胁着人类健康。北欧因谨慎使用抗菌药及其综合防控措施行之有效,因而耐药性问题比较小。总的来说,多学科参与,采取综合性措施应对耐药性问题的效果相当乐观。
耐药性;监测;行动计划;欧盟;合理用药;抗生素;公共卫生
1 耐药性的源头
使用抗生素可以追溯到远古时代,在埃及的罗马时期的古苏丹(公元350年)的人类骨骼中发现四环素类化合物。据称,部分用于治疗的替代药物,如中药(青蒿素)中可能含有抗菌物质。中国数千年来,治疗疟疾及其他各种疾病的药物就是从青蒿植物中分离获得的。
1928年,亚历山大·弗莱明发现了青霉素,标志着抗生素工业化的开始。作为医学上的重大突破,青霉素挽救了受疾病折磨的人,给他们带来了希望。弗莱明博士观察到,点青霉在培养皿中可抑制葡萄球菌属细菌生长。1938年,霍华德·弗洛里和恩斯特·伯利斯·柴恩在牛津大学成功分离到青霉素。1941年,查尔斯·弗莱彻在牛津的一家医院首次用青霉素来治疗伤口感染。1945年,青霉素为二战中军队伤员治疗伤口感染大显身手,被称为“神奇药”。1945年,弗莱明、霍华德·弗洛里和恩斯特·伯
利斯·柴恩因此获得诺贝尔奖。
现有文献证明 :抗生素工业化前的很长时间内,微生物携带的遗传物质赋予他们抵抗多种自然界中的抗生素。例如发现β-内酰胺酶和青霉素的抗菌性能在质粒中已存在了数百万年,这表明,微生物中存在的耐药性相关酶并不是近代进化产物。其实,耐药性是微生物为防范药物侵害而形成的特定机制。绝大多数证据认为是特定突变:抗菌药在细胞内的作用受到抑制;其他机制是通过分泌物阻断细胞膜的通透性而阻碍药物进入得以起到保护作用。此外,耐药微生物可以通过特定细胞内传输机制拒抗生素于门外。也有人认为,总体来说能够耐受抗生素的微生物不仅可耐过抗生素接触,也能够保护同一种群其他微生物,且作用敏感,从而确保群体水平的存活率。
2 耐药性和新型抗
菌剂的研究
全球到处存在耐药性情况,各类出版物也连篇累牍进行了报道。各类研究中耐药性出现频率高表明当前使用的多种抗生素治疗细菌感染效果不佳 (表1)。从动物源性产品中收集细菌样品也可看到类似的趋势(表2)。2009年 ,ECDC / EMEA“细菌挑战:应对时机”报告指出,自20世纪40-70年代新型抗生素产业化以来,就根据药效来应对细菌耐药问题。此后,只有3个新抗生素进入欧盟市场供治疗多重耐药革兰氏阳性菌感染之用。与此同时,欧盟市场上其他全身性给药的抗生素并不能有效对抗耐药菌。因此,开发新型抗生素缓解多重耐药性细菌感染任重道远(图1)。
3 人兽共患病菌的耐药性

表1 2007年欧盟成员国、冰岛和挪威部分耐细菌引起的人感染数和血液感染比例

表2丹麦及进口动物和肉中空肠弯曲杆菌的耐药性和丹麦人感染病例
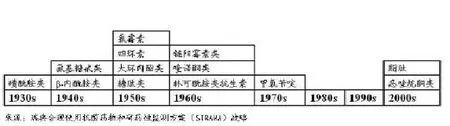
图1各种新型抗生素研发史
世界上人和动物都广泛使用抗菌药来防治疾病。抗菌药物可以促进食用动物生长,但欧盟2006年已经禁止了这种做法。人畜间广泛使用抗菌药物认为是耐药性和耐药菌株产生并蔓延的重要推手。因此,食物链被认为是人畜间出现和扩散耐药性的重要途径。例如人畜共患细菌,如沙门氏菌和弯曲杆菌可具有耐药性的动物宿主,耐药菌可通过食物转移到人类,在人类中引起感染并影响治疗效果(表3)。

表3 2011年欧盟19个成员国的沙门氏菌耐药性
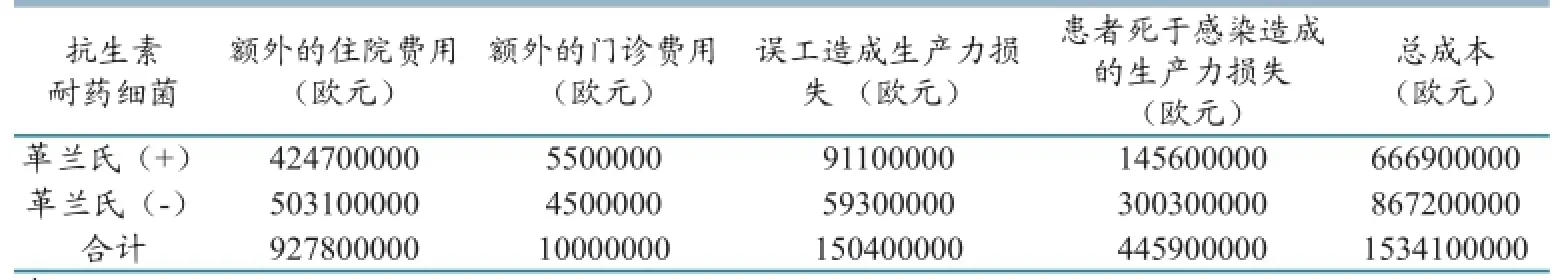
表4 2007年,欧盟成员国、冰岛和挪威部分药细菌感染的年度经济负担
4 耐药性对全球环境的影响
耐药性是个全球性、持续存在的跨世代问题,其生态后果和机制仍未知晓。在过去60年中,使用和滥用抗菌药物被指是打破共存数百万年微生物平衡的重要原因。当前抗生素化合物可在动物饲养场废液、养鱼地点、湖泊和供给的地下水中检测到。原先对抗生素敏感的细菌产生了耐药性,卫生保健体系外的生态龕正在发生变化。耐药菌通过食物链在人畜间传播。另外,耐药菌对全球微生物菌群多样性及对生态系统的影响也需高度关注。加拿大一项研究表明:猪群中有大量厌氧细菌种群对四环素和泰乐菌素有耐性,并且还出现了耐药基因,在2010年开始研究的两年半前就不用抗生素了。中国研究报道称猪群中耐药基因(ARGs)种类数量多得惊人,说明猪场滥用抗生素导致了多种抗生素耐药性在猪场环境中蔓延,更加剧了耐药基因从家畜转移到人类并在人群中传播的风险。猪粪中含有大量多种耐药基因是耐药基因的主要源头,严重危害公众健康。粪肥、堆肥及土壤含有耐药基因通过径流扩散到河流中,通过尘埃、人类旅行、农产品(包括园艺堆肥)销售,促使当地污染扩散,甚至影响全球。因此,农场样品的耐药性多样且潜在移动,这表明:滥用抗生素诱发产生耐药基因,并释放蔓延到环境中。
5 欧盟与耐药性问题
当前欧盟共有28个成员国,使用23种语言,5亿人口,占世界人口的8%,仅次于中国(20%)和印度(18%)。欧洲疾病预防控制中心(ECDC)和欧洲药品管理局(EMA)援引国际应对耐药性行动网(REACT)报告称,2009年,某些导致人类严重感染的细菌,如大肠杆菌的耐药性,在几个欧盟成员国达到25%或更多。每年约有400万的患者因感染而需医疗护理。因多重耐药性细菌感染致使25 000人死亡并导致额外医疗保健,每年生产力损失达15亿欧元(表4)。
1998年,欧盟公布了“耐药性威胁公共健康”意见书,同年在哥本哈根举行了“微生物威胁”会议。1999年,欧盟理事会通过了“应对微生物威胁”决议,敦促成员国加快实施国家防控人类传染病计划。理事会强调有必要针对耐药性开展多学科、跨部门的全面战略和协调行动。该决议很快就扩大,增加了在兽医、动物饲料和工厂生产中限制使用抗生素的原则。2001年,经委员会通报发起“欧共体应对耐药性战略”,提出四大关键行动措施,即监测、预防、科研与产品开发、国际合作。
目前欧盟有三大公共卫生相关机构:欧洲食品安全局(EFSA)、ECDC、EMA。欧盟宣称耐药性是一大公共健康威胁,需要优先采取应对措施。耐药性科学指导委员会明确表示,“需要迅速采取行动,全面减少抗生素使用”。2006年欧盟禁止了用抗生素促进动物生长的做法。欧盟公共卫生主管部门(EFSAE、EMA、CDC)负责执行耐药性
监控和使用抗生素的具体方案。欧盟正积极参与到食品法典、世界动物卫生组织(OIE)、跨大西洋耐药性工作组(TATFAR)中有关耐药性章节的工作,为全球应对耐药性出力。此外,欧盟提供资金支持科学研究,旨在控制和减少耐药性问题。欧盟和其他国际机构通过监控全球耐药性得出的科学观点,普遍认识到:相对于日益增长耐药性问题,当前的应对措施还很不够,因此应考虑加强耐药性控制计划。根据2009年发表的EDCD / EMEA联合技术报告 “细菌挑战:反击时间”,耐药性引起25 000人死亡,除了社会成本,造成财政负担相当于15亿欧元损失。此外,每年约有400万病人因耐药菌感染而需要健康护理,其他国家也有类似情况。2011年全球1200万结核病例中,发现84个国家估计有630万例患多重耐药性肺结核(MDRTB)。2010年,多重耐药性肺结核(MDR-TB)患者为29万例。2004年,美国为此估计增加负担550亿美元,包括200亿美元医疗服务成本和350亿美元生产力损失。然而,与其他健康问题,如心血管疾病相比,这些数值表明耐药性的经济影响还算是较低的。但必须指出这种说法可能引起误导,因为计算没有考虑抗生素在现代医疗中是不可或缺的,而且应假设不可能使用抗生素情形下进行计算。例如外科手术,经常使用抗生素作为预防措施,如果不用抗生素,感染率就更高,这种情况就加大了耐药性增加负担的计算。
6 欧盟应对耐药性行动计划
2011年11月,欧盟(EU)发布欧洲应对耐药性五年行动计划,实际上是强调了应对越来越严重耐药性威胁的现行防控计划,必须采取一系列新的强有力的措施,减少和防止耐药性蔓延并采取综合措施,保持控制微生物感染的能力。这种方式考虑了耐药性涉及消费者安全(公众卫生)、食品饲料安全(动物健康和福利)及非治疗用药对环境影响等等跨部门问题。欧盟倡导“同一健康”理念,认为人类、动物、生态系统健康是密不可分,因此要求多学科协作、沟通和技术交流,旨在保护人类、动物、生态系统健康。该计划概括了七大主要行动:a)人和动物合理使用抗生素;b)预防微生物感染及传播;c)开发新型有效抗生素或替代治疗法;d)加强人和动物用药的监测监控;e)加强国际交流合作控制耐药性风险;f)促进研发和创新;g)加强交流、教育和培训。
欧盟耐药性行动计划的具体措施,明确规定了相关干预措施:促进合理使用抗生素、预防感染、开发新型抗生素和监测。该行动计划还鼓励人医和兽医协作,促进跨部门国际合作、研究和创新、教育和信息共享等。兽医部门采取相关措施,呼吁合理使用抗生素,促进预防医学,加强耐药性监测,并强化欧盟立法监管兽药和添加药物饲料的应用。药物处方制是一项强制性措施,只有在绝对必要时规定可在严格控制下依法用要,促进减少总用药量。欧盟行动计划为促进合作,为患者提供新药及深入分析兽药新需求提供空前有利环境。为更清楚鉴定病原菌对药物的敏感性,研制疫苗或其他预防措施有针对性的治疗方法,就应研发更好的诊断工具,这应成为基本策略。
耐药性监测既是一件有效应对耐药性威胁基础性工作,也是了解耐药性程度和趋势的重要信息来源。由于耐药性是个特殊的健康问题,耐药性监测在欧盟有欧洲法律保障。在过去十几年,若干理事会结论提及耐药性在人类健康和最近2013年“同一健康”理念中兽医行业的影响,强调各成员国需要进行耐药性监测合作。欧洲耐药性监测网络(EARS-Net) 收集了自1999年以来欧盟/欧洲经济区成员国的耐药性信息。EARS-Net的基础是各成员国耐药性监测行动收集的常规临床抗菌药物敏感性官方数据。EARS-Net的目标是收集有可比性、代表性、准确的耐药性数据;分析欧洲耐药性的时间和空间的趋势;及时提供耐药性数据作为政策决策依据;鼓励实施、维护和改进国家耐药性监测计划;支持国家系统,提供年度外部质量评估(EQA),着力提高监控链条的检测精度。
自1998年以来,各参与实验室已经收集到
一百多万个独特侵入性细菌分离株的耐药性数据。作为欧洲最大公共资助的耐药性监测体系,EARS-NET数据在记录欧洲耐药性发生和蔓延中了发挥重要的作用,并在政治上提高了公共卫生官员、科学界及广大市民对此问题的认识。所有参与国家都可进入EARS-Net数据库。公共访问描述性数据(地图,图和表)也可以通过基于web的数据工具查询,年度报告和科学出版物中有更详细介绍。2012 EARS-Net有收集数据总结,可进行耐药性评估,其中包括大肠杆菌、肺炎克氏杆菌、绿脓杆菌(表5)。
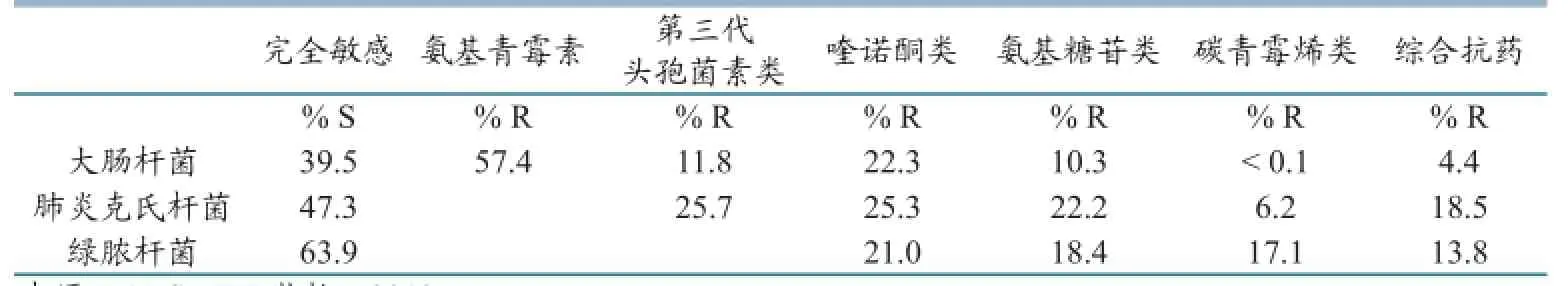
表5欧盟/欧洲经济区国家:大肠杆菌,肺炎克氏杆菌和绿脓杆菌对所有抗菌药物的平均敏感性(%S)及对耐氨基青霉素、氟喹诺酮类、三代头孢菌素、氨基糖苷类和综合抗药性的百分比(%R)
大肠杆菌耐药性需要密切关注,欧洲分离到的耐常用抗生素菌株比例持续增加。特别令人担忧的是对第三代头孢菌素,对氨基糖苷类的耐药性及至少对三类抗生素多重耐药性有所增强,很多国家近年来应用这些药物增加趋势显著。由于大肠杆菌通常经血液感染,产ESBL菌株及多重耐药菌株比例高是一大公共卫生问题,因为这限制了对危及生命的感染患者治疗的选项。在欧洲,克雷伯氏肺炎杆菌的耐药性又是个越来越严重的公共健康问题。广泛多重耐药性和产ESBLs菌株比例高,使得这些细菌严重感染的治疗更加复杂化。据报道,2012年分离到的克雷伯氏肺炎杆菌菌株一半以上至少耐一类抗生素,在所有具耐药性菌株中最常见的表型是对第三代头孢菌素、氟喹诺酮类原料药和氨基糖甙类有耐药性。欧洲一些国家耐碳青霉烯类克雷伯氏肺炎杆菌菌株比例与日俱增,又进一步减少了抗菌治疗的选项。在过去两年,许多欧洲国家报道绿脓杆菌的耐药性比例高,这是由于绿脓杆菌的固有耐药性可耐受多种抗生素,加上其他耐药性进一步限制了严重感染治疗选项。由于其无处不在及潜在的毒性,在医疗护理中,绿脓杆菌就成了特具挑战性的病原菌。因此,谨慎使用抗生素和高标准控制感染对防止情况恶化至关重要。
欧盟行动计划认为,在检测病原菌耐药性同时,必须监控人用和兽用抗生素用量,以确定抗生素用量,并提出减少人用和兽用抗生素用量的计划。监测监控人用和兽用抗生素用量分由欧洲抗菌药用量监测系统 (ESAC)和欧洲兽医抗菌药用量监测系统(ESVAC)进行。ESVAC已完成,并在2012年10月发表了兽用抗生素消耗量的第二份报告,报告2010年欧盟抗生素使用量。ESVAC将发布年度报告,提供有关抗生素使用的综合信息。例如,报告强调一个事实,在19个欧盟国家中,四环素、青霉素和磺胺类药无论是使用国家(61%~81%),还是使用量(73%)来说,都是最畅销的兽用抗菌药物。报告还显示,抗生素销售量在最多和最少国家之间的差距为30倍。计划还呼吁立法改革,减少抗生素使用,只有在必要时才可以限制使用,推广使用更有针对性的治疗方法。修订兽医立法,促进合理使用抗生素,并限制抗生素在饲料中的非必须使用。事实上,欧盟将提出兽医合理使用抗生素的建议和实践指导。2006年12月,欧盟已收回了抗生素用作生长促进剂的所有市场授权,并已严格实施抗生素销售授权规定,严格规定了氟喹诺酮类原料药、头孢菌素和大环内酯类的使用。食用动物授权使用抗生素前需要确定最大残留限量,并仅凭处方使用。此外,由于耐药性在发展中国家和发达国家造成沉重的经济负担,必须加强人、动物、环境卫生部门的跨机构配合行动,及与国际组织,如OIE、世界卫生组织(WHO)、食品法典委员会广泛开展合作,和美国(欧美跨大西洋抗生素工作组)的双边协作。
6 结论
耐药性问题源头及其后果无处不在,只有多学科、多领域,如生物学、工程学、社会学、政治科学、艺术及其他学科共同参与才能应对。地球是个历经数百万年演变进化才达到能够维持多种生命形态的动态平衡的生态系统,现在出现了耐药性问题。耐药性事例清楚地说明了人类、动物与环境的相互作用的极端重要性,为“治疗”疾病就滥用和不科学使用抗生素,以期提高农业生产总量及畜牧生产系统的经济产值而威胁到动态平衡的稳定。幸运的是,人们正逐渐揭开耐药性机制及其与抗生素滥用的关系,当前应对这一全球隐患的举措方向明确。加强这些举措将必然要求加强相关国际和区域组织的合作,提供良好的经济,科学和法律环境,以期科学、合理使用抗生素。这就需要很大的投资,组建专业团队及多学科专家网,提升动物卫生、公共卫生和环境卫生机构的能力,利益攸关者都应支持政策变化、监测系统、跨部门合作以及革新,合理使用抗菌药物。2011年欧盟应对耐药性行动计划打算解决上述需求,强化现有措施,促进合理使用抗菌药物,加强预防微生物感染,开发新抗菌药物或替代治疗方法,监测监控人和动物医学中的抗生素应用,加强国际合作、创新以及教育。
[1]Aminov R I. A brief history of the antibiotic era: lessons learned and challenges for the future[J]. Frontiers in Microbiology,2010,1:1-7.
[2]Annual report of the European Antimicrobial Resistance Surveillance Network (EARS-Net)[EB/OL].( 2012-8-27)[2014-01-22]. http://www.ecdc.europa.eu/en/publications/_ layouts/forms/Publication_DispForm.aspx?List=4f55ad51-4aed-4d32-b960-af70113dbb90&ID=963.
[3]Nordberg P ,Monnet D,Cars o,et al. Antibacterial Drug Resistance[EB/OL].( 2012-11-30)[2014-03-22]. http:// soapimg.icecube.snowfall.se/stopresistance/Priority_Medicine_ Antibacterial_background_docs_f nal.pdf.
[4] Fiona G. Antimicrobial resistance—an unfolding catastrophe[J]. BMJ,2013,346:f1663.
[5]DANMAP 2012. http://www.danmap.org/Downloads/~/ media/Projekt%20sites/Danmap/DANMAP_20reports/ DANMAP_202012/Danmap_2012.ashx.
[6]HammerumA M,Heuer O E,Emborg H D,et al.Danish Integrated Antimicrobial Resistance Monitoring and Research Program[J]. Emerging Infectious Diseases,2007,13(11):1632-1639.
[7]zhu Y G,Johnson T A,Su J Q,et al. Diverse and abundant antibiotic resistance genes in Chinese swine farms[J]. Proc Natl Acad Sci U S A, 2013,26,110(9):3435-3440.
[8]European Antimicrobial Resistance Surveillance Network(EARS-Net) [EB/OL].( 2014-04-11) [2014-04-22].http://www.ecdc.europa.eu/en/activities/surveillance/EARS-Net/ Pages/index.aspx.
[9]Pakpour S,Jabaji S,Chénier M R. Frequency of Antibiotic Resistance in a Swine Facility 2.5 Years After a Ban on Antibiotics[J]. Microbial Ecology,2012,63(1):41-50.
[10]Joint Opinion on antimicrobial resistance (AMR)focused on zoonotic infections. [EB/OL].(2009-12-11)[2014-02-20]. http://www.efsa.europa.eu/de/scdocs/doc/1372. pd.
[11] Kobayashi T, Nonaka L, Maruyama F,et al. Molecular Evidence for the Ancient Origin of the Ribosomal Protection Protein That Mediates Tetracycline Resistance in Bacteria[J]. J Mol Evol,2007,65(3): 228-235.
[12]The bacterial challenge - time to react[EB/OL]. ( 2012-12-16)[2014-02-20]. http://ecdc.europa.eu/en/publications/ Publications/0909_TER_The_Bacterial_Challenge_Time_to_ React.pdf.
[13] Eurosurveillance editorial team.The European Union Summary Report on antimicrobial resistance in zoonotic and indicator bacteria from humans,animals and food in 2011[J]. EFSA Journal,2013,11:3196.
[14]Smith R,Coast J. The true cost of antimicrobial resistance[J]. BMJ,2013,346:f1493.
[15]WHO : The evolving threat of antimicrobial resistance [EB/ OL]. ( 2012-09-26)[2014-03-20].http://whqlibdoc.who.int/ publications/2012/9789241503181_eng.pdf?ua=1.
Antimicrobial Resistance:A silent threat for human,animal and environmental health
Javier Burchard1,2,Sun Rongzhao3,Hu Ouxiang3
(1.EU-China Trade Project II,Beijing 100125;2.McGill University,Montreal,Quebec;3.China Animal Health and Epidemiology Center,Qingdao Shandong 266032)
The phenomenon of antimicrobial resistance(AMR)is an ancient mechanism that,after the industrialization of antimicrobials(AM),became ubiquitous in its origin and detrimental consequences and cannot be confronted without a multidisciplinary approach. THE European Union and the international community have created initiatives to f ght AMR and,different AMR surveillance programs have detected an alarming increase in AMR across the globe. This,together with the slow progress in the discovery of new antibiotic and other alternatives AM,represent a serious threat to global health. Lower percentages of AMR observed in the North of Europe are associated to the prudent use of AM and holistic approaches in the control of infections. These results that are a motive for optimism in the f ght against AMR using comprehensive and multidisciplinary approaches.
antimicrobial resistance;surveillance;action plan;European Union;rational use of antimicrobial;antimicrobial;public health
X592;S859.79
:A
:1005-944X(2014)010-0027-06
孙荣钊

