做好产科质量控制降低剖宫产率效果分析
崔宇洁 徐宝良 董 瑞 王书霞 天津市滨海新区大港妇女儿童保健中心 300270
2010年2月世界卫生组织(WHO)在国际著名医学期刊《Lancet》上发布对中国、印度、日本等9个亚洲国家的分娩方式的调查报告显示平均剖宫产率为27.3%,而我国则高达46.2%[1]。剖宫产率的升高,在一定程度上标志着医疗技术的进步和人们文化素质的提高,但剖宫产率上升到一定程度时使母婴近、远期病率上升,而孕产妇及围生儿死亡率却不能再相应下降,反而有所升高[2]。这些不利影响越来越引起社会各界和医务人员的重视,目前,天津市已将控制剖宫产率列为妇女儿童健康行动计划的重点项目之一。我中心作为滨海新区大港辖区的妇女儿童保健中心,为更好的完成此项目,掌握本辖区的产科工作现状,做好产科工作质量控制,推动降低剖宫产率的项目工作,现对辖区近3年来的产科剖宫产率和剖宫产指征进行总结和分析,旨在探讨合理掌握剖宫产指征,在保证母婴安全的前提下合理地进行干预,逐步降低剖宫产率。
1 资料与方法
1.1 一般资料 2009-2011年滨海新区大港辖区共5家有产医疗保健机构,均为二级产科资质,其中医院1、3、4、5为二级甲等综合医院,医院2为妇幼保健专科医院,医院4在2010年获产科接生资质,医院2在2011年11月停止产科接生业务。数据资料来源于天津市妇幼卫生信息网提取的2009年1月-2011年12月本辖区的分娩监测资料和各有产机构上报的妇幼卫生报表。
1.2 剖宫产指征及剖宫产率 采用临床诊断和病史描述,同一病例同时存在几个指征时选一个为主要指征。剖宫产率=剖宫产人数/期内产妇总人数×100%[3]。
1.3 诊断标准 (1)社会因素:指所有无任何明确医学指征的剖宫产手术;(2)瘢痕子宫:指有子宫手术史的孕妇,包括前次剖宫产史和子宫肌瘤剔除术等子宫手术及损伤史;(3)头盆不称:绝对头盆不称或相对头盆不称经阴道充分试产失败者;(4)胎儿窘迫:妊娠晚期合并症或并发症所致的急、慢性胎儿窘迫和分娩期急性胎儿窘迫短期内不能阴道分娩者[4]。
1.4 产科质量控制 各有产医疗保健机构将产妇分娩信息及时录入天津市妇幼卫生信息网,并于每季度上报妇幼卫生报表后进行集中分析统计。按照天津市控制剖宫产率项目要求,一级助产机构剖宫产率<40%,二级助产机构剖宫产率<50%,三级助产机构<60%的要求,本辖区5家有产机构均为二级,因此任务指标控制在50%以下。每季度选取剖宫产率最高的前两家医疗机构作为产科质量控制对象,请滨海新区孕产期保健技术指导组的专家成员到现场进行督导,对该机构的剖宫产指征进行评估,对于有指征的剖宫产手术抽取产科病历进行剖宫产指征诊断依据的质控,指出不足并提出相应的改进措施。
1.5 统计学方法 采用SPSS 13.0软件进行统计分析。计数资料采用χ2检验,P<0.05为差异有统计学意义。
2 结果
2.1 剖宫产率变化趋势 2010年医院2、3、5剖宫产率低于2009年,差异均有统计学意义,医院1两年剖宫产比较,差异无统计学意义;2011年医院1、2、3、5剖宫产率低于2009年和2010年,差异均有统计学意义,医院4剖宫产率低于2010年,差异无统计学意义。2009年、2010年、2011年各有产医院剖宫产率和辖区总剖宫产率逐年下降。见表1。

表1 2009年、2010年、2011年辖区剖宫产情况〔n(%)〕
2.2 各医院剖宫产指征变化 见表2。

表2 2009年、2010年、2011年各医院剖宫产前3位指征情况〔n(%)〕
2.3 辖区剖宫产指征变化 辖区2009-2011年剖宫产主要指征顺位,以社会因素非医学指征的剖宫产构成比逐年下降,差异有统计学意义。瘢痕子宫和头盆不称在这3年的剖宫产指征中所占构成比逐渐增高,差异有统计学意义。见表3。
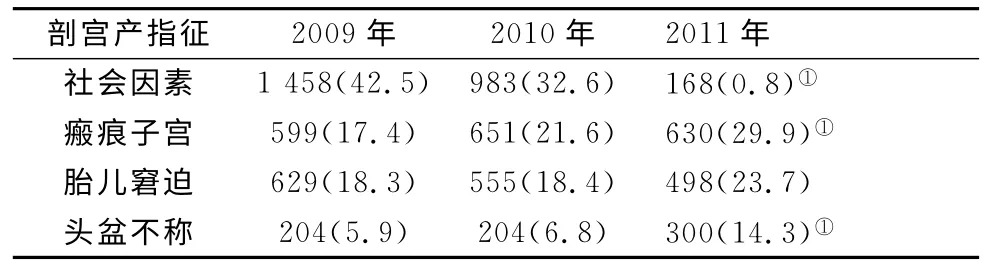
表3 2009年、2010年、2011年辖区剖宫产指征情况〔n(%)〕
3 讨论
随着我国围产医学的进展以及麻醉、急救、剖宫产技术的提高、抗生素的应用,剖宫产作为解决难产及母婴并发症的有效手段,已经成为一种广泛应用的分娩方式,但剖宫产所带来的并发症是阴道分娩的2~4倍[5],并且产妇的近期并发症如麻醉意外、感染、出血、手术损伤和栓塞性疾病,远期并发症如再次妊娠相关问题的处理、盆腔炎、月经不调、子宫内膜异位症、异位妊娠等明显增多;剖宫产率上升到一定水平后,新生儿窒息率并没有明显下降[6],新生儿肺透明膜病变、低血糖、高胆红素血症等随之增多;儿童感觉统合失调者多于阴道分娩儿。因此,在一定范围内,在保证母婴健康的前提下,科学地采取综合干预措施,使剖宫产率逐步降低到合理水平是医疗行政管理部门和产科医务工作者迫在眉睫的重任。2008年《天津市妇女儿童健康行动计划》启动,把降低剖宫产率作为重点工作列入其中,成为旨在保障母婴安全促进妇女健康的25个子项目之一。
3.1 各医院剖宫产指征变化分析 分析数据资料可以看出本辖区各医院占前三位的剖宫产指征主要为社会因素、瘢痕子宫、胎儿窘迫、头盆不称。2009年有3家医院的剖宫产指征第一位为社会因素,2010年社会因素的剖宫产占据了4家医院的剖宫产指征第一位,是造成这两年剖宫产率非理性居高的主要原因。通过对非理性剖宫产的控制,到2011年只有医院3的剖宫产指征第一位是社会因素,但构成比由2009年的40.6%下降为2011年的23.2%,差异有统计学意义;医院1因社会因素的剖宫产降为第三位,构成比13.1%,明显低于2009年的35.4%和2010年的40.1%,差异具有统计学意义。医院2、3、4因社会因素为指征的剖宫产已不在顺位的前三位之列。分析医院5三年的剖宫产指征首位均为胎儿窘迫,构成比分别为45.1%、39.2%、34.9%,显然极不合理,针对这种现象我们组织滨海新区孕产期保健技术指导组的专家成员抽调病历进行质量控制发现胎儿窘迫的诊断依据不足,没有查找原因、没有综合性分析而使诊断扩大化,甚至错误,造成过度诊断所致。
3.2 辖区剖宫产指征变化分析 从表3可以看出辖区剖宫产主要指征顺位,以社会因素非医学指征的剖宫产在2009年、2010年占到了1/3以上,通过滨海新区孕产期保健技术指导组对辖区有产机构进行逐个督导,分析剖宫产指征因素,提出降低意见及指导建议,到2011年以社会因素非医学指征的剖宫产构成比降为0.8%,对辖区总的剖宫产率的降低起到了至关重要的作用。瘢痕子宫在3年的剖宫产指征中均占有较大比例,且逐年增高。分析原因:本辖区为涉农地区,因历年剖宫产率的不断增高,尤其初产妇非理性的因社会因素选择剖宫产,造成二胎生育的经产妇中,瘢痕子宫占到了相当高的比例,使得瘢痕子宫成为本辖区剖宫产率较高的硬性因素,所以降低瘢痕子宫在剖宫产指征中的构成比需要一个长期的过程。头盆不称在剖宫产指征中所占比例逐渐升高,与产科医生提高降低剖宫产率意识给予无剖宫产指征的产妇更多的试产机会、正确评估产程进展、充分试产等有关。
3.3 效果分析 通过产科质量控制发现:(1)因社会因素而行剖宫产是造成初产产妇剖宫产率非理性上升的主要原因,减少社会因素剖宫产是降低剖宫产率的关键。(2)剖宫产指征诊断过度,如胎儿窘迫,由于胎心监护系统的普及,在产程中出现一过性的胎心监护曲线异常,羊水浑浊,即诊断为胎儿窘迫而急行剖宫产,在一定程度上提高了剖宫产率。抽调病历还发现相对头盆不称也存在诊断过度情况,很大一部分未经充分试产甚至未试产即下诊断。因此,采取多项检测指标、综合判断,提高医护人员个人知识技能和责任心,严格剖宫产指征诊断、减少误诊是降低剖宫产率的另一个重要环节。(3)降低初产妇无指征的剖宫产率,可减少瘢痕子宫的发生,从长远上看可望降低瘢痕子宫及前置胎盘因素的剖宫产率。(4)加强督导。从2010年8月开始,滨海新区孕产期保健技术指导组开始对全区12所有产机构(包括本辖区5家医院)进行逐一检查和督导,由资深妇产科主任组成专家小组,对产科工作进行评估分析,包括剖宫产指征的选择和诊断,提出有针对性的降低剖宫产率的指导意见,并从行政管理层面提出指标要求。经过1年多的努力,大港辖区的剖宫产率由2009年的71.6%下降到2010年的64.7%,2011年达到49.3%,较2009年下降了22.3个百分点,取得明显的成效,完成天津市控制剖宫产率项目的指标要求。总结各医院成功的经验有:(1)实行剖宫产手术通知由科主任签单制度,每一例剖宫产手术必须由科主任严格把关。对于无医学指征的社会因素的剖宫产,由科主任或主管医师对孕妇及家属进行耐心细致的分析,使其认识到剖宫产的利弊和自然分娩的优越性,树立自然分娩的信心,科学客观的选择分娩方式。(2)利用多种途径,加强宣教,如产检宣教、开设孕妇学校等,对孕妇广泛进行孕产期健康知识的宣教,使孕妇充分认识妊娠和分娩是人类繁衍的一个正常的自然生理过程,介绍分娩的基础知识,让孕妇知晓自然分娩对母婴的有利之处,理性面对分娩的风险,做好自然分娩的生理及心理准备。同时加强对本院职工的宣教,让每位职工都知道降低剖宫产率工作的必要性和迫切性,以降低剖宫产率为己任,主动加入到对周围的孕产妇及家属的宣教中来,以此创造一个促进自然分娩的社会环境和理念。(3)加强产科医务工作者的责任心,同时加强产科技术水平培训,练就过硬的专业技能是产科医生提高工作自信心,保证产科工作安全的基础。(4)产科医务工作者更新服务观点,以孕产妇及胎婴儿为主体,实施人性化服务,加强产科适宜技术的推广,如非药物镇痛技术、导乐陪伴分娩、改善待产环境,给予产妇更多包括心理在内的全面支持,减少人为干预。事实证明,上述举措是行之有效的,也在短时间内收到了显著成效。
降低剖宫产率已经不是单纯的医学问题,而是全社会的共同责任。剖宫产率的降低需要在广大医务工作者及全社会的共同努力下,在保障母婴安全的基础上采取综合干预措施,使其逐步回归到一个合理的水平。
[1] Pisake Lumbiganon,Malinee Laopaiboon,A Metin Gulmezoglu,et al.Method of delivery and pregnancy outcomes in Asia:the WHO global survey on maternal and perinatal health 2007-08〔J〕.Lancet,2010,375(9713):490-499.
[2] 黄醒华.对剖宫产的思考〔J〕.中国实用妇科与产科杂志,2003,19(7):385-388
[3] 黄醒华,王临虹.实用妇女保健学〔M〕.北京:中国协和医科大学出版社,2006:586.
[4] 乐杰.妇产科学〔M〕.北京:人民卫生出版社,2008:181,135.
[5] 邢淑敏.剖宫产的合理应用〔J〕.中华妇产科杂志,1994,29(8):450.
[6] 廖予妹,耿正惠.中国剖宫产现状及其远期影响〔J〕.中国实用妇科与产科杂志,2010,26(8):630.

