选择性三野淋巴结清扫术治疗胸段食管鳞癌的临床研究
马可 王祥 肖文光 韩泳涛 彭林
手术是治疗胸段食管癌的主要方式,但淋巴结清扫范围一直存在争议。食管癌常规“三野”淋巴结清扫术具有创伤大、并发症多、恢复慢等缺点,在一定程度上限制其临床运用,较好的策略是筛选出可能从三野淋巴结清扫术中获益的患者。为此,我们尝试根据患者术前肿瘤位置、外侵程度、颈部淋巴结影像学表现等临床资料选择性地对胸段食管鳞癌患者行三野淋巴结清扫,现报道如下。
资料与方法
一、 一般资料
2009年6月至2012年9月间,我科行完全性手术切除治疗的胸段食管鳞癌患者共127例,其中男92例,女35例,平均年龄(57.6±8.0)岁。全部患者均经术前组织病理学或细胞病理学确诊为鳞癌,并依照2010年美国癌症研究联合会(American Joint Committee on Cancer,AJCC)制定的TNM分期标准行术后病理分期。本研究获医院伦理委员会批准,患者均签署知情同意书。
二、 纳入和排除标准
1. 选择性三野淋巴结清扫标准:(1)全身情况较好,能耐受三野手术;术前检查排除远处转移;既往无其他肿瘤疾病史;(2)术前估计肿瘤能根治性切除(T2~T3,N1~N2);(3)食管胸上段癌;(4)术前CT及彩色超声显示颈部淋巴结长径≥1.0 cm。
2. 排除标准:重大心肺疾患不能耐受手术;颈部淋巴结明显肿大、固定,无法完整切除;在颈、胸、腹区域淋巴结范围内有多个明显肿大的淋巴结(临床N3)。
三、 手术方法
患者取左侧卧位,全身麻醉下插左右双腔管均可,首先经右胸后外侧切口进胸,切断奇静脉弓,游离食管并清扫包括上纵隔的左右喉返神经旁、气管旁和上段食管旁淋巴结;中纵隔的隆凸下、左右主支气管旁和中段食管旁淋巴结;下纵隔的下段食管旁和膈肌旁淋巴结。游离胃:患者转为平卧位,采取上腹正中切口进腹,充分游离胃,清扫食管胃交界部旁、胃大小弯和胃左血管旁、肝总动脉旁、腹腔动脉干旁和脾动脉旁淋巴结,在食管胃交界部切断食管,完成管胃制作,食管切端与管胃底缝线作牵引备用。颈部淋巴结清扫及吻合:在颈部作领状切口,清扫双侧3、4、5区淋巴结(美国耳鼻咽喉头颈外科基金学院及美国头颈外科学会颈部淋巴结分区,1991年),游离食管,并将胸段食管自颈部拉出,管胃从食管床上提至颈部吻合,重建上消化道。
四、 随访
采用电话、短信和户籍查询等多种方式随访患者的生存情况,生存时间为自手术之日至死亡或户籍注销之日,运用寿命表法计算中位生存期,Kaplan-Meier法绘制生存曲线,单因素比较不同亚组的中位生存时间。
五、 统计学分析
数据采用SPSS 16.0统计软件进行分析。淋巴结转移率比较采用χ2检验或Fisher确切概率法。Kaplan-Meier法采用log rank检验,以双侧α=0.05为检验水准。
结 果
一、 一般资料结果
全组127例食管癌患者中,肿瘤位于胸上段、胸中段和胸下段者分别为49、67、11例,术后TNM病理分期为T13例,T213例,T3105例,T46例;N027例,N146例,N239例,N315例,据此,Ⅰ期2例,Ⅱ期26例,Ⅲ期99例(表1)。平均手术时间为(325.6±9.3)min,平均出血量(316.0±18.7)ml,手术共清扫4 963枚淋巴结,平均每例清扫39.3枚。
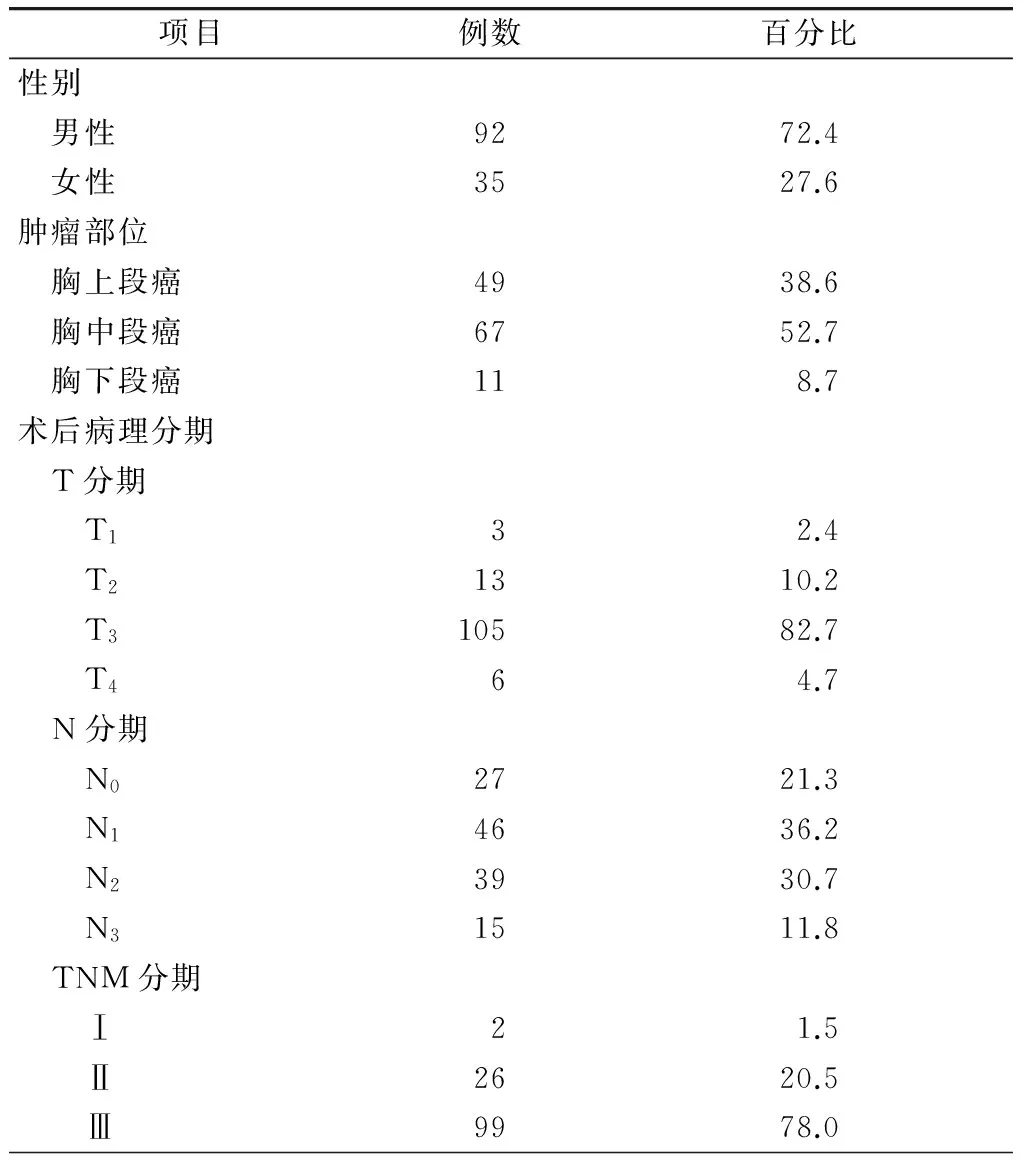
表1 行三野淋巴结清扫术的胸段食管鳞癌患者基线资料
二、 术后并发症发生率和病死率
术后76例患者出现并发症,发生率为59.8%(表2)。肺部感染是最常见并发症(20.5%,26/127);其次为心血管并发症(16.5%,21/127);15例患者发生喉返神经麻痹(11.8%),3个月后复查均恢复正常;3例患者(2.4%)出现永久性声音嘶哑。术后30 d内2例患者死亡,分别死于急性肾功能衰竭伴肺部感染和呼吸功能衰竭,因此围手术期病死率为1.6%。
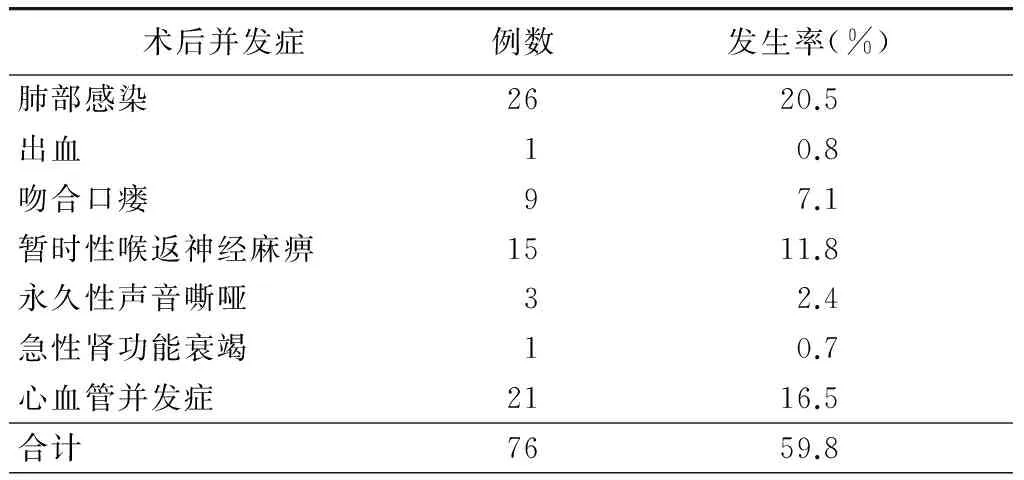
表2 胸段食管鳞癌患者选择性三野淋巴结术后并发症发生情况
三、 原发肿瘤位置与区域淋巴结转移关系
本组22例患者术后病理淋巴结为阴性,淋巴结转移率为82.7%(105/127)。单一颈部淋巴结阳性18例,肿瘤位于上段11例(22.4%);中、下段7例(9.0%),其中有1例上段癌T1患者出现颈部单一淋巴结转移。分析原发肿瘤位置与区域淋巴结转移关系(表3),发现颈部淋巴结转移在胸上段和中、下段癌中差异无统计学意义(χ2=0.885,P=1.000),在上、中纵隔淋巴结转移中则中段癌明显升高(χ2=0.022,P=0.025),腹腔淋巴结转移下段癌与上段癌差异有统计学意义(χ2=0.002,P=0.005)。因此,本组胸段食管鳞癌淋巴结转移特点仍然符合由近及远的总体规律。
四、 胸段食管癌喉返神经旁淋巴结转移率比较
喉返神经旁淋巴结是食管癌上纵隔区域清扫的重点区域。分析显示全组喉返神经旁淋巴结转移率为40.2%(51/127);结合全组患者颈部淋巴结转移率为55.9%(71/127)。进一步分析显示,中、下段癌患者出现颈部淋巴结转移与喉返神经旁淋巴结转移明显相关(χ2=0.005,P=0.006),上段癌患者则未发现两者有明显相关,但接近有统计学意义的临界值(χ2=0.037,P=0.057,表4)。
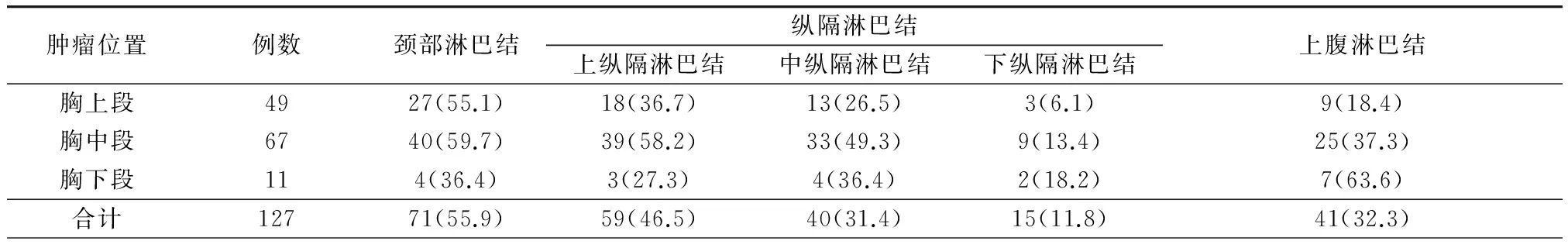
表3 行三野淋巴结清扫术的胸段食管鳞癌患者各区域淋巴结转移情况[例(%)]

表4 行三野淋巴结清扫术的胸段食管鳞癌患者喉返神经旁淋巴结与颈部淋巴结转移关系[例(%)]
五、 选择性三野淋巴结清扫术后生存分析
截至2013年12月,全组随访时间6~53个月,中位生存时间(35.0±1.9)个月,3年生存率51.8%(图1)。其中Ⅱ期中位生存时间(42.1±3.4)个月,3年生存率74.5%;Ⅲ期生存时间(32.3±2.0)个月,3年生存率44.8%,两组间比较差异有统计学意义(χ2=3.940,P=0.047,图2)。颈部淋巴结阳性患者的中位生存时间(26.2±2.1)个月,3年生存率34.9%;阴性患者中位生存时间(41.5±2.3)个月,3年生存率67.6%,差异有统计学意义(χ2=15.283,P<0.001,图3)。
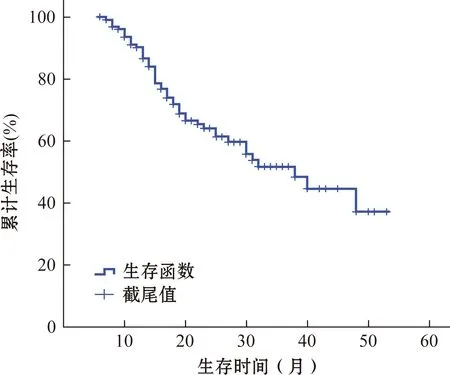
图1 胸段食管鳞癌患者选择行三野淋巴结清扫术后全组生存曲线

图2 胸段食管鳞癌患者选择性三野淋巴结清扫术后Ⅱ期和Ⅲ期患者的生存曲线

图3 选择性三野淋巴结清扫术后颈部淋巴结转移患者的生存曲线
讨 论
食管癌一旦突破到黏膜下层,就容易发生淋巴结转移,而且更倾向于沿着食管纵轴方向朝颈部和腹腔淋巴结“双向”隐性、跳跃式转移。Tanaka等[1]报道了黏膜下食管癌三野淋巴结清扫术后淋巴结转移率为36.2%,其中颈部淋巴结转移率就高达23.7%。常规食管癌三野淋巴结清扫术能够提高食管癌病理分期的准确性,降低局部复发率,延长生存期,但却具有创伤大、并发症多、恢复慢等特点。有研究报道常规开胸并发症高达50%、病死率高达10%,在一定程度上限制了三野淋巴结清扫的运用[2]。Shim等[3]对胸上段食管鳞癌患者术前行CT和PET/CT检查,提示颈部淋巴结转移者选择三野淋巴结清扫,无转移者行二野淋巴结清扫,比较两组患者的生存率,结果显示两组患者的术后并发症的发生率、病死率和5年生存率差异均无统计学意义,提示在没有颈部淋巴结转移的证据下行颈部淋巴结清扫术,患者生存并不能获益。Natsugoe等[4]报道超声诊断颈部淋巴结转移的敏感度、特异度和准确性分别为74.5%、94.1%和87.6%,并能使以根治性手术为目的的颈部淋巴结清扫患者获益。Omloo等[5]认为,在常规CT检查后联合颈部超声检查可以提高阳性淋巴结诊断率,同时颈部体表超声检查有无创、简单、易行等优点,应列入食管癌常规术前检查。因此,我们尝试根据患者的术前肿瘤位置、外侵程度、颈部淋巴结超声或CT等临床资料选择性行三野淋巴结清扫。目的是避免对Tis-T1、T4、N3患者增加无效的操作,N3患者远处转移率增加,更大范围淋巴结清扫并不能提高患者的5年生存率。本组资料术后病理结果显示T2-3患者118例(92.9%),N0-2患者112例(88.2%),较好地反映出本研究三野淋巴结清扫的选择标准。
系统性三野淋巴结清扫的最大争议在于术后并发症的增加。然而,我们的结果显示术后并发症发生率为39.4%,其中15例(11.8%)发生喉返神经麻痹,3个月后复查均恢复正常;3例(2.4%)出现永久性声音嘶哑,围手术期病死率1.6%。与近年相关文献比较,手术并发症发生率在可接受范围内,手术病死率也并无明显增加。
以往研究显示胸上段食管癌颈部淋巴结转移率较高[6]。Shiozaki等[7]报道食管癌胸上段颈部淋巴结阳性率为48%,中段28%,下段13%。29%的上段癌患者首先出现颈部淋巴结单一转移(中段为13%,下段未见)。本研究中,单一颈部淋巴结阳性的18例患者中上段癌11例(22.4%),中下段癌7例(9%),其中有1例上段癌T1b患者出现颈部单一淋巴结转移。由于在食管癌第七版TNM分期中,颈部淋巴结已归入区域淋巴结,从手术根治性角度而言,食管胸上段鳞癌患者应常规行颈部淋巴结清扫。
食管胸中下段癌颈部淋巴结转移率明显低于胸上段癌[8],Shimada等发现中下段癌患者中T1b没有颈部淋巴结转移,T2-4转移率为16%。有文献报道,约13%~32%的颈部阳性淋巴结患者在行三野淋巴结清扫术后生存时间仍可超过5年。为避免手术的扩大化,较好的策略是从中下段癌患者中筛选出可能从三野淋巴结清扫术中获益的患者。本组数据显示,中下段食管癌经选择后颈部淋巴结阳性淋巴结检出率较既往常规三野淋巴结清扫增高,在胸上段和中、下段癌中差异无统计学意义,较好地选择出颈部淋巴结阳性的中下段癌患者,手术的根治性得以提高。
既往研究表明,颈部和上纵隔区域是食管癌二野淋巴结清扫术后最常见的复发部位,提示该区域是食管癌淋巴结清扫的重点。基于喉返神经旁淋巴结的高转移率和位于颈胸交界的特殊解剖位置,有人提出喉返神经旁淋巴结可能是预测中下段癌患者颈部淋巴结转移的前哨淋巴结。Ueda等[9]研究显示,71例行三野淋巴结清扫患者中,喉返神经旁淋巴结阳性者有49%颈部淋巴结也呈阳性,而喉返神经旁淋巴结阴性者为10.2%(P=0.007);多因素分析显示,喉返神经旁淋巴结转移是颈部淋巴结转移的强烈预测因子(OR=2.98,95%CI为1.139%~7.775%,P=0.03)。而喉返神经旁淋巴结阳性患者行三野淋巴结清扫术后总生存率优于二野淋巴结清扫,但对喉返神经旁淋巴结阴性的患者,三野清扫未能带来更大的生存获益[7]。本研究结果显示,中、下段癌患者出现颈部淋巴结转移与喉返神经旁淋巴结转移明显相关(P=0.006),上段癌患者则未发现两者有明显相关,但接近有统计学意义的临界值(P=0.057)。因此,喉返神经旁淋巴结阳性似乎可以作为中下段食管癌三野淋巴结清扫的选择条件之一。
Akiyama等[10]回顾了近20年的食管癌根治术的经验,比较393例二野清扫术和324例三野清扫术的临床资料,结果发现三野淋巴结清扫R0切除的Ⅲ期和Ⅳ-pN患者术后3年生存率明显提高(Ⅲ期三野为59.6%,二野为38.5%;Ⅳ-pN期三野为32.9%,二野为11.1%)。本组结果显示全组中位生存时间(35.0±1.9)个月,3年生存率51.8%。其中Ⅱ期中位生存期(42.1±3.4)月,3年生存率74.5%;Ⅲ期中位生存期(32.3±2.0)月,3年生存率44.8%,差异有统计学意义(χ2=3.940,P=0.047),与既往文献比较,提示选择性三野淋巴结清扫术后患者的生存率并不差于常规三野淋巴结清扫术。
颈部淋巴结转移在以往的食管癌TNM分期中是归于Ⅳ-pN,而第七版分期中则归入区域淋巴结。文献报道颈部淋巴结阳性患者3年和5年生存率分别为36.2%和25.3%,而阴性患者则为63.8%和56.6%(P=0.0005),因此即使有颈部淋巴结转移,患者仍能从三野淋巴结清扫中获益。本组资料中颈部淋巴结阳性患者中位生存时间为(26.2±2.1)个月,3年生存率为34.9%;阴性患者中位生存时间为(41.5±2.3)个月,3年生存率为67.6%(χ2=15.283,P<0.001),符合既往报道。
综上所述,我们的研究结果显示:胸段食管鳞癌患者行选择性三野淋巴结清扫术后病死率并无明显增加,并发症率在可接受范围,手术安全可行。颈部淋巴结切除率提高,手术更为彻底,同时又能筛选出潜在获益患者,延长生存期。中、下段食管鳞癌患者喉返神经旁淋巴结转移率较高,同时与颈部淋巴结转移具有相关性,可考虑作为术中判断是否行三野淋巴结清扫术的标准之一。
1Tanaka T, Matono S, Nagano T, et a1. Esophagectomy with extended lymphadenectomy for submucosal esophageal cancer: long-term outcomes and prognostic factors [J]. Ann Surg Oncol,2012,19(3):750-756.
2Bailey SH, Bull DA, Harpole DH, et a1. Outcomes after esophagectomy: a ten-year prospective cohort[J]. Ann Thorac Surg,2003,75(1):217-222 ,Discussion 222
3Shim YM, Kim HK, Kim K, et a1.Comparison of survival and recurrence pattern between two-field and three-field lymph node dissections for upper thoracic esophageal squamous cell carcinoma [J].Thorac Oncol, 2010,5(5):707-712.
4Natsugoe S, Yoshinaka H, Shimada M, et al. Assessment of cervical lymph node metastasis in esophageal carcinoma using ultrasonography[J].Ann Surg,1999,229(1): 62-66.
5Omloo JM, van Heijl M, Smits NJ.Additional value of external ultrasonography of the neck after CT and PET scanning in the preoperative assessment of patients with esophageal cancer[J].Dig Surg,2009,26(1):43-49.
6方文涛,陈文虎,陈勇,等,选择性颈胸腹三野淋巴结清扫治疗胸段食管鳞癌[J].中华胃肠外科杂志,2006,9(5):388-391.
7Shiozaki H, Yano M, Tsujinaka T,et al.Lymph node metastasis along the recurrent nerve chain is an indication for cervical lymph node dissection in thoracic esophageal cancer[J]. Dis Esophagus,2001,14 (3-4): 191-196.
8Yajima S, Oshima Y, Shimada H.Neck dissection for thoracic esophageal squamous cell carcinoma[J].Int J Surg Oncol, 2012,2012:750456.
9Ueda Y, Shiozaki A,Itoi H, et al.Intraoperative pathological investigation of recurrent nerve nodal metastasis can guide the decision whether to perform cervical lymph node dissection in thoracic esophageal cancer[J]. Oncol Rep,2006,16(5):1061-1066.
10 Akiyama H, Tsurumaru M, Udagawa H. Radical lymph node dissection for cancer of the thoracic esophagus[J]. Ann Surg,1994, 220(3): 364-72; discussion 372-373.

