改良早期预警评分与校正改良预警评分在外科术后患者中的应用对比研究
张 晨 田 丽
(1.天津医科大学,天津 300070;2.天津市第三中心医院)
改良早期预警评分(modified early warning score,MEWS)系统是根据1997年Morgan等首先提出的早期预警评分(early warning score,EWS)经临床实践后对部分内容进行改良,演变而来的一种评估工具。MEWS的产生背景在于如何有效地管理重症监护室(Intensive Care Unit,ICU)区域以外的“潜在危重病”,这些危重病患者在进入ICU前通常已经出现呼吸急促,意识改变,心率、动脉血压改变等异常生理指标。评分系统用于提醒病房护士确定哪些患者病情有恶化的可能以及需要提高护理级别,通知医生进行合理的医疗干预。英国国家医疗服务系统在2001年将其正式规定为医疗机构评估病情的一种方法,认可其作为病房护士的有效助手,推荐其用于综合病房患者病情风险的评估,国内也在临床各领域进行探索和使用。血氧饱和度监测是预防外科术后患者呼吸系统并发症的一项重要措施,尤其对于行腹部手术、继往有呼吸系统疾病以及老年患者更为重要。本研究在MEWS的基础上,加强对呼吸功能的监测,增加脉搏血氧饱和度指标,形成校正MEWS评分,回顾性分析外科病房中171例外科手术后进入专科住院病房患者资料,分别使用MEWS和校正MEWS评分进行对比研究如下。
1 资料与方法
1.1 一般资料 选择2012年12月至2013年5月入住天津市第三中心医院外科病房手术后患者。入选病例共171例,男85例,女86例,年龄20~82岁,平均(57.66±14.69)岁;住外科病房时间(14.53±10.52)d。其中择期手术患者160例,行急诊手术患者11例。入选标准:①年龄>14岁(MEWS评分要求患者>14岁);②外科手术后进入专科住院病房患者。排除标准:①年龄≤14岁;②入住外科病房不足24h者;③病例资料不全者。
1.2 调查工具
1.2.1 MEWS 包括体温、脉搏、呼吸频率、收缩压和意识水平5项生理指标,体温参数0~2分,脉搏、呼吸频率、收缩压和意识水平参数赋值0~3分,总分14分,分值越高,患者病情越重。主要用于急诊、ICU和专科病房成人患者,评估患者病情和预后预测。
1.2.2 校正MEWS 在原有MEWS基础上加入血氧饱和度(SPO2)指标,见表1。

表1 校正改良早期预警评分
1.3 调查方法 收集资料包括患者年龄、性别、疾病、手术名称、以及住院时间等。所有入选病例行外科手术后按MEWS要求进行评分,包括本院使用的手术科室护理记录单和危重患者记录单等收集患者各参数资料,计算患者外科手术后3日内最高评分结果。观察终点为患者是否收入ICU、好转或痊愈出院、是否由于术后并发症等原因需进一步治疗3个月内再次入院以及自动出院和死亡,比较两种评分方法的使用。数据调查表由专人完成,并由另一人核对检查。
1.4 评价指标 ①MEWS和校正MEWS评分不同分值段患者预后;②受试者特征工作曲线(ROC)。
1.5 统计学方法 用SPSS17.0统计学软件进行数据处理,计量资料采用(±s)表示,计数资料采用χ2检验。分别绘制收ICU组、3个月内再次入院组以及自动出院/死亡组ROC曲线,以此找到患者收ICU临界值,以临界值分别计算两种评分方法的预测统计量,并比较ROC曲线下面积。P<0.05为差异具有统计学意义。
2 结果
2.1 所有患者两种评分方法分值段以及预后 171例患者中,好转或痊愈出院133例,收入ICU病房22例,3个月内再次入院10例,自动出院/死亡6例,见表2。

表2 MEWS和校正MEWS评分不同分值段患者预后比较
从表2中可以看出两种评分越高患者的病情越重,MEWS评分3分以上的患者收入ICU和自动出院/死亡构成比明显增加,与3分以下者相比有统计学意义(χ2=47.3,P<0.01);校正MEWS在4分以上患者收入ICU和自动出院/死亡构成比明显增加,与4分以下者相比有统计学意义(χ2=72.54,P<0.01)。
2.2 两种评分方法对患者接受处置鉴别能力的比较 MEWS和校正MEWS评分对外科术后患者收入ICU以及预后鉴别能力的ROC曲线下面积比较见表3。就患者是否3个月内再次入院或对患者死亡危险性的预测和评估的鉴别能力而言,MEWS和校正MEWS评分两者相当,对患者3个月内再次入院其ROC曲线下面积在0.7~0.9之间,说明两种评分对患者再次入院的鉴别能力上具有一定准确性,预测自动出院/死亡患者ROC曲线下面积均在0.9以上,说明对于自动出院/死亡患者危险性分辨能力较高,但两者间无显著差异(U=-3.769,P>0.05);在是否收住ICU的鉴别能力上,两者的ROC曲线下面积分别为0.907和0.878。校正MEWS评分显著高于 MEWS评分(U=-7.096,P<0.05)。

表3 MEWS和校正MEWS评分对外科术后患者收ICU以及预后鉴别能力的比较
MEWS与校正MEWS评分对外科术后患者收入ICU的ROC曲线和最佳截断值:MEWS评分ROC曲线下面积为(0.878±0.030)(95%:0.848~0.908,P=0.000)最佳截断点为4分,此时Youden指数最大,为0.639,敏感度为54.5%,特异度为90.6%;校正MEWS评分ROC曲线下面积为(0.907±0.023)(95%:0.884~0.930,P=0.000)最佳截断点为5分,此时Youden指数最大,为0.698,敏感度为59.1%,特异度为89.3%。MEWS和校正 MEWS评分用于判断外科术后患者转入ICU的预测,差异有统计学意义(P=0.000),两种评分ROC曲线下面积比较差异无统计学意义。见图1。
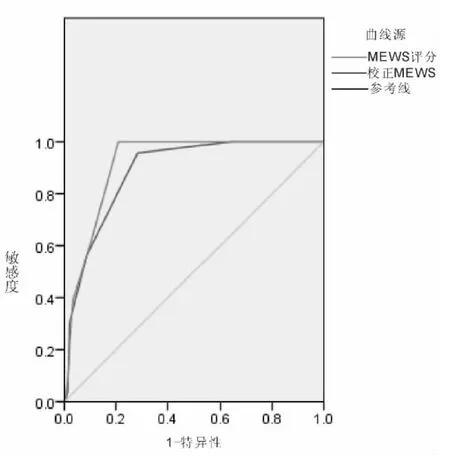
图1 以收ICU为预测指标,MEWS与校正MEWS评分ROC曲线
3 讨论
患者安全是医疗系统最为关注的问题,早期预警评分系统是英国提出扩展重症监护服务(Critical Outreach Service)以及建立风险患者应急小组,在识别和干预临床“潜在危重病”患者中所应用的危重症评分工具[1]。早期预警评分系统作为英国医疗改进计划的一项重要措施,推广至一般住院病房,识别住院患者临床风险,近几年不断取得新的应用进展,已有研究其具有监测外科住院患者病情变化的价值[2]。黎小群[3]等应用MEWS于指导急性重症胆管炎手术决策,不同分数段患者并发症和病死率均有显著性差异,从而表明MEWS可评价患者术前、术后的病情,预测其手术并发症及死亡危险性。因此,基于不是所有患者都能在重症监护室得到监护,尤其外科术后患者具有病情变化的可能,MEWS评分可以帮助病房护士通过对生理学参数的评估,早期识别患者是否有病情加重的趋势[4]。
动脉血氧饱和度监测有利于减少术后呼吸系统并发症,同时还可能发现术后伴随的其他严重并发症,从而提高手术的临床效果。国外各个医院和不同科室根据对评分的应用和研究不同,修订出不同版本的MEWS[5]。校正MEWS在原有MEWS基础上加入血氧饱和度的测量,修订的MEWS经过临床使用可以完整生命体征等参数的记录,提升患者安全。有利于护士开展临床工作,与医生以各自的方式评估患者病情,而不是依靠主观经验判断患者病情以及预后[6]。本研究为了探讨MEWS在外科病房应用的价值,提高术后患者病情评估和预后预测的准确度,加上SPO2观察指标,加强对呼吸功能的量化观察,形成校正 MEWS,并与 MEWS临床应用进行比较。
本研究对171例外科术后患者同时使用MEWS和校正MEWS评分显示:MEWS和校正MEWS评分随着评分的增高,患者病情越重。急诊内科应用MEWS预测病情风险划分三个分值段,分别对应轻(0~4分)、中(5~7分)、重度(≥8分)的临床危险性。本研究将MEWS应用于外科病房患者,与急诊科相比一般住院患者评分结果高分段较少,因而相对降低MEWS病情风险分值段的范围,对校正MEWS病情分值段划分仍采用原分值段。对外科术后患者再次入院的预后预测中,MEWS和校正MEWS评分均有一定准确性,本研究中10例3个月内再次入院的患者有6例为癌症诊断行手术治疗,评分较高,其预后可能产生不良反应以及需要进一步术后治疗的可能性较大,提示医护人员需要关注患者病情变化和手术预后。
外科手术后进入ICU患者MEWS和校正MEWS评分预测能力有差异,即收入ICU患者校正MEWS比MEWS评分高,说明MEWS经校正后更能反映术后患者需要提高监护级别的触发点,更准确分辨患者需要收入ICU的情况。医护人员根据患者校正MEWS评分能够早期识别、及时、有效地采取医疗措施,提供监护设备,尽早干预,对需要转入ICU患者提早做好转运准备,保证足够医护人员的护送,与转送科室病情交接,如患者病情较重护士需要做好抢救的准备。本研究中ROC曲线提示校正MEWS具有较高预测患者转入ICU的准确性,并且5分为最佳截断点:校正MEWS评分在5分以下大多数患者在外科住院病房治疗即可;评分在5分以上,患者病情变化的潜在危险性增大,需收治于ICU监护治疗,提高临床监护级别。
综上所述,MEWS和校正MEWS评分均有准确判断患者病情严重程度和识别“潜在危重病”患者的能力。在加强对患者的呼吸功能的监测后,校正MEWS比MEWS评分在反映外科手术后住院患者需要提高监护级别,转入ICU以及进行后续治疗方面更灵敏,更能体现患者病情危重程度。有助于病房护士早期发现患者病情变化,及时报告医生,采取干预措施,提高监护级别,有利于合理分配医疗资源,及早抢救或转移患者去更恰当的治疗单元,从而为患者提供优质的护理服务,提升患者安全。MEWS评分方法易于操作,数据易于获得,计算简便,护士容易在患者床旁获得信息,因此值得作为病房护士的有效助手,在外科病房中应用推广。
〔1〕 Pattison N,Eastham E.Critical care outreach referrals:a mixed-method investigative study of outcomes and experiences[J].Nurs Crit Care,2012,17(2):71-82.
〔2〕 Sprinks J.Swift take-up of standardised early warning system across NHS trusts[J].Nurs Stand,2013,27(21):7.
〔3〕 黎小群,孟新科,何满红.改良早期预警评分在急性重症胆管炎手术中的决策价值[J].深圳中西医结合杂志,2010,20(4):251-253.
〔4〕 Kyriacos U,Jelsma J,Jordan S.Monitoring vital signs using early warning scoring systems:a review of the literature[J].J Nurs Manag,2011,19(3):311-330.
〔5〕 韩翠,葛宝兰,祖鹏婧.早期预警评分系统的应用现状分析[J].中国护理管理,2012,12(1):80-82.
〔6〕 Higgins Y,Maries-Tillott C,Quinton S,etal.Promoting patient safety using an early warning scoring system[J].Nurs Stand,2008,22(44):35-40.

