术中椎管内脊髓造影在胸腰段脊柱爆裂骨折手术中的应用
王兆红,吴德慧,马超,戴维享,吴继斌,冯杰,赵猛
(东南大学附属徐州市中心医院脊柱外科,江苏徐州 221009)
胸腰椎爆裂骨折为临床上常见的脊柱骨折外伤,按Dannis三柱理论分型,为不稳定型脊柱骨折,超过50%的胸腰椎爆裂骨折合并脊髓损伤,尽管医生对胸腰椎的解剖、形态学及生物力学认识持续加深,关于胸腰椎爆裂骨折的治疗在临床上仍存在很多争议,尤其是前后路手术方式[1-2]、后路稳定脊柱的长短节段固定方式[3-4]、术中行椎板切除椎管减压的指征[5]等。作者拟就胸腰椎爆裂骨折后路手术中一期椎管内脊髓造影间接判断椎管容积恢复情况,决定是否需要一期行椎板切除减压予以讨论,为临床上保留椎管后方稳定结构提供判定方法。
1 资料与方法
1.1 一般资料
回顾性分析了我院2006~2010年间治疗的29例胸腰椎爆裂骨折患者病历资料,其中男19例,女10例,年龄17~53岁,平均38.8岁,受伤椎体部位T115例,T128例,L112例,L24例。术前间隔时间3 h~7 d,平均 1.4 d。
1.2 骨折类型
按Dannis三柱理论分型,本组患者为Ⅱ型(即爆裂骨折),其中亚型分型A型9例,B型15例,C型4例,D型1例。
1.3 神经功能分级
按Frankel神经功能分级标准:A级4例,B级4例,C级7例,D级14例,E级0例(表1)。

表1 术前伤椎部位和神经功能分级对照表 例Tab 1 Franke l's neuro-classification of the 29 cases pre-operation cases
1.4 影像学评价指标
主要通过胸腰椎局部侧位X线片评价,通过测量术前、术后及术后1年伤椎矢状位高度指数、椎体前缘压缩比率以及局部后凸角(Cob法)评价伤椎恢复情况(图1)。
1.5 手术方法
手术指征:(1)因脊髓受压产生神经症状的;(2)大于20°后凸角;(3)椎体高度丧失超过50%,(4)椎骨内存在骨块突入压迫脊髓者。采用全身麻醉,俯卧位于腰背手术支架上,以伤椎为中心,取后正中手术切口进路,显露伤椎及其上下相邻椎的棘突、椎板、关节突等关节附件结构,采用Weinstein法定位伤椎上下椎体椎弓根进钉点,置入4枚GSS-Ⅱ型国产U形椎弓根螺钉,采用3种方法综合复位伤椎:(1)调整腰部支架,后身部分复位伤椎;(2)预弯连接棒,棒弧顶凸向前方,外八字张开螺钉部分复位伤椎;(3)撑开操作复位,利用前后纵韧带张力复位伤椎。透视见伤椎高度复位满意后,调整患者体位为头低足高位,取10 ml水溶性造影剂(欧乃派克)于伤椎尾端椎板间隙穿刺硬脊膜行椎管造影,透视正侧位片观察造影剂的流动情况及有无梗阻(图2)。如造影剂流动顺利,无迟滞(指造影剂虽流动通畅,但超过3 min或可看到明显受压现象)及梗阻现象,则保留椎板不减压,如造影剂出现流动迟滞及梗阻现象,则一期切除椎板行椎管减压,采用自制骨块推杆将突入椎管内骨块推顶复位。再次造影确认造影剂判定骨块复位情况。同期后外侧横突间取自体骨复合同种异体骨植骨融合病变节段,未减压者附加椎板间植骨融合,术后矫形支具外固定制动3~6个月。
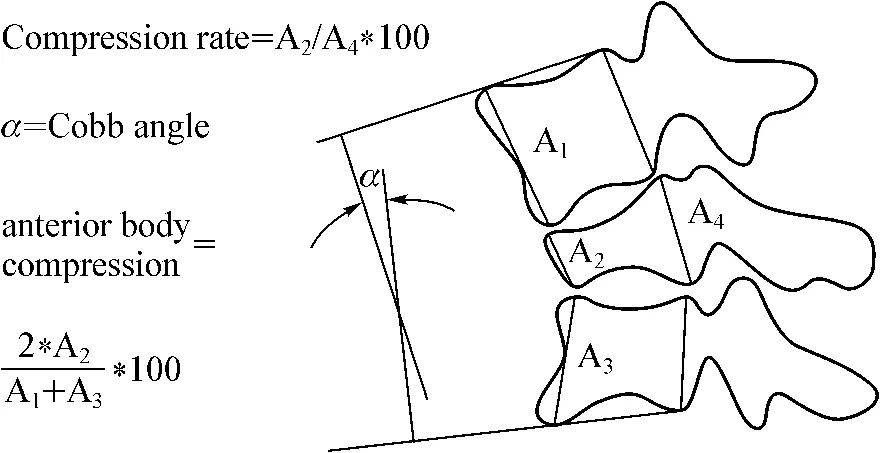
图1 伤椎矢状位高度指数、椎体前缘压缩比率以及局部后凸角的测量Fig 1 The measurements of the Cob's angel,the compression rate of the fractured vertebrae,and the sagittal height index of the anterior body compression
1.6 统计学处理
数据结果采用配对t检验进行比较术前术后及最终随访资料。应用SPSS 17.0统计软件包分析数据结果,P<0.05为差异有统计学意义。
2 结 果
术中螺钉定位准确,无螺钉误入椎管及神经二次医源性损伤等并发症,术中出血量150~500 ml,平均340 ml。29例患者术中均行一期椎管造影评价骨折复位情况,29例患者共进行椎管造影39例次,12例患者造影显示椎管通畅,无造影剂梗阻及造影剂流动迟滞现象,保留椎板不进行椎管减压,行椎板及横突间侧后方融合术;17例患者术中出现造影剂梗阻及流动迟滞现象,术中一期行椎板切除减压,术中椎管侧后方顶棒推顶椎管内骨块复位,再次造影显示造影剂流动通畅后行侧后方融合术。术后CT伤椎节段平扫评估椎管容积恢复情况见虽经椎管造影显示无梗阻造影剂流动通畅,但术后CT显示椎管内仍有骨块突入压迫脊髓现象,即术中一期造影结果显示假阴性结果,占6.9%,假阴性患者术后神经症状无恶化现象。随访显示,假阴性结果患者神经功能恢复类似于阳性阴性结果患者,无需行二期再减压手术。
所有患者均获随访,随访时间11~20个月,平均15.8个月,临床神经症状神经功能Frankel分级A级皮肤感觉平面下降1~2个节段,仍呈完全截瘫状态,其余B~D级患者神经功能分级均有1级以上改善,神经功能恢复无恶化者。
影像学资料评估显示伤椎椎体前缘矢状面指数从术前44.6% ±9.3%恢复到术后78.4% ±7.5%,1年随访后为75.6%±7.9%;局部后凸 Cob角从术前(15.8±4.6)°恢复到术后(7.0±2.6)°,1 年随访为(9.0±3.4)°;椎体前缘压缩率从术前38.9% ±11.2%恢复至术后的16.8% ±6.1%,1年随访时为20.7% ±7.3%。前后数据比较显示差异有统计学意义(表2)。
远期内固定物松失效(螺钉松动,断裂)3例(10.3%),1例在未减压组,2例于减压组内。伤椎高度及后凸Cob角有丢失现象。但患者神经功分级无恶化现象。
以椎管造影有无梗阻判定是否行椎管减压治疗,其中17例术中椎板切除减压,12例保留椎板未减压,分组比较减压组与非减压组在各评价指标上的差异(表3)。
3 讨 论
3.1 评估术中椎管内骨块复位的方法
目前,胸腰椎爆裂骨折术中评估椎体后缘骨块复位的方法有超声、术中脊髓造影和微型内窥镜直视下观察3种方法,术中超声可以提供即时的椎管内骨块复位情况,有作者认为术中超声应用结果要优于术中脊髓造影,但术中超声对椎管内孤立骨块或者连同椎弓根骨折的骨块探测方面显影有限,其容易受图像扭曲及术中出血干扰而出现假阳性结果,而且超声探头类型以及超声专业知识的局限限制了术中超声在探测椎管内骨块方面的广泛应用[6-7]。术中一期脊髓造影因其应用简便、直观而得到广泛应用,术中应用造影剂可直观反映出椎管内骨块复位情况,间接观察椎管内骨块有无压迫脊髓现象,尽管椎管内脊髓造影属有创性检查,但是因造影穿刺而导致的脊髓损伤是罕见的,
造影术中需要观察正侧位片以综合判定造影剂流动情况,如术中仅观察侧位片显示造影剂无梗阻而出现假阴性结果,因为对于旁侧骨块突入情况下,造影剂流动而于侧位片上易显示假阴性结果,从而残留脊髓迟发性受压现象。目前普遍认为CT是评估椎管内骨块复位及椎管内卡压的金标准,具有无可替代的作用,但是其在术中的一期应用受到设备等的限制。有学者认为,结合术中脊髓造影及术后CT扫描可良好判断椎管内骨块复位及椎管容积恢复情况。微型内窥镜因其存在潜在的脊髓损伤及椎管内出血,视野不清使其应用受到一定的限制。简单实用的术中判定方法以术中造影应用多见,Tomc∨ovc∨ík等[8]回顾性分析了41例胸腰椎爆裂骨折患者术中采用脊髓造影判定椎管后壁骨折复位情况,假阴性结果占6.4%,且假阴性结果的患者在二期减压术后神经刺激症状均恢复良好。本组术中2例(6.9%)出现造影假阴性结果,术后CT平扫显示伤椎后缘整体突入椎管,椎管占位容积减少在10%以下,远期随访神经功能恢复良好。椎管重塑可能在患者的远期恢复中存在一定的促进作用[9]。
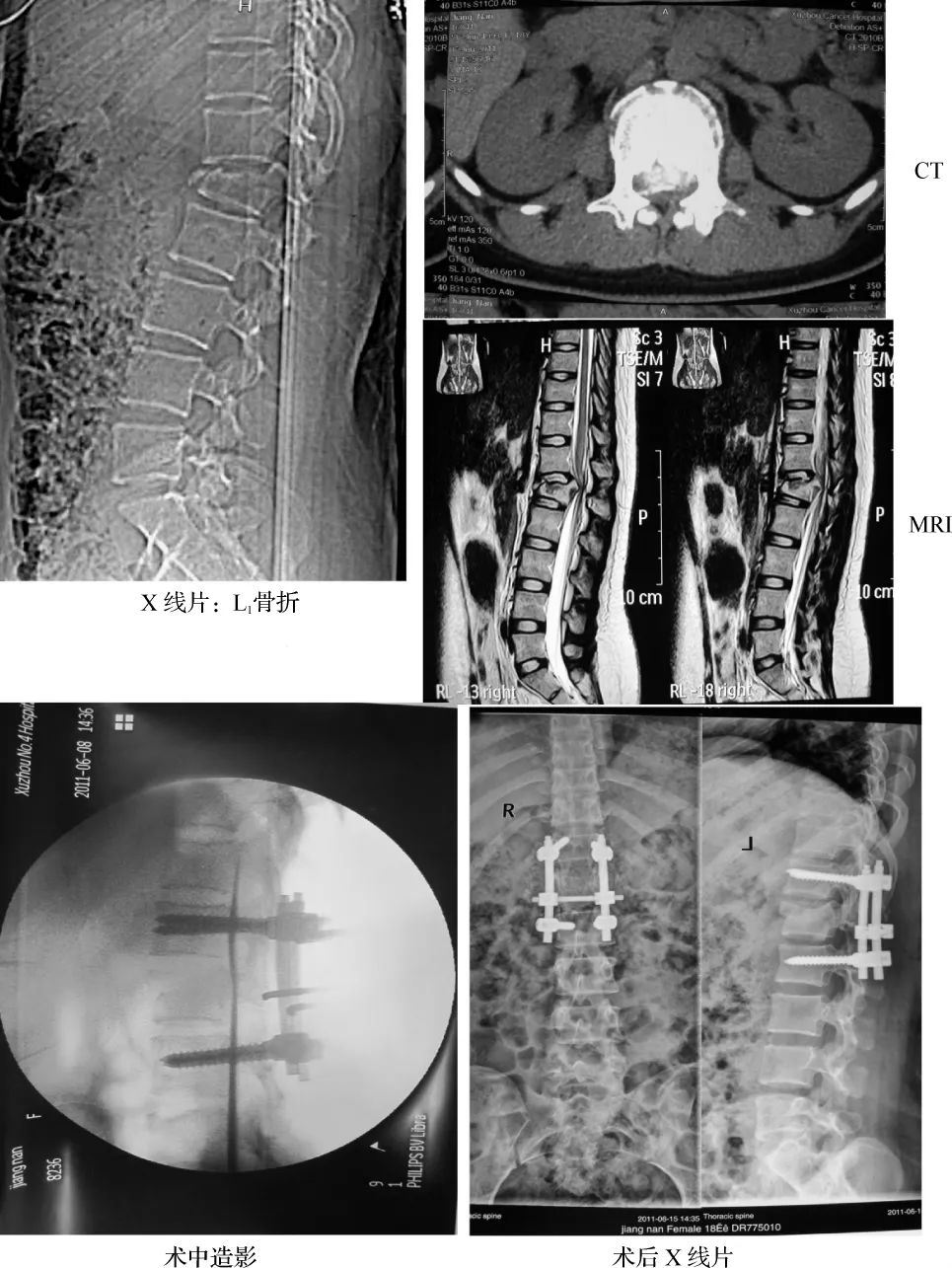
图2 患者,女,21岁,腰1椎体爆裂骨折,DannisⅡ B型,神经功能Frankel C级Fig 2 Female,21y,L 1 burst fracture with a neurological status of Frankel C

表2 术前、术后及随访影像学参数比较Tab 2 Cob's angel,sagittal height index,and the compression rate were compared pre-and postoperation

表3 减压组和非减压组术后各参数比较Tab 3 Cases with decompression of the canal compared with cases contained the vertebrae plate without decompression
3.2 术中一期造影的意义和优缺点
显然,术中一期行脊髓造影的主要目的在于间接判断脊髓前方椎管内骨块的复位情况,以及间接判断脊髓有无前方受压,同时它也为保留椎板关节突等附件结构提供了理论依据,保留了脊柱后方稳定结构,客观上减少了术后伤椎高度丢失及内置物松动断裂几率,同时,为后方融合提供了更多的植骨床。但是目前的资料显示,在胸腰椎爆裂骨折后路术中融合与非融合最终临床结果无明显差异,融合与非融合最终伤椎高度丢失、后凸角丢失、内固定失效断裂方面无明显差异[10],但是仍有作者[2,11]主张后路手术中一期融合以减少术后远期伤椎高度及后凸角度丢失概率。本研究结果显示,减压与未减压患者在一期后方融合后最终临床结果比较差异无统计学意义,仅在手术时间及术中出血量上未减压组要优于减压组,而且在减压组中有硬脊膜破损的患者术后脑脊液漏发生高于未减压组。尽管术中脊髓造影具有实施简便、显影清晰等优点,但其存在的缺点即术中脊髓造影是有创性检查,术中存在假阴性结果出现的可能,也存在穿刺失败及损伤脊髓神经的可能性。如能联合应用术中超声及脊髓造影,则可能提高临床结果的准确性。
在胸腰椎爆裂骨折后路钉棒系统复位内固定手术过程中,可采用脊髓造影间接判定椎管骨块复位和神经受压解除情况,对于造影显示无梗阻或无脑脊液回流迟滞者可保留椎管后柱结构,造影显示脑脊液回流梗阻及回流迟滞者推荐一期椎管减压融合,复位椎管内骨块治疗。
[1]HITCHON P W,TORNER J,EICHHOLZ K M,et al.Comparison of anterolateral and posterior approaches in the management of thoracolumbar burst fractures[J].J Neurosurg Spine,2006,5(2):117-125.
[2]李吉友,金光鑫,张丽娟,等.椎弓根螺钉内固定治疗不伴有脊髓损伤腰椎骨折的疗效观察[J].现代医学,2011,39(6):664-666.
[3]SAPKASG,KATEROSK,PAPADAKIS SA,et al.Treatment of unstable thoracolumbar burst fractures by indirect reduction and posterior stabilization:short-segment versus long-segment stabilization[J].Open Orthop J,2010,4:7-13.
[4]钱定军.后路椎弓根内固定结合椎体成形术治疗老年胸腰段脊柱骨折临床观察[J].现代医学,2012,40(1):60-62.
[5]MIYASHITA T,ATAKA H,TANNO T.Clinical results of posterior stabilization without decompression for thoracolumbar burst fractures:is decompression necessary?[J].Neurosurg Rev,2012,35(3):447-454.
[6]LAZENNECJY,SAILLAND G,RAMARE S,et al.Intraoperative ultrasound study of thoracolumbar spinal fractures with spinal canal fragments.Determining canal width and anatomic control of decompression:comparative analysis with CT[J].Unfallchirurg,1998,101(5):353-359.
[7]MUELLER L A,DEGREIF J,SCHMIDT R,et al.Ultrasoundguided spinal fracture repositioning,ligamentotaxis,and remodeling after thoracolumbar burst fractures[J].Spine(Phila Pa 1976),2006,31(20):E739-747.
[9]DAI L Y.Remodeling of the spinal canal after thoracolumbar burst fractures[J].Clin Orthop Relat Res,2001,(382):119-123.
[10]DAI L Y,JIANG L S,JIANG S D.Posterior short-segment fixation with or without fusion for thoracolumbar burst fractures.a five to seven-year prospective randomized study[J].J Bone Joint Surg Am,2009,91(5):1033-1041.
[11]RAZAK M,MAHMUD M M,HYZAN M Y.Short segment posterior instrumentation,reduction and fusion of unstable thoracolumbar burst fractures—a review of 26 cases[J].Med J Malaysia,2000,55(Suppl C):9-13.

