以TBL为核心建立系统整合课程考核体系的探索和思考
曾 静,左 川,卿 平,邹明英,邓 蓓
(四川大学华西临床医学院,四川 成都 610041)
如何以学生为主体,以GMER为纲领,深入完善医学教育体系改革是医学教育者和教育管理不断探索实践的重点,其中考核体系是一个核心环节[1]。我校以器官系统为基础,构建了从基础到临床的系统整合课程,期望能帮助学生完善知识构架,避免不同学科间递进时学时的低效重复[2]。在整合课程改革中,我们尝试构建了结合以团队为基础的学习(Team Based Learning,TBL)的课程考核体系,以多种方式考核学生的临床知识、技能和团队协作、交流的能力。本文着重介绍其中TBL考核方式的建立,应用经验和相关思考。
一、整合课程考核体系的基本构成
八年制系统整合临床课程为年课,除独立开课考核的神经精神模块以外,其他主要由内外科教研室负责的临床课程包括临床外科学总论、呼吸系统疾病、循环系统疾病、消化系统疾病、泌尿系统疾病、骨骼运动系统疾病、内分泌及代谢疾病、血液病学模块等八个模块,共计330学时,各个模块学时分布从30到60不等。在考核方式中,期末终结性笔试权重为35%,基础临床技能操作性考核权重15%,见习教师形成性评估占10%,另外35%为呼吸、循环等七个临床模块的TBL考核成绩,5%为TBL考核中学生贡献比例的互评,从而构建了包含知识、技能客观评价、教师、学生主观评价的多样化课程考核评价体系。
二、TBL考核流程
目前国内外的标准TBL流程包含自主预习准备,预习确认测试(RAT,Readiness Assessment Test)以及知识应用三个阶段。我校TBL方式作为一种考核流程,对上述标准教学过程进行了相应的调整。首先,通过详尽的中英文大纲和参考文献,让学生明确教学目标和要求。把TBL自主学习阶段变化为,学生通过自学,大课,床旁见习,病案讨论以及基于病人的PBL等各种方式,完成一个模块学习,进行知识和技能的储备。
完成自主学习过程后,进入标准的RAT阶段。此段每次3个学时,分为三个环节,即个人测试(IRAT,Individual Readiness Assessment Test),小组讨论测评 (GRAT,Group Readiness Assurance Test)和师生互动讨论三个阶段,共计进行7个模块21学时。
在RAT阶段,首先组织同一模块涉及的内外科教师进行TBL目标和流程的培训,然后请教师结合大纲要求完成命题,题目均为临床病例题目,考核同学对本模块各个病种的临床思维,诊断,鉴别诊断,治疗,预后评估等临床决断。
学生个人测试(IRAT)为开卷测试,除了互相讨论外,学生可以利用教科书,手机、掌上电子设备登录数据库,或查询文献等,考核学生个人经过本模块的学习对相关临床案例和知识的综合应用能力,采用机读卡答题。完成IRAT后,立刻机读阅卷,分析学生答题情况,并立刻反馈给负责命题和反馈的教师。
小组测评阶段(GRAT),形成6-7名学生的讨论小组,确保学期内小组稳定,学生间彼此熟稔,不因为小组成员的人际问题影响讨论。针对同一套病例题目,小组自由讨论,形成共同的试卷结果,并上缴。在小组讨论阶段,命题的内外科老师负责自由巡回,参与以问题方式引导学生讨论。
互动反馈环节,教师结合个人和小组考试的结果,引导学生以组为单位对考题进行讨论和互动答疑。尤其是考核中表现出来的学生知识点缺陷进行解答。
考核结束后,学生填写本次考核中小组成员互评表,要求组员针对本论次考核,在排除自己以外,对组内其他学生的贡献权重进行主观评定。就此一个模块RAT阶段结束。
而在TBL标准流程的中的课后知识应用环节,我们则采用鼓励学生结合上轮次模块学习和TBL考核的情况,根据TBL考核中教师对临床思维和临床知识应用的引导,对下一模块的学习方法进行调整。就此形成以TBL模块考核为节点的螺旋性改进上升的过程(见附图)。
TBL的考核成绩核算方式,每轮次TBL考核,学生个人测试成绩占50%,小组共同考核成绩占50%,全部7轮TBL考核结束后,取平均分,折算权重为35%。而学生在7次学生互评表中获得的贡献比例则折算为权重5%。
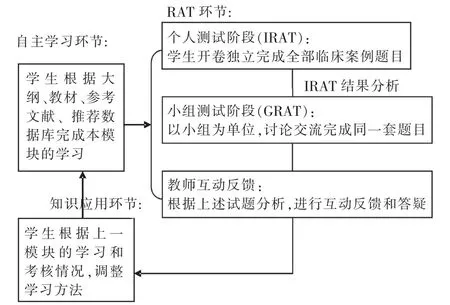
附图 TBL考核流程
三、针对TBL考核学生调查
结合TBL的系统整合课程考核方式从2010学年在临床医学专业的五、八年制同时进行,学期末教务部针对TBL开展情况对全体学生(五年制105人,八年制76人)进行TBL的问卷调查,发出问卷181份,回收合格问卷181份。调查涉及TBL临床病案型开卷考试,小组协作和教师反馈三个方面,具体结果如附表。

附表 临床专业学生对TBL考核的反馈结果
从附表可见,相比更侧重于记忆和再现的传统闭卷知识型考试,学生更倾向于开卷的临场病例型考题,认为可以促进学习,反应个人能力,提升知识应用能力和职业角色的认知,在考试后也会思考和应用这类病例分析试题。在小组协作方面,学生认可小组学习中的交流和协作过程,出现争议也能尊重组员意见,比较而言,学生对自己的沟通能力和自信心还需要进一步增强。在考试结果的反馈和互动方面,学生喜欢这种当堂进行反馈并答疑的模式,而且相对逐题讲解更喜欢自由提问的互动模式。
四、讨 论
全球医学生最基本要求(GMER)作为国际医学教育组织(Institute for International Medical Education,IIME)这一世界知名的权威医学教育机构提出的医学教育纲领性文件,进入国内已经十年。其基本内容包含了七个领域60条标准,医学基础知识和临床技能是其中主要的两个方面,也是国内医学教育主要完成的部分;而其他如医学职业价值、沟通交流、信息管理、批判性思维等五个领域一直没有得到应有的重视。在医患关系如此紧张的前提下,强调这几个领域的教育有其现实的重要意义。而这些方面之所以在国内开展不好,除了历史原因以外,这些主观性的能力难以量化评估,无法量化引入客观考核体系是一个重要因素[1]。
要落实GMER的要求,建立基于GMER的考核体系是一个关键问题。从国内学生和教育的现况来看,就是教育考什么,学生就学什么,考试的确就是指挥棒。否则再多的宣传教育,再优秀的理论都只能成为空谈。因此,科学合理的考核体系其实是医学教育改革的核心所在。构建一个能够全面评价临床知识,临床技能,职业价值,医患沟通的综合的考核评价体系至关重要,因此我们重新架构了考核方式,在此基础上完善系统整合临床课程改革。
以团队为基础的学习(Team Based Learning,TBL)于上个世纪八十年代始于美国商业学院的大班教学,用于在学生人数明显增加的情况下,以团队为基础进行教学而保证教学质量,具有团队成员协作交流而互相促进,从而提高学习效率的特点。从2000年左右欧美国家的医学院校也开始采用这种教学方法并获得良好效果[3-4]。同目前国内方兴未艾的PBL教学模式相比,TBL同样以学生为主体,以问题促进学生的自我学习和团队协作,同时相对少的师资要求,相对高效的学习过程,比较而言更适合中国国情。因此,TBL教学方法也受到国内不少医学院校的重视,在基础和临床课程中都有采用TBL进行教学探索的相关报道[5-7]。但 TBL作为一个灵活的教学方法,本身不仅仅适用于知识的教授,我校针对系统临床整合课程改革,相应改革考核模式,将传统的平时成绩结合期末闭卷考核的模式改革为目前结合临床知识和临床技能操作,平时开卷TBL考核和期末笔试的综合考试模式,也取得了不错的效果,受到学生欢迎。从我校经验来看,TBL作为一种考核方式,其核心的优点在于不仅仅可以考核学生对知识的掌握和应用,更可以通过小组考核的方式促进学生之间的协作和交流以及互相教育,在学生对考核的争执沟通妥协的过程中,GMER所要求职业意识培养,人际协作、交流沟通等难以量化的指标可能以一种转化后的形式,即小组合作成绩的形式加以部分体现。此外,学生对同组组员在多次TBL考核中小组贡献权重的评价也有利于促进学生积极参与小组交流,同GMER考核方式中观察和主观评价的方式吻合。
总体而言,课程体系的改革中,考核方式的相应改进是改革能否成功的关键之一。TBL方式作为一种有正在兴起的教学模式,不仅仅用于教授知识,也因其可以反映学生个人知识的掌握和整合应用,可以促进学生意识,人际交流协作等优点,成为一种颇具吸引力的有效的考核方式。
[1]万学红,张肇达,李甘地,等.“全球医学教育最基本要求”的研究与在中国的实践[J].医学教育,2005,4(2):11-13.
[2]曾 静,易 群,卿 平,等.在八年制医学教育中进行系统整合课程体系改革的初步探索及反馈[J].中国现代医学杂志,2010,20(22):3516-8.
[3]MichaelsenLK,BaumanKA,FinkLD.Team-based learning:a transformative use of small groups in college teaching[M].Sterling(VA)Stylus Publishing,2002.1-287.
[4]Sisk RJ.Team-based learning:systematic research review[J].J Nurs Educ,2011 Dec,50(12):665-9.
[5]姜冠潮,周庆环,陈 红.基于团队的学习模式(TBL)在医学教学方法改革中的应用与思考[J].中国高等医学教育,2011,2:8-9.
[6]李晓南,池 霞,童美玲,等.儿童保健学教学中应用TBL模式的探索与意义[J].中国高等医学教育,2010,3:84-85.
[7]景玉宏,刘向文,张 朗,等.基于TBL方法的局部解剖学教改方案[J].山西医科大学学报:基础医学教育版,2010,12(6):574-576.

