醒脑汤联合基础疗法治疗急性脑梗死的临床研究
梁宏展,王来录,王晓平
(甘肃省庄浪县人民医院,庄浪 744699)
脑梗死属中医“中风”范畴,由于患者平素气血亏虚、脏腑阴阳失调而致,属上实下虚之危重证候。以气血不足、肝肾阴虚为下虚,而以风、火、痰、瘀为上实。由于痰瘀阻于脑络,气血不通,气为血帅,血为气母,气虚则血瘀痰阻,气虚贯穿于脑梗死发生发展的始终。对于脑梗死的治疗,除活血化瘀消痰、清除脑络痰瘀外,还当益气行滞,使气旺血运,气行瘀除痰消,痰瘀去而新生。本组治疗应用中药“醒脑汤”于气虚血瘀、风痰阻络而引起的中风偏瘫,半身不遂,口眼歪斜,痰盛气亏,言语不清,足膝浮肿,行步艰难,筋骨疼痛,手足拘挛等取得一定疗效。现报道如下。
1 资料与方法
1.1 一般资料 所有病例均选自2009年10月至2012年10月在我院神经内科住院的患者,共120例,均符合纳入标准。采用随机、单盲、平行对照的方法,按受试者就诊的先后顺序编号和随机数字表法将患者随机分为对照组和治疗组。对照组60例,男36例,女24例;年龄 41~75岁,平均(52.81±2.35)岁;其中基底节梗死者22例,脑叶梗死者23例,放射冠梗死者15例;合并高血压33例,高脂血症15例,糖尿病8例,冠心病4例。治疗组60例,男34例,女26例;年龄 40~74岁,平均(53.32±2.46)岁;其中基底节梗死者24例,脑叶梗死者22例,放射冠梗死者14例;合并高血压35例,高脂血症16例,糖尿病6例,冠心病3例。两组患者在性别、年龄、梗死部位、病情程度、合并症方面比较,均无显著性差异(P>0.05)。
1.2 诊断标准
1.2.1 西医诊断标准 参照中华医学会1995年全国第四届脑血管病学术会议制定的脑梗死诊断标准[1]。
1.2.2 中医诊断标准 参照1995年国家中医药管理局颁布《中华人民共和国中医药行业标准·中风病诊断与疗效评定标准(试行)》中有关标准[2],其中,中医辨证参照国家中医药管理局脑病急症科研组制定的《中风病辨证诊断标准(试行)》[3]。
1.3 纳入标准 ①中医诊断为缺血性中风,辨证属风痰瘀阻证,分期符合急性期者。西医诊断为动脉粥样硬化性血栓形成性脑梗死且以颈内动脉系统症状和体征为主者。②发病时间﹤72 h。③首次发病者或既往有中风病史,但无后遗症表现者。④神经功能缺损评分在16~30分为中型者。⑤年龄在40~75岁之间,男女不限。⑥并经头颅CT或MRI确诊。
1.4 排除标准 ①短暂性脑缺血发作,腔隙性脑梗死,出血性脑梗死,脑出血及蛛网膜下隙出血者。②经检查证实由脑肿瘤、脑外伤、脑寄生虫病、房颤等所引起的脑栓塞者。③后循环梗死者。④年龄<40岁或>75岁者。⑤合并有严重的心、肝、肾、造血系统、内分泌疾患或恶性肿瘤、精神障碍者。⑥妊娠期、哺乳期妇女、过敏体质或对本药成分过敏者。
1.5 剔除及终止试验标准 依从性差、未按试验方案规定用药的患者
1.6 疗效评定标准 采用巴塞尔指数(barthel index,BI)评分,即参照中华医学会1995年全国第四届脑血管病学术会议通过的《脑卒中患者临床神经功能缺损程度评分标准》[4],并根据神经功能缺损积分值的改变以及病残程度的分级评定疗效。基本痊愈:神经功能缺损评分减少91% ~100% ,病残程度为0级。显著进步:神经功能缺损评分减少46%~90%,病残程度为1~3级。进步:神经功能缺损评分减少18%~45% 。无变化:神经功能缺损评分减少或增加在18%以内。恶化:神经功能缺损评分增加在18%以上。死亡。本研究中,总有效率=(基本痊愈例数+显著进步例数+进步例数)/总例数×100%。
1.7 治疗方法 对照组采用常规基础治疗:根据病情及全脑症状进行神经内科基础治疗,营养支持与对症处理。保持呼吸道通畅(必要时行气管插管),吸氧,吸痰;维持营养、水、电解质和酸碱平衡;抗血小板治疗,脑保护治疗;颅内压高者酌情给予脱水剂(如20%甘露醇、甘油果糖、速尿等);血压高者根据情况可选用利尿剂、β-受体阻滞剂、钙离子拮抗剂,ACEI或ARB、α-受体阻滞剂等药物适当降压;对合并糖尿病、高脂血症者,应调整血糖、血脂;对心功能不全的患者予以对症处理;防治并发症、对合并感染者给予敏感抗生素治疗;及早进行康复治疗。治疗组在对照组治疗的基础上,再给予口服或鼻饲自拟醒脑汤。配方如下:人参、当归、川芎、赤芍、熟地、丹参、牛膝、天麻各10 g,三七 9 g,僵蚕6 g,全蝎5 g,甘草6 g,白附子6 g,防风12 g,杜仲12 g,钩藤、补骨脂、骨碎补 各15 g。每日一剂,水煎分服,早晚各一次,每次200 ml。两组疗程均为14 d,用药期间,排除患者使用其他类似药物。
1.8 观察指标 ①疗效观察:比较两组治疗后临床疗效。比较两组治疗前后神经功能缺损评分。比较两组治疗前后BI评分。②安全性观察:两组患者于入院时及治疗14 d后分别进行一般体格检查,包括体温、心率、呼吸、血压;血、尿、粪三大常规检查;心电图及肝肾功能检查,并记录服药过程中出现的药物不良反应。
1.9 统计学方法 采用SPSS 16.0软件进行统计学分析,所有数据均以均数±标准差表示,计量资料采用t检验,计数资料用χ2检验。P<0.05或P<0.01为差异有统计学意义。
2 结果
2.1 两组治疗后临床疗效比较 见表1。治疗组的总有效率为93.33%,对照组的总有效率为83.33%,治疗组的临床疗效优于对照组,但差异无统计学意义(P >0.05)。
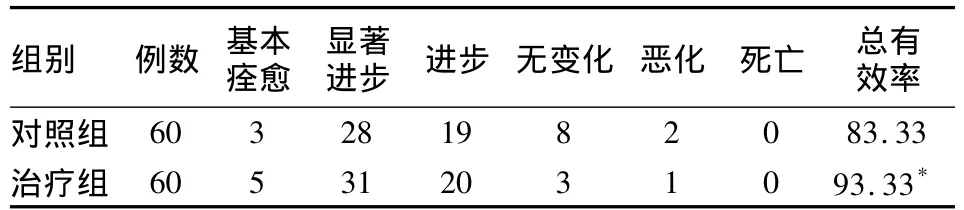
表1 两组治疗后临床疗效比较(n,%)
2.2 两组治疗前后神经功能缺损评分比较 见表2。治疗组与对照组治疗前神经功能缺损评分比较,差异无统计学意义(P>0.05)。两组治疗后神经功能缺损评分组内比较,均较治疗前改善明显,差异有极显著统计学意义(P<0.01);两组治疗后神经功能缺损评分组间比较,差异有统计学意义(P<0.05)。
表2 两组治疗前后神经功能缺损评分比较()

表2 两组治疗前后神经功能缺损评分比较()
注:Δ 与治疗前比较,P <0.01;*与对照组比较,P <0.05
2.3 两组治疗前后BI评分比较 见表3。治疗组与对照组治疗前BI评分比较,无显著性差异(P>0.05)。两组治疗后BI评分组内比较,均较治疗前改善明显,差异有极显著性(P<0.01);治疗后BI评分组间比较,有显著性差异(P<0.05)。
表3 两组治疗前后BI评分比较()

表3 两组治疗前后BI评分比较()
注Δ:与治疗前比较,P <0.01;注*:与对照组比较,P <0.05
2.4 安全性评价 两组患者在临床用药期间均未出现明显不良反应;一般体格检查,血、尿、粪常规,肝、肾功能,心电图检查在治疗后均未出现与药物治疗相关的异常改变。表明自拟中草药无明显毒副作用,临床应用安全可靠。
3 讨论
现代医学认为,脑梗死的发病机制主要是由于动脉硬化,血黏度增高,脑血栓形成,使血管腔变窄或闭塞,使局部脑组织缺血、缺氧,充血水肿,变性坏死而引起的一系列临床表现。其主要表现为头痛或头晕,伴或不伴神志障碍,行走不稳,偏身麻木无力或感觉障碍,口舌歪斜,流涎,语言不利或失语,呛水呛食,吞咽功能障碍,反应迟钝等症状。治疗原则主要是及时应用脱水剂,以清除脑水肿,扩张脑血管,降低血黏度,溶栓,抗凝,绛纤,抑制血小板聚集及促进侧枝循环的建立等。
已有各类研究中,醒脑汤也有较多不同的药方。一般有效成分含人参甙、皂甙、β-谷甾醇、生物碱、胡萝卜烃类、黄酮、伞花内酯、阿魏酸及各种挥发油,能扩张脑血管,增加大脑的血流量,增强血中氧的含量和氧饱和度,保持缺氧状态下酶的活性,改善微循环。方邦江等[5]用大鼠模型研究含此类成分的复元醒脑汤能有效改善血-脑屏障的通透性,从而产生作用。而李世够[6]认为方中丹参酮类能有效抑制红细胞和血小板的聚集,改善凝血指标和酶免指标。类似的方剂都能改善脑缺血区的血液循环、促进神经功能恢复。这也就能解释,本研究治疗后临床疗效比较无统计学意义,但在神经功能恢复上有明显统计学差异。
本研究结果提示,脑梗死急性期治疗组采用中药“醒脑汤”联合西药,疗效优于对照组,说明中药“醒脑汤”联合西药治疗风痰瘀阻型急性脑梗死的临床疗效确切,值得推广。
[1]中华神经科学会,中华神经外科学会.各类脑血管疾病诊断要点[J].中华神经科杂志,1996,29(6):379-380.
[2]国家中医药管理局脑病急症协作组.中风病诊断与疗效评定标准(试行)[J].北京中医药大学学报,1996,19(1):55-57.
[3]国家中医药管理局脑病急症科研组.中风病辨证诊断标准(试行)[J].北京中医药大学学报,1994,17(3):208.
[4]中华神经科学会,中华神经外科学会.脑卒中患者神经功能缺损程度评分标准(1995)[J].中华神经疾病杂志,1996,29(6):381-383.
[5]方邦江,周 爽,沈俊逸,等.复元醒脑汤对糖尿病脑梗死大鼠脑组织血流量及含水量影响的实验研究[J].老年医学与保健,2012,18(6):381-385.
[6]李世够.化瘀醒脑汤治疗腔隙性脑梗死临床研究[J].长春中医药大学学报,2011,27(6):926-927.

