多学科协作治疗T4bNxM1期直肠癌患者一例
林奇 叶青海 刘天舒 余一祎 侯英勇 王健 周波 陈漪 饶圣祥 丁建勇 任黎 韦烨 许剑民
·病例讨论·
多学科协作治疗T4bNxM1期直肠癌患者一例
林奇 叶青海 刘天舒 余一祎 侯英勇 王健 周波 陈漪 饶圣祥 丁建勇 任黎 韦烨 许剑民
一、病例介绍
患者女性,29岁。主诉:便血伴便秘4月余。患者既往无肝炎、高血压、心脏病等慢性病病史,无家族性遗传病病史,已婚,育有1子。体格检查:体力状况评分为2分,浅表淋巴结无肿大,腹部查体未发现明显阳性体征。辅助检查:血常规、肝肾功能检查无明显异常;乙型肝炎测定表面抗原阴性,肿瘤标记物检测:癌胚抗原(CEA)为302.40 ng/ml,甲胎蛋白(AFP)为1.3 ng/ml,糖类抗原(CA19-9)为14.4 ng/ml;PET-CT检查报告:直肠癌,直肠病变部位侵犯周围脂肪间隙,直肠周围及后腹膜淋巴结肿大,肝内巨大转移灶,直径约10 cm;外院电子结肠镜示:距肛门15 cm处可见一紫红色肿块,表面凹凸不平,质脆易出血,约占肠腔全周4/5,肠镜不能通过。活检病理:直肠腺癌。基因检测:K-ras和B-raf基因均为野生型。
入院诊断:直肠腺癌伴肝转移(cT4bNxM1)
二、治疗经过
2012年5月患者因直肠腺癌伴肝转移入院。我院多学科协作治疗组(MDT)专家讨论:患者诊断为直肠癌伴肝脏转移,直肠癌原发灶难以根治,肝脏转移病灶较大,难以保证R0切除,但患者属于潜在可切除人群,建议应用新辅助治疗以达到根治性切除肿瘤的目的。实际治疗:2012年6月至8月该患者接受4个疗程的化学治疗(爱必妥500 mg/m2+5-氟尿嘧啶3200 mg/m2+亚叶酸钙400 mg/m2+伊立替康180 mg/m2,FOLFIRI)。2012年8月24日复查:CEA明显下降,CT及MRI检查:直肠原发灶及肝脏转移灶明显缩小。经MDT讨论:目前患者通过治疗,疗效评价为部分缓解(partial response,PR),建议行直肠癌原发病灶、肝脏转移病灶同步切除术。但患者拒绝手术,遂再行1周期原方案治疗后转至外院进行中医治疗。
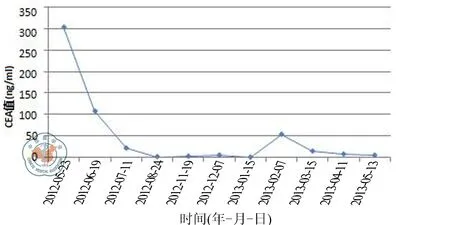
图1 直肠癌患者治疗过程中CEA的变化情况曲线图
2013年1月患者因腹痛腹胀、排便困难伴恶心、发热(最高39 ℃)再次来我院就诊。患者消瘦。血常规检查:白细胞计数(WBC):17.68×109/L,中性粒细胞百分比(N):88.4%,CEA较前明显上升(图1),腹部CT及MRI较2012年8月病情进展(progressive disease,PD)(图2~3)。门诊专家讨论建议:目前直肠癌继发急性肠梗阻,有急诊剖腹探查指征,术中如情况允许,可行直肠癌原发灶切除,术后根据患者的恢复情况,再进行下一步治疗。实际治疗情况:患者急诊手术,术中探查:大量腹水,肝脏右叶扪及转移病灶,直肠乙状结肠交界处扪及一个直径约8 cm的肿块,侵犯浆膜、周围组织及左侧卵巢,左侧卵巢形成巨大脓肿,大小约为10 cm,周围有大网膜覆盖,从中吸出约800 ml脓性液体。行直肠癌根治(Dixon)加双侧卵巢切除术。术后病理:直肠溃疡型腺癌,分化II~III级,癌组织浸润肠壁全层及周围纤维脂肪组织,伴癌结节形成。部分区域大量中性粒细胞浸润。肠系膜根部淋巴结2/12,肠旁淋巴结2/21。左侧附件缺如,代之以癌性结节及脓肿形成,右侧附件未见特殊病变。患者术后恢复良好,6天后出院。术后二周接受2疗程的化学药物治疗(爱必妥500 mg/m2+5-氟尿嘧啶3200 mg/m2+亚叶酸钙400 mg/m2+伊立替康180 mg/m2,FOLFIRI)。2013年3月5日对患者再次评估:病情进展。MDT讨论建议:(1)手术切除转移灶;(2)术后及时进行辅助治疗。实际治疗:患者于2013年3月14日在我院行肝右后叶切除术。术后病理检查:肝右后叶腺癌,分化II~III级,伴坏死。现已完成8个疗程的化学治疗,行相关辅助检查后未见复发和转移。
三、讨论
患者初始诊断为直肠癌同时性肝转移,有潜在可切除可能性。根据2013年(美国)国家综合癌症指南和2012年欧洲肿瘤学会指南,总体治疗原则为积极进行转化性全身治疗,增加R0切除机会。一旦确立转化性化疗原则,在化疗方案的选择上,要在身体耐受的前题下尽量选择有高效缓解率的方案,目前比较理想的就是标准化疗联合靶向治疗。我们的一项随机前瞻性研究表明:针对大部分(占80%)结直肠癌肝转移患者,采用标准化疗联合西妥昔单抗(抗表皮生长因子单克隆抗体)可以提高肝转移灶二次切除率并能延长患者的无瘤生存期和总生存期[1],该研究是全球第一个报道亚洲人群含中国有关结直肠癌肝转移转化性治疗的研究,此研究已作为全球结直肠癌肝转移转化性治疗的一个重要依据。CRYSTAL[2]和OPUS[3]的实验资料也表明,在化学药物治疗基础上联合西妥昔单抗,能显著提高治疗的缓解率,从而使得转化率提高两倍以上,对仅有肝转移的患者,疗效尤其显著。因此,本例患者选用了FOLFIRI联合西妥昔单抗的治疗方案,结果表明经过四个周期的治疗,患者原发灶和转移灶均获得PR。
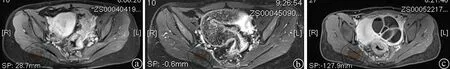
注:a图为直肠癌患者治疗前盆腔磁共振检查图像;b图为直肠癌患者在接受4个疗程化疗后盆腔磁共振检查图像;c图为直肠癌患者在出现腹痛、腹胀等症状后,于2013年1月盆腔磁共振检查图像

注:a图为直肠癌患者在治疗前肝脏磁共振检查图像;b图为直肠癌患者在接受4疗程化疗后肝脏磁共振检查图像;c图为直肠癌患者在出现腹痛、腹胀等症状后,于2013年1月肝脏磁共振检查图像
四、专家点评
按照2013年NCCN指南规定:联合化疗时间一般为2~3个月,转化性治疗成功后必须抓住手术时机,过多周期治疗不仅会导致耐药,也会加重肝损伤。而本例患者在完成4个周期治疗后,疗效已获得了PR,专家建议进行手术治疗,而患者却拒绝手术,并停止联合治疗5个月后病情进展,继发肠梗阻。急诊行直肠癌原发灶切除术解除梗阻后,再使用原方案治疗。这个经历告诉我们严格按照指南[4]规范治疗的重要性。
根治性卵巢切除术可以提高有卵巢转移的肠癌患者的生存时间,结直肠癌卵巢转移的发生率为3%~8%,约2%的结直肠癌病人2年内会发生异时性的卵巢转移,绝经前的女性更容易发生。血行转移为常见的卵巢转移途径,因为卵巢转移很少伴有腹膜及淋巴转移[5]。研究表明,肿瘤无卵巢侵犯时,切除卵巢未见生存获益[6],而肿瘤侵犯一侧附件,行双附件切除术可以提高病人的无瘤生存时间和总生存时间[7]。本例患者直肠肿瘤侵犯左侧卵巢,形成巨大脓肿,故行双侧卵巢切除术,以降低术后复发率。
MDT是成功治疗的关键保障,在本病例的治疗过程中,起到了关键和重要的作用。中山医院于2005年率先在国内建立结直肠癌肝转移MDT和MDT治疗门诊。2000~2010年共收治肝转移患者1613例,5年生存率23%,中位生存期23.1个月[8-9]。尤其2005年成立MDT以来,本地肝转移患者5年生存率由提高到31%,中位生存期由延长至27.7个月。针对直肠癌肝转移患者的特点,在2005~2010年452例患者接受了综合治疗,其中肝转移灶缩小后获得切除的患者69例(15.3%),行肝转移灶切除术后5年生存率可达35.6%,达国际先进水平。(点评专家:复旦大学附属中山医院 许剑民教授)
总之,该患者的诊治经验和治疗原则对临床工作具有很好的指导意义,值得推广。
[1] Ye Le-Chi,Liu Tian-Shu,Ren Li,et al.Randomized controlled trial of cetuximabplus chemotherapy for patients with K-raswild-type unresectablecolorectal liver-limited metastases.J ClinOncol,2013,31(16):1931-1938.
[2] Bokemeyer C,Bondarenko I,Hartmann JT,et al.Efficacyaccording to biomarkerstatus of cetuximab plus FOLFOX-4 as first-line treatment for metastatic colorectal cancer:the OPUS study.Ann Oncol,2011,22(7):1535-1546.
[3] Van Cutsem E,Bajetta E,Valle J,et al.Cetuximabplus irinotecan,fluorouracil,and leucovorin.Asfirst-line treatment for metastatic colorectal cancer:updated analysis of overall survival according to tumor K-rasand Brafmutation status.J Clin Oncol,2011,29(15):2011-2019.
[4] Xu J,Qin X,Wang J,et al.Chinese guidelines for the diagnosis and comprehensive treatment of hepatic metastasis of colorectal cancer.J Cancer Res Clin Oncol,2011,137(9):1379-1396.
[5] Yamaguchi T,Takahashi H,Kagawa R.The role of prophylactic bilateraloophorectomy at the time of initial diagnosis of a unilateral ovarian metastasis in cases with colorectal adenocarcinoma.Hepatogastroenterology,2008,55:82-83.
[6] Huang PP,Weber TK,Mendoza C,et al.Long-term survival in patients with ovarian metastases from colorectal carcinoma.AnnSurgOncol,1998,5(8):695-698.
[7] Erroi F,Scarpa M,Angriman I,et al.Ovarian metastasis from colorectal cancer:prognostic value of radical oophorectomy.J Surg Oncol,2007,96(2):113-117.
[8] 秦新裕,许剑民.结直肠癌肝转移的早期诊断和综合治疗.北京:人民卫生出版社,2010.
[9] Dexiang Z,Li R,Ye W,et al.Outcome of patients with colorectal liver metastasis:analysis of 1613 consecutive cases.Ann Surg Oncol,2012,19(9):2860-2868.
林奇,叶青海,刘天舒,等.多学科协作治疗T4bNxM1期直肠癌患者一例[J/CD].中华结直肠疾病电子杂志,2013,2(3):130-132.
10.3877/cma.j.issn.2095-3224.2013.03.09
上海 200032,复旦大学附属中山医院普通外科(林奇、任黎、韦烨、许剑民),肝外科(叶青海),肿瘤内科(刘天舒、余一祎),病理科(侯英勇),放疗科(王健),介入科(周波),肝内科(陈漪),放射科(饶圣祥),胸外科(丁建勇)
许剑民,Email:xujmin@aliyun.com
2013-05-02)
(本文编辑:马天翼)

