IL-17在急慢性湿疹皮损中的表达及意义
赵广琼,阳小敏,傅 旭,骆 丽,郭瑞珍
(1.遵义医学院第五附属珠海医院 皮肤科,广东 珠海 519100;2.遵义医学院珠海校区在读研究生,广东 珠海 519100;3. 遵义医学院珠海校区 病理学教研室,广东 珠海 519100)
IL-17在急慢性湿疹皮损中的表达及意义
赵广琼1,阳小敏2,傅 旭2,骆 丽1,郭瑞珍3
(1.遵义医学院第五附属珠海医院 皮肤科,广东 珠海 519100;2.遵义医学院珠海校区在读研究生,广东 珠海 519100;3. 遵义医学院珠海校区 病理学教研室,广东 珠海 519100)
目的探讨白细胞介素17(IL-17)在湿疹发病机制中的作用。方法急性和慢性湿疹患者各20例,正常组10例,采用链霉素抗生物素-过氧化物酶连接(SP)法,检测IL-17在表皮及真皮细胞细胞质中的表达。结果IL-17在正常皮肤组织细胞未见表达,IL-17在急性、慢性湿疹皮疹表皮角质形成细胞及真皮浸润淋巴细胞细胞质中均有不同程度的表达,IL-17在急性湿疹中的表达明显高于慢性湿疹 (P<0.05)。结论IL-17可能在湿疹发病的初始阶段发挥一定的作用。
白细胞介素17;湿疹; Thl7细胞
湿疹是一种常见的、病因复杂的皮肤变态反应性疾病,临床上急性期皮损以丘疱疹为主,有渗出倾向,慢性期以苔藓样变为主。发病率占皮肤科门诊病人的20%~30%。由于其病程长、易反复发作,严重影响患者的生活和工作[1]。许多研究已经证实,免疫异常是其发病的关键环节[2],但确切发病机制仍未完全明确。为更深入地了解湿疹的发病机制,本课题通过选择急慢性湿疹患者各20
例,通过与正常人10例进行对照,观察IL-17在急性慢性湿疹皮损细胞中水平的表达,分析其相关性,进一步明确细胞因子在急慢性湿疹发病机制中的作用,现将结果报告如下。
1 对象与方法
1.1 对象
1.1.1 湿疹组 所有病例均来自我院皮肤科门诊明确诊断的湿疹患者,参考皮肤性病学第7版的判断标准[1]。其中急性和慢性湿疹组各20例,急性组男8例,女性12例,平均年龄27.5岁。慢性组男13例,女7例,平均年龄32.6岁。正常组男5例,女5例,平均年龄25岁。
1.1.2 正常对照组:取自整形手术边缘正常皮肤10例,各组年龄、性别构成比无显著性差异(P>0.05)。所有患者切取皮疹前2周未系统或局部使用糖皮质激素、免疫抑制剂和抗生素,无本病以外的免疫性疾病、系统性疾病和感染性疾病。
1.2 方法
1.2.1 HE染色 组织经包埋、脱水处理,切成3 μm切片,经二甲苯、梯度酒精脱水化,苏木素浸染3分钟;流水冲洗1 min;伊红染液浸染2 min,流水冲洗1 min;梯度酒精脱水,二甲苯透明,干燥后中性树胶封片。镜下观察皮疹组织病理变化:急性湿疹表现为表皮内海绵形成,真皮浅层毛细血管扩张,血管周围有淋巴细胞浸润,少数为中性和嗜酸性粒细胞;慢性湿疹表现为角化过度与角化不全,棘层肥厚明显,真皮浅层毛细血管壁增厚,胶原纤维变粗[1]。
1.2.2 免疫组化染色 采用链霉素抗生物素-过氧化物酶连接(SP)法。兔抗人白介素-17抗体(批号为bs-1183R),购自北京博奥森生物技术有限公司。DAB试剂购自福州迈新公司 (批号1106090031);UltraSensitiveTM S-P超敏试剂盒(羊抗兔IgG)(批号:KIT-9706/9707/9708)。严格按照免疫组织化学操作流程及抗体说明书进行。
1.2.3 染色评分方法 半定量评分,排除非特异染色,以细胞质中棕黄色颗粒状染色为阳性标准,每张切片由两位实验者独立计数,取平均值。在光镜下计数,40×10倍视野下,于每个组织片内随机选取5个视野,用5×5网格目镜微尺分别计算阳性细胞数及所观察的细胞总数,取其平均值。计算阳性细胞数占细胞总数的百分率。
1.2.4 结果判断 结果分析方法根据Shimizu法[3]改良而成。染色强度用0-3级评分:0级为无染色,1级为轻度染色,2级为中度染色,3级为强染色。染色范围采用阳性细胞的百分数,分0-4级:0级为无染色,1级为<10%的细胞染色,2级为10%~20%的染色,3级为>20%的染色。上述两项相加为着色程度积分,染色总评分表示IL-17在皮肤组织中表达的强弱。
结果:0,1为阴性;2为弱阳性;3为阳性;4及大于4为强阳性。
1.3 统计学处理 采用SPSS11.0统计软件包进行数据分析,P<0.05具有统计学意义。
2 结果
各组在性别、年龄构成比上无显著差异(P>0.05),具有可比性。
2.1 IL-17在正常皮肤表皮及真皮内均未见表达。在急慢性湿疹皮损表皮角质形成细胞及真皮浸润淋巴细胞细胞质中均有表达(见表1)。
表1各组皮损处IL-17在表皮及真皮阳性细胞的染色强度

组别例数IL-17表达强度++++++-平均秩正常100001040.00急性201082011.95慢性200451131.80
注:2=31.53。
第1组和第2组比较,P<0.05,差异有统计学意义,第1组和第3组比较,P>0.05,差异无统计学意义,第2组和第3组比较,P<0.05,差异有统计学意义。
2.2 湿疹IL-17免疫组化DAB染色结果 急性湿疹皮损表皮角质形成细胞及真皮浸润淋巴细胞细胞质中可见大量棕黄色颗粒沉积(见图1A);慢性湿疹皮损表皮角质形成细胞及真皮浸润淋巴细胞细胞质中可见棕黄色颗粒沉积(见图1B)。
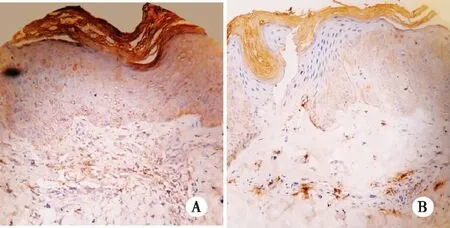
注:图A:急性湿疹组;图B:慢性湿疹组。 图1 湿疹TL-免疫组化DAV染色结果(10×40)
3 讨论
根据细胞的功能,经典地将CD4﹢T细胞分为Thl、Th2辅助细胞以及T调节细胞三个亚群[4]。近年来研究中发现一种特殊的辅助型T细胞,这群CD4﹢T细胞同传统Thl、Th2、T调节细胞具有明显不同的特征:表达控制其分化的独特转录因子—孤独受体(orphan nuclear receptor,RORγt)[5],因主要分泌IL-17而命名为Thl7细胞,在防御胞外菌感染、介导慢性炎症、自身免疫病和肿瘤发病中发挥重要作用[6]。随着对Thl7细胞研究的深人,发现Thl7细胞除和SLE、系统性硬皮病、炎症性肠病和银屑病等自身免疫性疾病相关外,Thl7细胞与过敏性哮喘、AD等过敏性疾病关系密切[7-8]。IL-17通过增加人成纤维母细胞黏附因子ICAM-1的表达,激活靶细胞内NF-KB和MAPK以及刺激上皮细胞、内皮细胞或成纤维细胞产生IL-6、IL-8、粒细胞集落刺激因子(G-CSF)、PGE-2等效应因子,参与宿主的炎症反应[9],而这些细胞因子中的部分在湿疹皮损中大量增加[10]。同时越来越多的研究表明[11],IL-17在皮肤表面屏障的宿主防御反应中发挥着重要的作用,在湿疹患者中,疾病的严重程度与表皮定植的金黄色葡萄球菌有关,国内外研究大多应用流式细胞仪检测外周血中Thl7相关细胞因子,但利用免疫组化检测皮损中IL-17表达的报道很少,本课题应用免疫组化SP法检测IL-17在急慢性湿疹皮损中的表达,初步探讨IL-17在湿疹发病机制中的作用。
本研究结果显示,IL-17在急慢性湿疹皮损表皮角质形成细胞及真皮浸润淋巴细胞中均有表达,急性湿疹的IL-17表达明显高于慢性湿疹(P<0.05),与国外研究结果相符[12-13],推测IL-17参与了湿疹发病的初始阶段。湿疹在未来的临床治疗中,寻求更有效的疾病干预靶点有非常重要的意义,应用IL-17中和抗体或阻断它们的分泌通路来治疗湿疹可能是解决湿疹反复发作的一条思路。本研究只是整个课题研究项目的一部分 ,分析资料仅来自40例湿疹,还需进一步研究证实。
[1] 张学军.皮肤性病学[M].第7版.北京:人民卫生出版社,2008:106-109.
[2]Meagher L J,Wines N Y,Cooper A J.Atopic dermatitis:review of immunopathogenesis and advances in immun0suppressive therapy.Australas [J].Dermato1,2002,43:247-254.
[3]Shimzu M,Saitoh Y,Itoh H.Immunohistochemical staining of Ha-ras oncogene product in normal,benign,and malignant human Pancreatictissue[J].Hum Pathol,1990,211:607-612.
[4]Harrington L E,Mangan P R,Weaver C T.Expanding the effector CD4 T—cell repertoire:the Th17 lineage [J].Curt Opin Immunol,2006,l8:349-356.
[5]Ivanov I I,McKenzie B S,Zhou L,et al.The orphan nuclear receptor RORγt directs the differentiation program of proinflammatory IL一17+T helper cells[J].Cell,2006,126(6):1121-1133.
[6]Souwer Y,Szegedi K,Kapsenberg M L,et al.IL-17 and IL-22 in atopic allergic diease[J].Curr Opin Immunol,2010,22(6):821-826.
[7]常树霞,陈永锋.Thl7细胞与银屑病[J].皮肤性病诊疗学杂志,2010,17(1):71-73.
[8]Souwer Y,Szegedi K,Kapsenberg M I,et al.IL-17 and IL-22 in atopic allergic disease.Curr Opin Immunol[J].2010,22(6):821-826.
[9]Matsuzaki G,Umemura M.Interleukin-17 as an effector molecule of innate and acquired immunity against infections[J].Microbiol Immunol,2007,51(12):1139-1147.
[10] Astrid J,van Beelen,Marcel B M,Teunissen,et al.Interleukin-17 in inflammatory skin disorders[J].Curr Opin Allergy Clin Immunol,2007,7:374-381.
[11]Kilian E,Davide P,Claudia S,et al.IL-17 in atopic eczema:Linking allergen-specific adaptive and microbial-triggered innate immune response[J].Allergy Clin Immunol,2009,123:59-66.
[12]Chizuko K,Kenji K,Noriko S,et al.Possible pathogenic role of Th17 cells for atopic dermatitis[J]. Invest Dermatol,2008,128:2625-2630.
[13]Masso T,Donald Y M,Leung Sophie M,et al.Polarized in vivo expression of IL-11 and IL-17 between acute and chronic skin Lesions[J]. Allergy Clin Immunol,2003,111:875-881.
[收稿2012-09-12;修回2013-02-27]
(编辑:谭秀荣)
ExpressionandsignificanceofInterleukin-17inthelesionsofacuteandchroniceczema
Zhaoguangqiong1,Yangxiaomin2,Fuxu2,Luoli1,Guoruizhen3
(1.Department of Dermatology, The Fifth Affiliated Hospital of Zunyi Medical University, Guangdong Zhuhai 519100, China; 2.Graduate student,The Zhuhai Campus of Zunyi Medical University, Guangdong Zhuhai 519100, China; 3.Department of Pathology,The Zhuhai Campus of Zunyi Medical University,Guangdong Zhuhai 519100, China)
ObjectiveTo investigate the role of Interleukin-17 (IL-17) in the pathogenesis of eczema.MethodsTwenty acute eczema cases, 20 chronic eczema cases and 10 normal cases were selected. IL-17 expression in the cytoplasm of the epidermal and dermal cells was detected with streptavidin-biotin-peroxidase (SP) method.ResultsIL-17 was not detected in cells of normal skin. Different IL-17 expression levels were shown in the epidermal keratinocytes and dermal infiltrating lymphocytes of acute and chronic skin lesions. IL-17 expression in acute eczema was more than that in chronic eczema (P<0.05).ConclusionIL-17 might play an important role in the initial stage of eczema.
IL-17; eczema; Thl7 cell
R758.23
A
1000-2715(2013)02-0128-03
珠海市科技工贸和信息化局项目(NO:珠科工贸信〔2011〕404);贵州省科技厅项目(NO:黔科合丁字〔2011〕2260)。

