眼底血管造影在老年黄斑变性患者中的临床应用价值
史 强,谢 冰
(1.青海大学附属医院 眼科,青海 西宁810001;2.上海交通大学医学院附属瑞金医院 眼科,上海200025)
老年性黄斑变性(age-related macular degeneration,AMD),是视网膜视网膜色素上皮细胞和神经视网膜退行性病变造成的一种不可逆性视力下降或丧失的疾病。其发生率随着年龄的增加而提高,是老年人致盲的主要原因之一。分为萎缩型和渗出型。患者多为50岁以上,双眼先后或同时发病,并且进行性的损害视力,严重影响老年人的生存质量[1]。由于我国人口日趋老龄化,老年性黄斑变性患者亦日益增多,已成为眼科疾病治疗研究的重点课题之一。
由于老年性黄斑变性病因不十分明确,研究表明与阳光照射、吸烟、虹膜色素、心血管疾病、饮食、锌的缺乏、种族、遗传倾向性、性别、远视等危险因素有关,目前最新研究表明,补体因子H(CFH)及B因子(CBF)的基因变异与AMD可能具有相关性,已成为国内外研究的热点[2,3]。目前,各国针对SMD的治疗做了大量的临床和实验研究,包括药物治疗(曲安奈德、哌加他尼钠、尿激酶纤维蛋白溶酶原激活剂等),手术治疗(视网膜或RPE细胞移植、黄斑下脉络膜新生血管取出术、放射治疗、人工视锥移植等),激光治疗(光动力疗法、经瞳孔温热疗法等)以及基因治疗等[4-6]。在对老年黄斑变性患者采取临床治疗时,首先必须对病症进行诊断,以及后期对治疗后治疗效果的判定,通过治疗前后比较,评定治疗效果,因此诊断方法确定和选择是至关重要的。本研究采用荧光素眼底血管造影(fundus fluorescein angiography,FFA)进行诊断[7,8],以利于能准确、清楚地显示视网膜下新生血管的位置、大小、形态,对临床进一步治疗具有指导意义。本文就2011年6月-2012年6月对138例AMD患者的190眼进行FFA检查,现报道如下。
1 资料与方法
1.1 临床资料
本院确诊138例(190眼),患者年龄50-78岁,其中男性78例,女性60例,双眼80例,单眼为58例。萎缩性AMD眼108例(78.26%)150眼,渗出性AMD眼30例(21.74%)40眼。AMD按照经1986年中华医学会眼科学会眼底病学组第二届全国眼底病学术会议专题讨论研究,制定的《老年性黄斑变性临床诊断标准》对本院的病例进行诊断[9]。
1.2 方法
1.2.1 常规检查 排除视网膜、黄斑等其他眼底疾病情况下,运用直接眼底镜及裂隙灯前置镜仔细检查眼底情况,
1.2.2 FFA检查 详细询问病史以排除有严重食物、药物过敏史,严重高血压、肝肾功能异常以及脑中风疾病等。所有病例均经0.5%托吡卡胺眼药水充分散瞳后,采用日本Topcon TRC-50IA眼底照相机进行FFA检查。用稀释荧光素钠静脉注射进行过敏试验,对10min后无反应者再进行造影,将5 ml 10%的荧光素钠快速注射于肘前部静脉,同时进行连续拍照,观察15-30min。
2 结果
2.1 AMD黄斑部体征 (见表1)

表1 黄斑部特征

图1 萎缩型患者FFA早期
2.2 AMD患者视力损害分析
根据中华医学会眼科学会眼底病学组制定的AMD的诊断标准分型,记录病人的中心视力,以视力损害程度进行分级,分别为≤0.04,0.05-0.25,0.3-0.8和≥1.00四组。从实验结果来看,55眼的视力≤0.04,其中16眼确定为萎缩型(29.1%),39眼确定为渗出型 AMD(70.1%);54眼的视力0.05-0.25,40眼确定为萎缩型 AMD(74.1%),14眼确定为渗出型 AMD(25.9%);78眼的视力0.3-0.8,64眼为萎缩型 AMD(82.1%),14眼为渗出型AMD(17.9%);3例的视力≥1.0,均确定为萎缩型AMD(表2)。

表2 老年性黄斑变性患者视力损害与分型关系
2.3 眼底荧光血管造影(FFA)特点
萎缩型123眼(64.7%):造影早期,玻璃膜疣及脱色素处呈现窗样缺损的高荧光(见图1)。造影过程中其荧光形态、大小不变,随背景荧光增强而变亮,造影后期随背景荧光消失而变淡,染料无渗漏(见图2)。
渗出型67眼(35.3%):造影早期,新生血管形态呈现出车轮状,花边状等新生血管形态(见图3)。荧光形态随时间延长,染料渗漏逐渐扩大,并相互融合,在造影末期形成边缘模糊的强荧光区,晚期背景荧光消退后仍呈现相对高荧光,出血部位呈现荧光遮蔽(见图4)。

图2 萎缩型患者FFA晚期
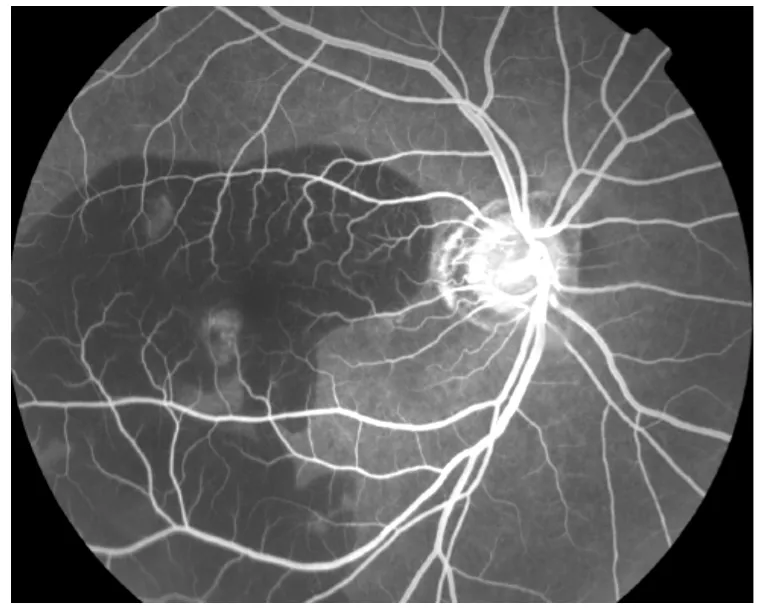
图3 渗出型患者FFA早期
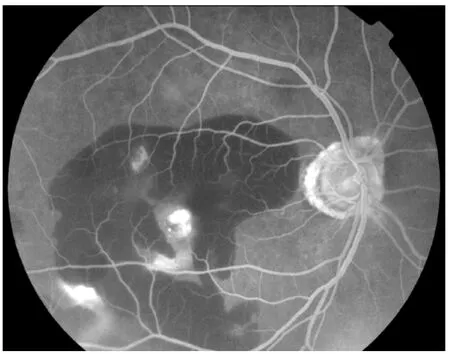
图4 渗出型患者FFA晚期
3 讨论
本研究结果显示,渗出型AMD对视力的损害比萎缩型AMD严重。萎缩型AMD常表现为脉络膜毛细血管萎缩、视网膜色素上皮萎缩以及玻璃膜增厚等,而无血液或血浆渗漏。渗出型AMD常表现为脉络膜血管侵入视网膜下形成新生血管,导致渗出、出血以及纤维疤痕形成等一系列的变化,引起中心视力下降十分明显。
本研究采用的荧光素眼底血管造影术(FFA)是当代眼科诊断眼底病常用的检查方法之一,可以用于眼底病,特别是血管性疾病,色素性疾病的诊断和鉴别都具有重要的临床意义。随着临床应用研究的深入,FFA已在诊断眼底疾病领域中被推广应用。视网膜下新生血管的位置、大小、形态可通过荧光素眼底血管造影术进行准确清楚的观察。当发现视物变形或视物出现中心暗点时,应及时进行FFA诊断并就诊,有利于发现早期的视网膜下新生血管,进行及早的治疗,避免视力丧失。
老年性黄斑变性经病理证实,其发生主要与眼底视网膜色素上皮细胞数量和形态,Bruch膜的厚度及脉络膜毛细血管的密度有关。具体而言,老年性黄斑变性是玻璃膜的破坏多导致的,脉络膜血管侵入视网膜下构成脉络膜新生血管,发生黄斑区视网膜色素上皮可出现色素沉着、肥大乃至增生的萎缩变化,或浆液性和出血性脱离的盘状脱离,导致中心视力损害。同时,由于脉络膜毛细血管内组织发生玻璃样变、萎缩,导致脉络膜毛细血管发生闭塞。Bruch膜进入视网膜色素上皮层后成为新生血管膜,可引起增厚,玻璃样变以及钙化等,并可出现渗出、出血、瘢痕形成等一系列病变,导致视功能严重损害。本研究关于老年性黄斑变性眼底荧光血管造影的结果改变,与其病理组织学特点相一致。当临床上出现老年患者中心视力突然下降、视物变形,眼底有视网膜内出血、渗出,无法用其他疾病加以解释,均应考虑脉络膜新生血管存在可能,进行荧光血管造影有助于诊断。
总之,老年性黄斑变性是随着年龄增加而发病率上升并导致双眼中心视力损害的疾病,渗出型AMD对视功能的损害较比萎缩型AMD明显,故早期进行FFA诊断,对于发现AMD并进行治疗和预防视功能损害有着重要的临床意义。FFA对不同类型的AMD患者在不同病变阶段有特定的造影结果,对老年性黄斑变性的病情诊断具有重要的临床价值。因此我们可以通过AMD患者治疗前后的FAA的改变,指导老年性黄斑变性疾病的临床治疗及预防。
[1]肖 敏.年龄相关性黄斑变性眼底血管荧光造影分析国际眼科杂志[J].国际眼科杂志,2010,10(5):962.
[2]牛淑玲.老年黄斑变性的相关研究进展[J].中国城乡企业卫生,2009,2(130):51.
[3]马灵军,苏冠方,郝继龙,等.年龄相关性黄斑变性与补体因子H、B因子单核苷酸多态性的相关性[J].中国实验诊断学,2008,12(3):340.
[4]汤 洋,唐罗生.老年黄斑变性的治疗研究进展[J].国际眼科杂志,2006,6(6):1393.
[5]吴地尧,李曼玲,康 琛.老年黄斑变性的治疗研究进展[J].中国实验方剂学杂志,2008,14(9):78.
[6]宋 威,杨 挺,孙敬和.老年黄斑变性的中西医治疗概况[J].广州中医药大学学报,2008,25(4):374.
[7]汤 洋,唐罗生.老年黄斑变性的流行病学和检查方法研究进展[J].国际眼科杂志,2007,7(1):168.
[8]王丽华,余 俭.青光眼视网膜血管萎缩的眼底血管造影研究[J].中国实验诊断学,2011,15(11):1906.
[9]中华医学会眼科学会眼底病学组.老年性黄斑变性的临床诊断标准[J].眼底病,1987,3:封三.

