糖尿病与消化性溃疡患者幽门螺杆菌感染的差异
易庆华,张国辉,罗学斌,马 静,岳秀风,黄文萍,陈 宇
昆明市官渡区人民医院内二科,云南 昆明 650200
云南省地处高原,平均海拔2300~3000 m,生活中受高原气候、生活习惯及食腌制食物等诸多因素的影响,易诱发消化性溃疡与幽门螺旋杆菌相关疾病但目前对该地区二者相互关系研究的报道尚少,为了解该地区人群糖尿病和消化性溃疡中H.pylori感染情况,本试验通过对比糖尿病患者、消化性溃疡患者与正常人H.pylori感染率,探寻糖尿病患者、消化性溃疡患者与正常人H.pylori感染的差异。
1 材料与方法
1.1 临床资料 选择2009年10月-2012年10月在官渡区人民医院就诊的糖尿病患者及消化性溃疡患者各300例,其中糖尿病组男168例,女132例,年龄22~90岁,平均(52.14±10.25)岁,吸烟者 123例;消化性溃疡组男109例,女191例,年龄21~90岁,平均(53.14±13.05)岁,吸烟者81例。选择此期间就诊的年龄、性别、居住环境与其相匹配的健康体检人群200人。所有患者均行14C呼气试验行H.pylori感染检测,计算3组H.pylori感染率及感染滴度的高低。详细询问检查糖尿病症状与并发症、记录糖尿病病程。
1.2 材料 规格为0.75 uCi/粒的14C尿素胶囊、CO2吸收剂(海德威公司提供)、甲醇、吸量管、稀释闪烁液、液闪仪、吸气管;人幽门螺杆菌抗体IgG(HP-IgG)ELISA检测试剂盒购自上海信然生物技术有限公司。
1.3 方法
1.3.114C尿素呼气试验:嘱患者在清晨空腹或进食2 h接受测试,用约20 ml凉开水口服1粒尿素14C胶囊,静坐25 min后,用一次性吹气管向二氧化碳吸收剂中吹气(吹气时间约需1~3 min,若超过5 min褪色不全,亦停止吹气,此时CO2吸收已饱和,但因唾液等进入干扰了非水滴定系统而影响变色,并不影响测试结果),将吹完气的样品进行标记标号,收集CO22 mmol。然后用甲醇冲洗洁净的吸量管加入稀释闪烁液4~5 ml,密封。于闪烁液上作放射性测试2 min。测试结果14C-UBT≥100 dpm/mmol CO2可判定H.pylori感染阳性。
1.3.2 酶联免疫吸附试验(ELISA)检测血清H.pylori-IgG抗体:取患者血清置于非抗凝试管中,血标本4℃静置4 h后,低温离心,取上层血清分装-80℃保存待测。根据IgG抗体的ELISA试剂盒说明检测IgG抗体含量。
操作步骤:(1)加样:分别设空白孔、标准孔、待测样品孔。除空白孔外,余孔分别加标准溶液或待测样品50 μl,注意不要有气泡,轻轻混匀;(2)温育:用封板膜封板后置37℃ 孵育30 min;(3)洗涤:小心揭掉封板膜,弃去液体,甩干,每孔加满洗涤液,静置30 s后弃去,重复5次,拍干;(4)加酶:每孔加入酶标试剂50 μl,空白孔除外;(5)温育:用封板膜封板后置37℃孵育30 min;(6)洗涤:小心揭掉封板膜,弃去液体,甩干,每孔加满洗涤液,静置30 s后弃去,重复5次,拍干;(7)显色:每孔先加入显色剂A 50 μl,在加入显色剂B 50 μl,轻轻混匀,37℃避光显色15 min;(8)用酶联仪在450 nm波长依序测量各孔的OD值。(9)根据说明书上的公式计算IgG抗体的含量,然后进行统计学分析。
1.4 统计学分析 所有数据利用SPSS 17.0统计软件包进行处理。各组数据均以均数±标准差()表示,采用方差分析比较组间差异,P<0.05为差异有统计学意义。
2 结果
2.1 H.pylori感染率与糖尿病患者、消化性溃疡患者年龄分布的关系分析 糖尿病组、消化性溃疡组和正常人组在60岁以下,H.pylori感染率有逐年上升趋势。糖尿病组和消化性溃疡组较正常组的H.pylori感染率高,差异有统计学意义(P<0.05),消化性溃疡组较糖尿病组的H.pylori感染率高,差异有统计学意义(P <0.05,见表 1)。
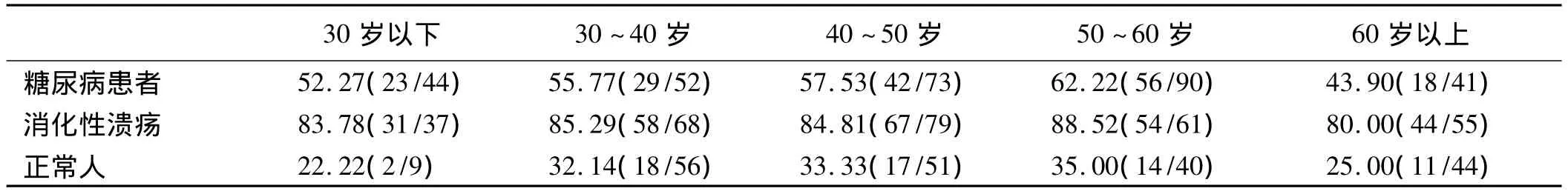
表1 不同年龄组H.pylori感染率比较(%)Tab 1 Comparison of H.pylori infection rate in different age groups(%)
2.2 H.pylori感染率与糖尿病患者病程分布的关系糖尿病组H.pylori感染率有随着糖尿病病程的进展呈现上升趋势(见图1)。
2.3 H.pylori感染滴度高低与糖尿病患者、消化性溃疡患者的关系 合并H.pylori感染的糖尿病患者168例,合并H.pylori感染的消化性溃疡患者254例,合并H.pylori感染的正常人62例。合并H.pylori感染的糖尿病患者和消化性溃疡患者与合并H.pylori感染正常人比较,H.pylori感染滴度差异有统计学意义(P<0.05)。H.pylori感染滴度在 1000 以上时,合并H.pylori感染的糖尿病患者与合并H.pylori感染的消化性溃疡患者比较,H.pylori感染滴度差异有统计学意义(P <0.05,见表2)。
2.4 H.pylori感染率与糖尿病患者并发症的关系合并H.pylori感染的糖尿病患者168例,其中有并发症者103例,135例次;无H.pylori感染的糖尿病患者132例,其中有并发症者30例,38例次。合并H.pylori感染的糖尿病患者较无H.pylori感染的糖尿病患者的并发 症明显增多,差异有统计学意义(P<0.05,见表3)。
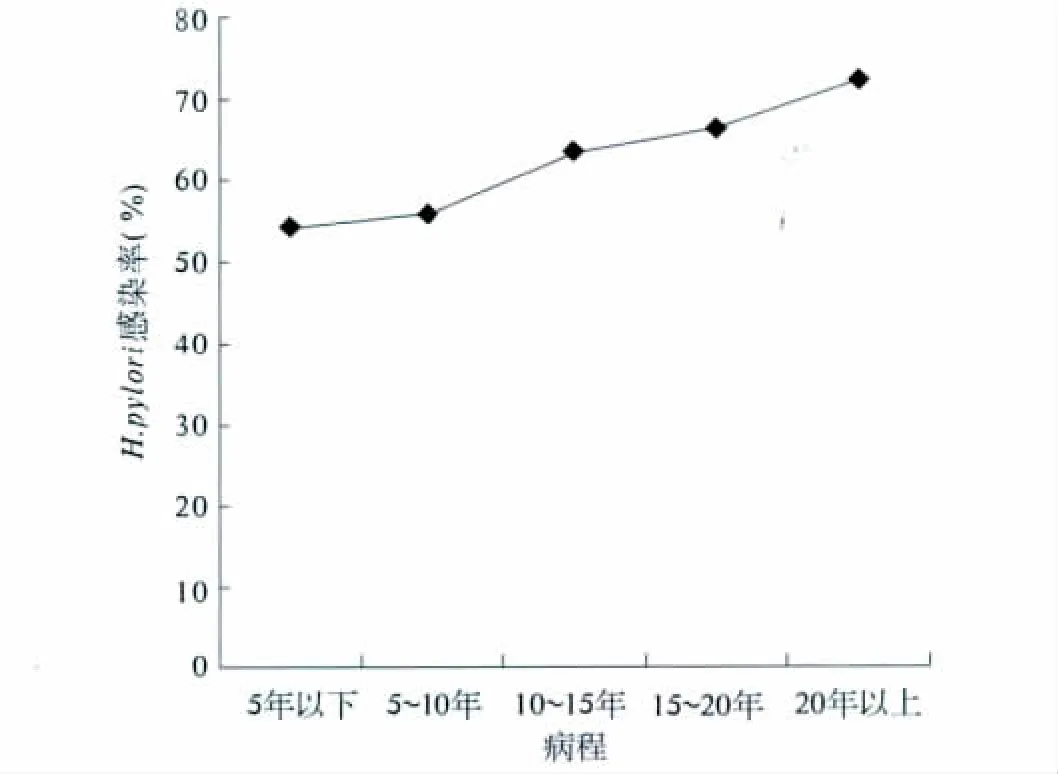
图1 H.pylori感染率与糖尿病患者病程分布的关系Fig 1 Relationship of H.pylori infection in diabetics duration distribution
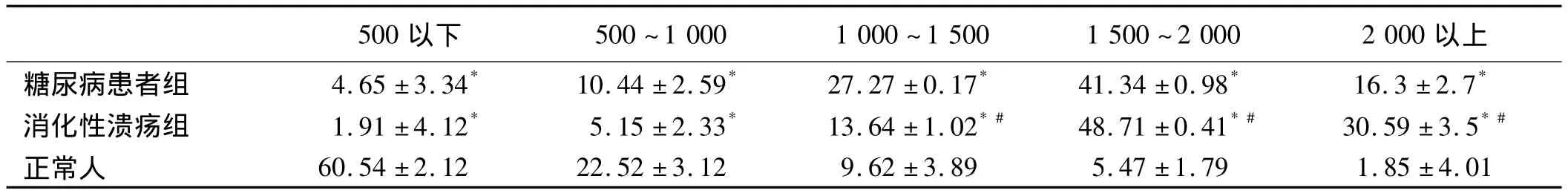
表2 H.pylori感染滴度高低与糖尿病患者、消化性溃疡患者的关系Tab 2 Relationship of H.pylori infection titer in the diabetics and peptic ulcer patients
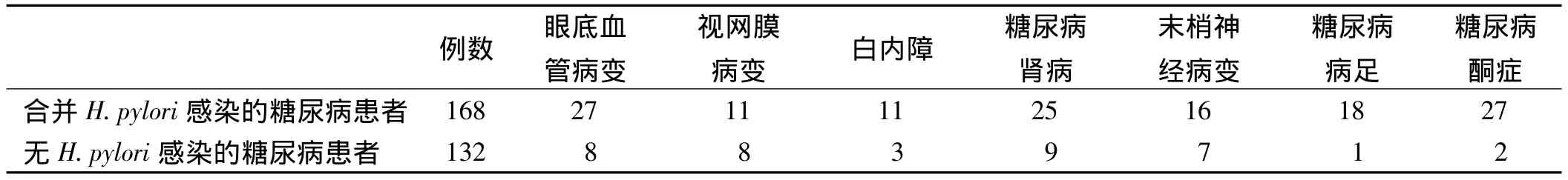
表3 H.pylori感染率与糖尿病患者并发症的关系Tab 3 Relationship between H.pylori infection and diabetic complications
3 讨论
研究表明,幽门螺杆菌致病的主要因素是其在黏稠环境下具有强动力性,并能通过黏附素与上皮细胞连接在一起,避免随食物一起被胃排空。通过分泌过氧化物歧化酶(SOD)和过氧化氢酶,以保护其不受中性粒细胞的杀伤作用。幽门螺杆菌富含尿素酶,通过尿素酶水解尿素产生氨,在菌体周围形成“氨云”保护层,以抵抗胃酸的杀灭作用。幽门螺杆菌可产生酯酶蛋白酶尿素酶等,对人体内的胃黏膜屏障胃黏膜上皮等造成破坏,同时释放大量的炎性细胞因子,加重胃黏膜损坏,陷入恶性循环[1]。
近年研究显示,糖尿病在各个年龄段的发病率已越来越高,它已成为威胁人类健康的第三大杀手,对社会发展有重大影响。糖尿病胃动力障碍为糖尿病胃并发症,表现为胃平滑肌收缩力降低,胃排空延迟,食物潴留。1958年Kassander将其命名为糖尿病性胃轻瘫(DGP)。以往认为本病少见,未引起重视。近年来,随着各种诊断检查技术的提高,糖尿病患者并发糖尿病性胃轻瘫、腹泻及便秘等消化道疾病更多的重视。H.pylori与胃肠外疾病之间的关系日益得到关注[2],而关于幽门螺杆菌与糖化血红蛋白、糖尿病的研究也逐渐增多,研究表明H.pylori感染与糖尿病性视网膜、神经系统及肾脏病变的关系密切[3],近来,有研究表明 H.pylori感染与IR密切相关,H.pylori感染可能是DM的重要危险因素[4]。通过积极开展H.pylori根除治疗以辅助达到降低DM并发症发生率,具有良好的发展前景。
消化性溃疡的形成与胃酸及胃蛋白酶的分泌增加、黏膜防御力量削弱、幽门螺杆菌感染、精神神经及内分泌因素等等因素有关,其中,H.pylori感染就是溃疡形成的重要原因之一。胃溃疡作为消化性溃疡中的常见类型,其癌变率在1%左右。幽门螺杆菌感染、非甾体抗炎药、胃酸分泌异常是引起溃疡的常见病因。其中,H.pylori感染就是溃疡尤为重要[5],WHO 癌症中心于1994年将H.pylori列为第一类致癌因子。幽门螺杆菌感染所具有的传染性、致癌性、普遍性和隐蔽性,对人类健康构成严重的威胁。因此早期诊断幽门螺杆菌感染十分重要和必要。
本文研究显示,糖尿病患者的H.pylori感染风险较正常人增高,并随病程的进展有上升趋势,H.pylori感染与糖尿病性视网膜、神经系统及肾脏病变等各种并发症关系密切。
[1]Wen Y,Liao XH,Xu FY.Risk factors for recurrence of peptic ulcer(90 cases of clinical analysis)[J].Aerospace Medicine,2010,21(3):345-346.文毅,廖晓辉,许芳怡.消化性溃疡复发的危险因素(附90例临床分析)[J].航空航天医药,2010,21(3):345-346.
[2]Malfertheiner P,Megraud FO,Morain C,et al.Currenl conceptsinthe management of Helicobacter pylori infection-the Maastricht 2-2000 Consensus Report[J].Aliment Pharmacol Ther,2002,16(2):167-180.
[3]Agrawal RP,Sharma R,Garg D,et al.Role of Helicobacter pylori in causation of diabetic gastropathies and non-gastro-intestinal complications in type 2 diabetes[J].J Indian Med Assoc,2010,108(3):140-143.
[4]Polyzos SA,Kountouras J,Zavos C,et al.The association between Helicobacter pylori infection and insulin resistance:a systematic review[J].Helicobacter ,2011,16(2):79-88.
[5]Zhang YL.Diagram of digestive disease[M].Beijing:Military Medical Science Press,2003:28-34.张亚历.图解消化病学[M].北京:军事医学科学出版社,2003:28-34.

