抗核抗体检测在乙肝患者中的应用价值
郑红霞 郭飞飞
抗核抗体检测在乙肝患者中的应用价值
郑红霞 郭飞飞
目的 分析乙肝患者血清中抗核抗体(ANA)的阳性率, 探讨其临床应用价值。 方法 采用间接免疫荧光法(IIF)对90例乙肝患者和90例健康体检者血清中的ANA进行检测, 并测定其ALT、AST。结果 90例乙肝患者中ANA的阳性率为18.9%, 荧光模型以核颗粒型为主;ANA阳性组的ALT、AST高于ANA阴性组, 差异有统计学意义。结论 HBV可诱导机体产生低滴度的抗核抗体, 自身抗体的产生与肝脏的损伤程度存在一定的相关性。
抗核抗体;乙型病毒性肝炎
乙肝病毒(HBV)是导致乙型病毒性肝炎的病原体。近些年的研究表明乙肝患者的肝细胞损伤并不是由HBV直接作用引起的, 而是通过诱导机体产生针对HBV的免疫应答引起肝细胞免疫损伤, 表现为CD8+CTL对受感染肝细胞的细胞毒效应[1]。在乙型肝炎的发生和发展过程中可能涉及针对自身抗原的免疫应答。抗核抗体(antinuclear antibody, ANA)是一组将自身真核细胞的各种成分例如核糖核蛋白、DNA、可提取的核抗原(ENA)和RNA等作为靶抗原的自身抗体的总称, 能与所有动物的细胞核发生反应[2,3]。随着研究的不断深入, 科学家们开始在乙肝患者的血液中发现多种非特异性自身抗体[4]。为进一步了解自身免疫性抗体在乙肝发生和发展中的临床意义, 本研究采用间接免疫荧光(IIF)和免疫印迹法(western blot)检测90例乙肝患者和90例正常人血清中的ANA, 探索自身抗体在乙肝发生和发展中的作用。
1 资料与方法
1.1 一般资料 本研究选取2012年6月~2013年5月在本院感染科和消化科住院的乙肝患者90例作为实验组, 其中男性48例, 年龄30~65岁;女性42例, 年龄32~63岁。所有乙肝病例的诊断均符合2000年中华医学会制定的诊断标准。对照组为来本院体检健康体检者, 其中男性45例, 年龄29~62岁;女性45例, 年龄30~58岁。所有对照均排除其他自身免疫性疾病。
1.2 实验方法
1.2.1 ANA检测 以Hep-2细胞和猴肝组织的冰冻切片作为抗原。所有待检血清自1:100起稀释, 与生物薄片作用,荧光显微镜下观察结果。组织或细胞内出现特征性的绿色荧光、血清稀释度≥1:100为阳性。试剂为欧蒙公司生产, 实验严格按照说明书进行。
1.2.2 ALT、AST检测 在日立7600生化分析仪检测。
1.3 统计学方法 采用SPSS16.0进行数据分析, 计量资料采用t检验;计数资料采用卡方检验, 以P<0.05为差异有统计学意义。
2 结果
2.1 血清ANA检测 实验组90例, 阳性17例, 阴性73例, ANA阳性率为18.9%, 对照组90例, 阳性3例, 阴性87例, ANA阳性率为3.3%。经卡方检验, 差异有统计学意义, 即实验组ANA的阳性率要高于对照组。
2.2 血清ALT、AST水平检测 ANA阳性组血清中AST和ALT的水平分别为(120.6±59.1) U/L、(187.2±65.1)U/L;ANA阴性组血清中AST、ALT的水平分别为(73.4±50.3)U/L、(105.1±55.3)U/L。经两样本t检验, P<0.05, 差异有统计学意义, 即ANA阳性组的AST、ALT水平高于ANA阴性组。
2.3 ANA阳性患者荧光模型 ANA阳性患者荧光模型情况见表1, 结果显示, 实验组的荧光核型以核颗粒型为主, 其他核型较少。ANA阳性组仅两例标本ANA血清稀释度为1:320,其余均为1:100;对照组阳性血清稀释度均为1:100。
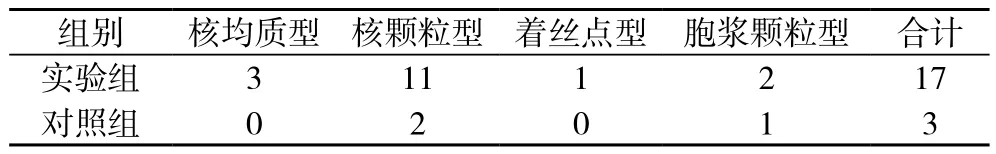
表1 ANA阳性荧光模型分布情况
3 讨论
本文通过对90例HBV感染者和正常体检者血清中ANA的检测, 发现HBV感染者的ANA阳性率为18.9%, 对照组仅为3.3%, 差异有统计学意义, 并且多以低滴度(1:100)为主, 核型主要是核颗粒型。生化指标显示, ANA阳性组的ALT、AST水平均高于ANA阴性组, 说明自身抗体阳性的患者肝功能更容易受到损害。越来越多研究表明[5], 乙肝病毒可通过多种途径损害免疫系统, 诱发自身免疫反应, 导致肝脏损伤。而患者体内出现自身抗体则可能是疾病发展过程中的一种特征性表现, 对疾病的诊断和转归有预示意义。
[1] Rehermann B, Ferrari C, Pasquinelli C, et al.The hepatitis B virus persists for decades after patients' recovery from acute viral hepatitis despite active maintenance of a cytotoxic T-lymphocyte response.Nature medicine, 1996, 2(10):1104-1108.
[2] Cassani F, Cataleta M, Valentini P, et al.Serum autoantibodies in chronic hepatitis C: comparison with autoimmune hepatitis and impact on the disease profile.Hepatology, 1997, 26(3):561-566.
[3] 吴赤红, 徐小元, 田庚善, 等.慢性丙型肝炎患者血清自身抗体检测的研究.中华医学杂志, 2006, 86(6):390-393.
[4] 刘燕婕, 袁戎, 胡丽华, 等.乙型肝炎的自身抗体检测分析及临床意义.临床血液学杂志, 2009, 22(6):289-292.
[5] 张海萍, 闫惠平, 冯霞, 等.乙肝病毒感染者血清抗核抗体特征及其临床相关性.首都医科大学学报, 2007, 28(2):154-157.
532 nm激光全视网膜激光光凝治疗糖尿病性视网膜病变疗效分析
吴迪 梁越
【摘要】 目的 532 nm黄绿激光全视网膜激光光凝治疗糖尿病性视网膜病变的疗效评价。 方法 对95 例(138 眼)糖尿病性视网膜病变(DR)患者行VISUCAS 532 nm黄绿激光全视网膜激光光凝治疗。术后密切随访, 末次光凝结束时开始计时, 术后3个月行荧光素眼底血管造影检查。与激光治疗前造影结果相比较, 主要观察患者的视力、眼底无灌注区、新生毛细血管、玻璃体积血以及有无纤维增殖膜形成等情况, 对于原有毛细血管无灌注区或新生毛细血管仍未消退的患者要追加光凝治疗。随访6个月~1年。 结果 末次治疗6个月后65只眼(47.1%)视力提高2 行以上, 58只眼(42.0%)视力无明显变化, 其余15只眼(10.9%)视力下降超过2 行。129只眼(93.5%)可见视网膜新生毛细血管消退, 9只眼(6.5%)出现玻璃体积血。对于少量玻璃体积血的患者, 通过采取玻璃体腔内注射曲安奈德、补充视网膜激光光凝治疗后, 患者玻璃体积血明显吸收, 对于玻璃体积血量大的患者, 采取玻璃体切割术, 术后患者视力均未受影响。 结论 532 nm黄绿激光全视网膜激光光凝治疗糖尿病性视网膜病变安全有效。
【关键词】 532 nm黄绿激光; 糖尿病性视网膜病变; 全视网膜激光光凝
作为糖尿病的最主要并发症之一, 糖尿病性视网膜病变(DR)是临床上最常见的视网膜血管病变, DR可导致反复的视网膜及玻璃体出血、难治性新生血管性青光眼、视网膜脱离等严重的并发症, 可导致视力不同程度的下降甚至丧失,是非常严重的致盲性眼病。选择恰当的时机合理进行全视网膜激光光凝术( PRP)可有效防止糖尿病性视网膜病变所导致的严重并发症, 是目前临床上治疗DR最有效的方法。现将吉林省人民医院眼科眼科自2011 年1 月~2012年12 月首次进行532 nm激光光凝治疗的95 例(138 眼)DR患者的治疗情况进行回顾性分析, 报告如下。
1 资料与方法
1.1 一般资料 DR患者共95例(138 眼), 其中男39例(52眼), 女56例(86 眼), 年龄35 ~75岁, 平均(55.2 ± 2.2)岁。患者视力:2只眼视力低于0.1, 42 只眼视力0.1~0.3, 其余95 只眼视力在0.4 及以上, 其中9只眼为白内障术后人工晶体眼, 所有患者均为2 型糖尿病, 糖尿病病史5~34 年, 平均11.9 年。所有患者术前常规检查裂隙灯、眼底镜、眼压、眼底荧光素血管造影(FFA)、血压、心电图等。
1.2 方法
1.2.1 器械设备 德国蔡司VISULAS 532S眼底激光治疗仪。
1.2.2 术前复方托品卡胺散瞳(美多丽P)、奥布卡因(倍诺喜)表麻。
1.2.3 光凝方法 黄斑区血管弓外全视网膜黄绿激光光凝。具体参数:功率180~300 mW, 光斑直径200~500 μm, 曝光时间0.2 s, III级激光反应斑。对具有临床意义的黄斑水肿, 进行格栅光凝治疗, 具体参数为:功率100 mW, 光斑直径为50~100 μm, 曝光时间0.1~0.2 s, I级激光反应斑。以上治疗每周进行1 次, 共计1500 ~2000 个点, 分3~4 次完成单眼的激光光凝治疗。治疗后给予普拉洛芬眼药水点眼, 4次/d, 共计3 d。末次激光光凝治疗后半个月、1个月、2个月进行随访, 3 个月详查视力、眼底镜检查及FFA, 必要时进行补充激光光凝治疗, 随访6个月~1年。
1.3 疗效标准
1.3.1 视力 以末次激光治疗后6个月时的视力为评价指标, 视力检测统一采用国际标准对数视力表, 治疗后视力增加2 行及以上为“视力提高”, 视力下降2 行及以上为“视力下降”, 否则为“视力不变”。
1.3.2 眼底检查 ①治疗有效:视网膜散在清晰的激光斑,原有的视网膜出血、渗出及水肿减少或消失。无新发的视网膜出血、渗出, 未出现玻璃体积血。 ②治疗无效:原有的视网膜出血、渗出及水肿加重, 玻璃体积血形成, 新生毛细血管网增加, 纤维增殖膜形成。
1.3.3 末次治疗 3个月后复查FFA①治疗有效:与治疗前FFA相比较, 原有视网膜的出血、无灌注区、新生毛细血管网减少或消失, 且无新发病变;②治疗无效:原有视网膜的出血、无灌注区、新生毛细血管网增加, 甚至出现玻璃体积血, 纤维增殖膜形成, 出现黄斑水肿或水肿加重, 视网膜脱离。
2 结果
2.1 治疗后6个月视力变化 65只眼(47.1%)视力提高, 58只眼(42.0%)视力未见明显变化, 其余15 只眼(10.9%)视力下降。
2.2 视网膜变化 129只眼(93.5%)可见视网膜新生毛细血管消退, 9只眼(6.5%)出现玻璃体积血者经玻璃体腔内注射曲安奈德及补充视网膜激光光凝治疗后玻璃体积血明显吸收, 或行玻璃体切割术切除玻璃体内积血, 患者视力未受到影响。
3 讨论
血糖增高可引起多种生化、生理改变, DR的形成是就是由于血糖代谢异常使视网膜毛细血管内皮细胞受损, 周细胞减少、基底膜增厚, 毛细血管腔减小, 毛细血管内屏障失代偿, 毛细血管闭塞, 导致组织缺血、缺氧, 刺激视网膜释放新生血管生长因子, 从而产生视网膜新生毛细血管。新生毛细血管非常脆弱, 易引起渗漏及出血, 从而导致出现多种严重并发症。通过激光光凝治疗, 视网膜缺血缺氧区域被破坏, 遏制了新生血管刺激因子的生成, 使视网膜的营养供给状况得以改善[1], 并且可加强脉络膜血液向视网膜的流通,还可能增强外层血管视网膜屏障功能, 利于液体由视网膜流向脉络膜[2]。从而遏制了新生毛细血管刺激因子的生成, 防止新生毛细血管的生长, 促进已形成的新生毛细血管的消退。因此, 适时恰当的PRP治疗, 是抑制视网膜新生血管、防止玻璃体出血的重要手段[3]。影响DR 激光光凝治疗疗效的因素很多, 关键是根据DR严重程度选择适当的PRP, 即合理的激光参数(输出功率、激光波长、曝光时间、光斑大小)、激光范围及激光密度。532 nm波长的黄绿光, 穿透力强而散射力少, 易被视网膜色素上皮及血红蛋白吸收, 同时患者疼痛感发生率小, 非常适用于大面积的视网膜光凝。全视网膜光凝至少需1500~2000 点, 分3~4次完成, 每周1次, 激光反应光斑III级, 格栅光凝I级(浅灰白斑)为宜, 为有效光斑。对于视网膜新生毛细血管网, 切勿直接光凝, 应在其周围进行密集光凝, 视盘周围1个PD范围内勿行光凝。全视网膜光凝术后定期随访也是保证其疗效的重要环节。光凝结束3个月后复查FFA, 如发现有毛细血管无灌注区、新生毛细血管未消退或有新形成的毛细血管, 都需及时补充PRP治疗。综上所述, 532 nm视网膜激光光凝治疗是DR安全有效的治疗手段。对于糖尿病患者, 尤其是病史5~10年以上者,应定期进行眼底检查, 早期发现DR, 把握最佳治疗时机, 选择合理的视网膜激光光凝方法, 术后严密随访, 3个月有复查FFA, 必要时补充激光光凝治疗, 可有效阻止DR的进展速度, 极大提高患者的生存质量及视觉质量。
参考文献
[1] 刘钊臣, 李锐, 岳章显.激光光凝治疗糖尿病视网膜病变疗效观察.临床眼科杂志, 2010, 18(3):244-245.
[2] 王康孙.眼科激光新技术.北京:人民军医出版社, 2000, 15.
[3] 韩丽荣, 赵东生.光凝疗法预防糖尿病性视网膜病变失明.国外医学.眼科学分册, 1991, 5:290.
450000 河南省郑州市郑州大学附属郑州市中心医院
作者单位:130021 吉林省人民医院眼科

