甲状腺激素对兔面神经再生的实验研究
张 恒,鄢斌成,骆文龙(.四川省自贡市第一人民医院耳鼻咽喉头颈外科 643000;.重庆医科大学附属第二医院耳鼻咽喉头颈外科 40000)
面神经是以运动为主的混合性周围神经,不但具有特殊的组织结构,而且在解剖上具有特殊的三维空间结构及较长的骨管,常有变异畸形且神经纤维脆弱,易断裂等特点。面神经损伤后的修复是很多学者研究的重点,本实验采用面神经横断损伤动物模型,损伤局部硅胶管套接形成再生室、再生室内给药的方法,建立T3治疗组、手术对照组和正常对照组。术后4、6周两个时间点电镜观察再生面神经有髓轴突比率(有髓轴突数/总轴突数)和髓鞘厚度(轴突直径/纤维直径),观察甲状腺激素在面神经再生中的作用,以期为临床面神经损伤的治疗提供新的手段。
1 材料与方法
1.1 材料
1.1.1 实验动物 新西兰家兔,月龄6~8个月,体质量2.5~3.0kg,雌雄不拘。
1.1.2 实验器材 1200EX透射电镜,日本电子公司;Olympus手术显微镜;Olympus光学显微镜BX26;德国MICRO HM325切片机。
1.2 方法
1.2.1 实验动物分组及制模 随机选取动物20只,右侧面神经为甲状腺素组,左侧面神经为手术对照组。用3%戊巴比妥钠(30~50mg/kg)腹腔麻醉,10min后将麻醉显效后的新西兰家兔固定于专用手术兔台上,在兔右侧颊部至右耳后1.5 cm范围进行备皮,2%聚维酮碘常规消毒铺巾,取右耳屏前至下颌角下缘作“S”形切口,切开皮肤、皮下组织,在腮腺筋膜表面翻转剥离皮瓣,暴露粗大之面神经上颊支,用止血钳钝性分离出上颊支长约2~3cm,横断并切去5mm长,把神经两断端放入长10mm,内径2mm、外径3mm的无菌硅胶管中,然后用9-0丝线沿120°间隙缝合并固定硅胶管于神经外膜上,两神经断端对齐,保留8mm长的间距。左侧面神经操作同右侧。甲状腺素组的硅胶管中注入无菌的中性甲状腺素溶液(16~18 μL),手术对照组注入等量无菌生理盐水。4-0丝线逐层缝合切口、复苏动物、注意保温。随机选取5只动物为正常对照组,不作任何处理。
1.2.2 取材 在兔右侧颊部至右耳后1.5cm范围进行备皮,2%聚维酮碘常规消毒铺巾,取右耳屏前至下颌角下缘作“S”形切口,切开皮肤、皮下组织,在腮腺筋膜表面翻转剥离皮瓣,显露原手术部位,暴露面神经上颊支,以硅胶管为标志,在距硅胶管的远、近端1cm处离断面神经,小心剥离硅胶管,注意避免牵拉损伤面神经,将离断的面神经迅速放入准备好的3%戊二醛中。左侧面神经操作同右侧。每个再生神经标本取中间部分,经3%戊二醛和2%四氧化锇双固定,梯度乙醇脱水,环氧树脂包埋,每个标本取10张超薄切片,醋酸双氧铀和柠檬酸铅染色,装在铜载网上用Zeiss EM 10C电子显微镜检测。随机选取20个电镜视野,计算神经的有髓神经纤维比率和髓鞘厚度。
1.3 统计学处理 有髓轴突比率(有髓轴突数/总轴突数)用q比率表示,髓鞘厚度(有髓轴突直径/有髓纤维直径)用g比率表示。组间比较采用t检验,以P<0.05为差异有统计学意义。
2 结 果
实验后4周,T3治疗组的有髓轴突比率为35.96%±2.64%,而手术对照组为16.87%±1.11%,差异有统计学意义(P<0.01)。此外,手术对照组的髓鞘厚度比率0.80%±0.02%远远大于T3治疗组0.61%±0.02%,差异有统计学意义(P<0.01),见图1及表1。
表1 各组有髓轴突比率及髓鞘厚度表达(%,±s)

表1 各组有髓轴突比率及髓鞘厚度表达(%,±s)
注:a随机从20个电镜视野中抽取;与T3治疗组相应时间比较,bP<0.05。
组别 时间 有髓轴突比率a 髓鞘厚度a手术对照组 术后4周 16.87±1.11b 0.80±0.02b术后6周 23.42±1.31b 0.74±0.02b T3治疗组 术后4周 35.96±2.64 0.61±0.02术后6周 43.90±1.58 0.59±0.01正常对照组90.68±1.16 0.60±0.01
实验后6周,T3治疗组有髓轴突比率为43.90%±1.58%,g比率为0.59%±0.01%;手术对照组有髓轴突比率为23.42%±1.31%,g比率为0.74%±0.02%;T3治疗组的有髓轴突比率和髓鞘厚度均大于手术对照组,差异有统计学意义(P<0.01),见图2及表1。
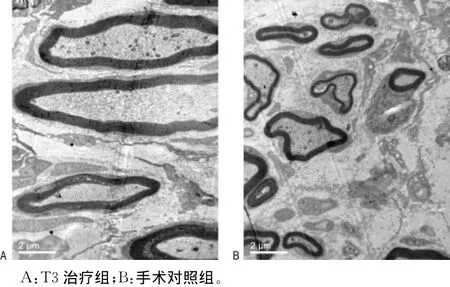
图1 术后4周再生神经纤维(×8 000)
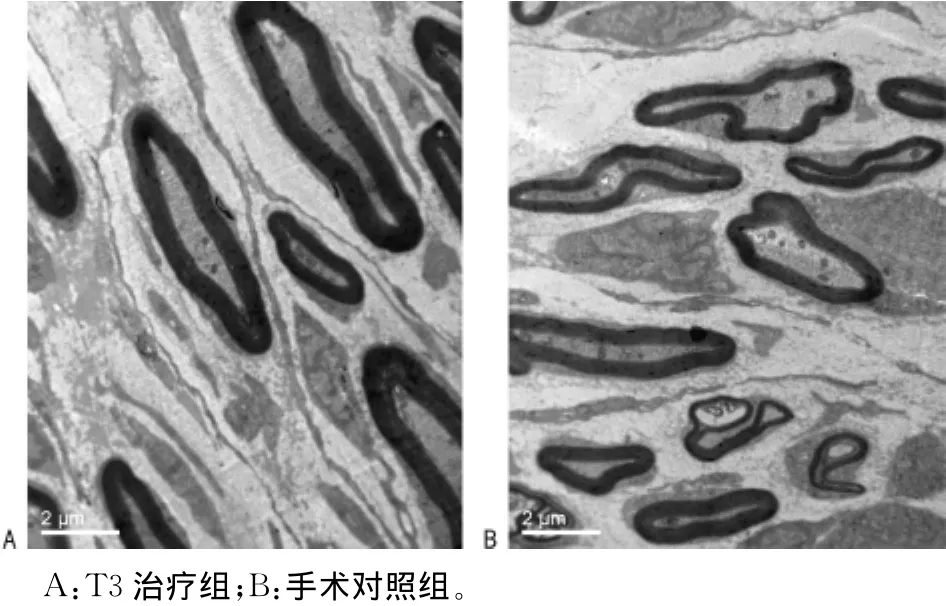
图2 术后6周再生神经纤维(×8 000)
3 讨 论
周围神经损伤后的修复再生是一个复杂的过程,有较多影响因素,其中神经吻合处的微环境是影响周围神经再生的重要因素[1]。近年来,面神经的损伤修复有了长足进展[2]。有研究发现,甲状腺激素促进周围神经再生的作用比单独使用任何一种生长因子、黏附分子的作用都大,认为是T3提高了雪旺细胞神经因子的表达,拯救了大量轴索化的感觉神经元,也让这些细胞产生了新的轴突,从而促进神经元的再生[3-4]。面神经作为以运动功能为主的混合神经,支配面部表情的解剖单元由位居脑桥面神经核的神经细胞体及其轴突组成,细胞体供给轴突营养,与神经元外部进行物质交换,因此保持损伤神经元胞体的存活和促进近端轴突的延伸是面神经成功再生的最重要因素。Barrs[5]实验认为面神经受损后应及早行修复手术。
曾有报道,在周围神经系统中,甲状腺素缺乏最重要的影响是减少新生兔有髓神经纤维的数量,并且延缓坐骨神经轴突的增大。此外,Reier等[6]研究显示外源性甲状腺素促进甲状腺功能亢进兔子坐骨神经损伤后的功能恢复,他们推论认为神经功能的恢复间接通过再生轴突的成熟,而后者与髓鞘增加比例相关。本实验研究结果表明,实验后4周,T3治疗组神经较手术对照组更为成熟,此外,从手术对照组的电镜下可以清楚看到复杂的无髓鞘轴突取代了雪旺细胞,高倍镜下显示手术对照组有髓鞘轴突的髓鞘更薄。实验后6周,随机薄片电镜结果显示,T3治疗组和手术对照组的有髓轴突比率及髓鞘厚度较4周时均增加。因此,作者认为面神经横断伤后在硅胶再生室中注入外源性甲状腺激素溶液能够促进面神经的再生,其主要的作用机制是增加再生神经有髓神经纤维数量和髓鞘的厚度。
Lundborg等认为对周围神经损伤的修复应着重于神经生长的微环境研究。20世纪80年代以来,人们从细胞和分子水平的研究认识到周围神经再生微环境与功能的恢复程度有重要关系,再生微环境对轴索再生的促进作用得到肯定结论。也有研究认为甲状腺素在轴突和雪旺细胞建立关联的时期具有关键作用。刘晓东等[7]在离断大鼠坐骨神经后,使用硅胶导管来桥接神经断端,分别应用T3与无菌生理盐水的硅胶管桥接进行对照实验,结果发现,局部应用甲状腺素能促进周围神经再生。乔瑞红等[8]研究发现复合甲状腺激素的去细胞基膜管修复神经缺损,效果优于单纯去细胞基膜管移植。王敏等[9]利用甲状腺激素人工神经外消旋聚乳酸-三碘甲状腺原氨酸(PDLLA-T3)桥接大鼠坐骨神经缺损,发现PDLLA-T3能够成功桥接大鼠坐骨神经缺损,再生神经纤维数量和质量较好,周围神经与神经元胞体之间的联系和轴浆运输得到有效的恢复。在本实验研究中发现,外源性甲状腺素不仅能够增加再生神经的有髓神经纤维数量,而且能够增加再生神经的髓鞘厚度,从而促进神经再生。
[1]Ngeow WC.Sccr less:a review of methods of scar reduction at sites of peripheral nerve repair[J].Oral Surg Oral Med Oral Pathol Ord Radiol Endod,2010,109(3):357-366.
[2]刘洪飞,赵宝荣.面神经缺损桥接移植的修复进展[J].中腔医学研究,2007,23(4):462-464.
[3]Barakat-Walter I.Role of thyroid hormones and their receptors in peripheral nerve regeneration[J].J Neurobiol,1999,40(4):541-559.
[4]Barakat-Walter I,Riederer BM.Triiodothyronine and nerve growth factor are required to induce cytoplasmic dynein expression in rat dorsal root ganglion cultures[J].Brain Res Dev Brain Res,1996,96(1-2):109-119.
[5]Barrs DM.Facial nerve trauma:optimal timing for repair[J].Laryngoscope,1991,101(8):835-848.
[6]Reier PJ,Hughes AF.An effect of neonatal radiothyroidectomy upon nonmyelinated axons and associated Schwann cells during maturation of the mouse sciatic nerve[J].Brain Res,1972,41(2):263-282.
[7]刘晓东,贺长清.局部应用甲状腺素促进周围神经再生的实验研究[J].中华显微外科杂志,2001,24(3):207-208.
[8]乔瑞红,刘强,韩树峰,等.去抗原异体神经复合甲状腺激素修复周围神经缺损[J].中华创伤杂志,2006,22(2):140-143.
[9]王敏,杨志焕,潘君,等.逆行示踪法观察甲状腺激素人工神经桥接大鼠坐骨神经缺损的实验研究[J].中国康复医学杂志,2004,19(10):748-750.

