个体化营养健康教育模式对先天性心脏病手术患儿预后的影响
王庆丰 赵丽华 李增宁 郭 芳 王海燕 刘璞娟
学龄前先天性心脏病(先心病)手术患儿营养不良发生率高,研究显示,术前低体重营养不良发生率为47.11%,生长迟缓营养不良发生率为35.95%[1]。由于患儿年龄小,营养的摄入靠患儿家长,患儿的营养状况与家长的营养知识呈正相关,改善患儿的营养状况,对患儿家长进行个体化营养健康教育十分重要。目前学龄前先心病患儿家长的健康教育模式涉及营养知识少且缺乏个体化,本研究旨在探讨术后学龄前先心病患儿家长个体化营养健康教育模式,使患儿术后早期摄入均衡肠内营养,提高临床治疗效果,改善患儿预后。
1 资料与方法
1.1 临床资料 选择2011年10月~2012年10月我院心脏外科3~6岁非复杂先心病手术患儿60例,患儿连同家长(每位患儿一位家长)随机分为试验组30例和对照组30例,两组患儿在年龄、性别、身高、体重、白蛋白、前白蛋白方面差异无统计学意义(P>0.05),具有可比性。两组患儿家长的年龄、性别、学历及生活环境方面差异无统计学意义(P>0.05),具有可比性。病例入选标准:初次住院3~6岁需进行手术的非复杂先心病患儿,无影响营养代谢的疾病;入院前1个月未接受过输血、白蛋白或特殊营养支持;患儿家属知情同意;等待手术时间小于或等于3 d。
1.2 方法 对照组患儿家长应用传统的健康教育模式,试验组患儿家长应用个体化营养健康教育模式。两组患儿家长的健康教育均由责任护士完成,为保证质量与效果,责任护士在实施健康教育前,均接受培训。试验组健康教育具体方法如下:
1.2.1 营养评估 试验组在患儿术前1 d采用平均值法和z评分法对患儿进行营养评价[2],Z值=(测量数据-参考中位数)/参考标准差。年龄别体重z分,以<-2界定低体重,示近期营养不良;年龄别身高z分,以<-2界定生长迟缓,反映较长期的营养状况;身高别体重z分,反映体格均称状况,以<-2界定为消瘦,>2界定为超重和肥胖。身高和体重标准值均采用2006年4月WHO新标准作为参考标准值[3]。
1.2.2 制订个体化营养健康教育方案 根据患儿疾病情况、营养评估结果、患儿进食状况及患儿家长的文化程度和生活环境,制订出患儿术后家长的个体化营养健康教育方案并随患儿疾病变化情况调整。
1.2.3 实施个体化健康教育方案 给患儿家长讲解健康教育方案中涉及的食物种类及相关的营养知识,各种营养成分的含量,使患儿家长了解含蛋白质、脂肪、碳水化合物丰富的常见食物种类及如何烹饪更利于消化吸收,确保家长根据患儿的饮食方案,为患儿提供不同时段的营养均衡食物。责任护士在对每餐质量进行检查把关的同时,根据患儿的胃肠功能及疾病恢复情况及时调整饮食方案,确保患儿得到个体化营养供给和健康教育方案的落实。
1.3 观察指标 于术后第8天,分别测量两组患儿的身高、体重,采集血标本检测白蛋白和前白蛋白;于患儿出院时统计切口愈合时间、平均住院日、平均住院医疗费用、呼吸机辅助呼吸时间。
1.4 统计学方法 应用PEMS 3.1统计学软件,计量资料用±s表示,采用t检验。检验水准α=0.05。
2 结果
2.1 两组患儿术后第8天营养指标比较(表1)
表2 两组患儿术后第8天营养指标比较(±s)
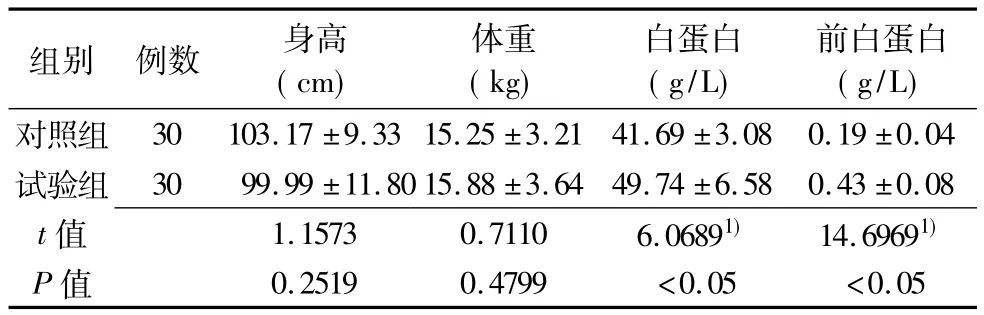
表2 两组患儿术后第8天营养指标比较(±s)
注:1)为 t′值
组别 例数 身高(cm)体重(kg)白蛋白(g/L)前白蛋白(g/L)对照组 30 103.17 ±9.33 15.25 ±3.21 41.69 ±3.08 0.19 ±0.04试验组 30 99.99 ±11.8015.88 ±3.64 49.74 ±6.58 0.43 ±0.08 t ) 14.69691)P值值1.1573 0.7110 6.06891 0.2519 0.4799 <0.05 <0.05
2.2 两组患儿切口愈合时间、平均住院日、平均住院费用、呼吸机辅助呼吸时间比较(表2)
表2 两组患儿切口愈合时间、平均住院日、平均住院费用、呼吸机辅助呼吸时间比较(±s)
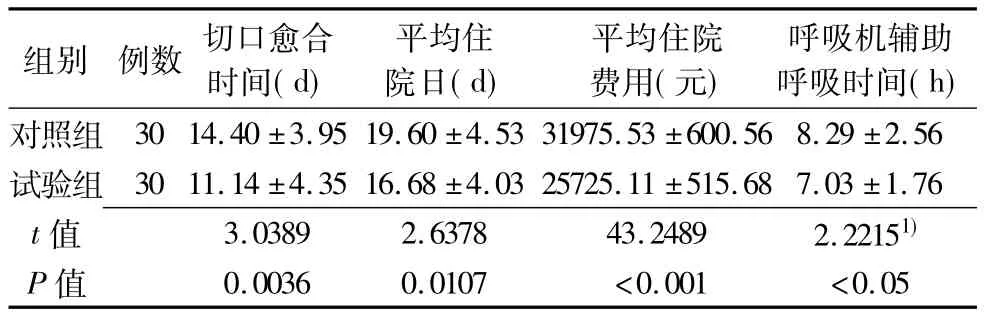
表2 两组患儿切口愈合时间、平均住院日、平均住院费用、呼吸机辅助呼吸时间比较(±s)
注:1)为 t′值
组别 例数 切口愈合时间(d)平均住院日(d)平均住院费用(元)呼吸机辅助呼吸时间(h)对照组 30 14.40 ±3.95 19.60 ±4.53 31975.53 ±600.56 8.29 ±2.56试验组 30 11.14 ±4.35 16.68 ±4.03 25725.11 ±515.68 7.03 ±1.76 t 3.0389 2.6378 43.2489 2.22151)P值值0.0036 0.0107 <0.001 <0.05
3 讨论
本研究对象为3~6岁学龄前先心病手术患儿,年龄小、接受能力差、患儿的营养状况与家长的营养知识呈正相关。本研究家长的个体化营养健康教育模式,以患儿Z评分进行营养评价的结果为基础,考虑到患儿高消耗、高代谢的特点,结合家长的文化程度及生活环境制定并实施。个体化营养健康教育模式较传统健康教育模式涉及了更多患儿营养方面的知识,为患儿提供了早期肠内均衡营养,体现了肠内营养的个体化。
身高、体重是一个衡量生长发育的指标,本研究显示,术后第8天,两组患儿的身高、体重相比没有明显的差异,这与手术前后相差时间较短及手术有关。患儿术后呼吸机辅助呼吸、切口愈合、体外循环时大量药物的代谢等手术的高度应激状态下,机体蛋白、脂肪、碳水化合物代谢严重紊乱,蛋白质大量消耗和丢失[4],机体营养的供给不足以使患儿身高、体重在术后第8天有明显变化。
术后第8天试验组患儿的白蛋白、前白蛋白明显高于对照组,可见个体化营养健康教育模式的实施,加强了护患沟通,调动了患儿家长的积极性,在了解了患儿手术期间的疾病特点的同时,主动与责任护士配合,在责任护士的指导下能为患儿提供营养均衡的膳食,鱼肉、羊肉、乳类等动物蛋白与豆制品等植物蛋白相结合,热量丰富的食物如面片、面条及糕点等易消化,患儿的饮食结构及种类合理,保证了患儿获取足够能量与营养。
早期肠内营养是先心病患儿术后营养的关键。术后患儿受麻醉、镇静、肌松药物及体外循环的影响,胃肠功能均出现不同程度的障碍,本研究在患儿气管插管拔出后6 h予肠内营养[5]。责任护士根据患儿肠道功能恢复情况实时调整患儿的进食量、食物种类和进食频次,及时对家长进行营养健康教育,保证家长提供的食物符合患儿的进食要求。先心病患儿术后肠道黏膜通透性增加,可引起细菌移位,是全身炎症反应的重要因素。肠道喂养可尽快改善肠黏膜的形态学变化,促进消化道激素的分泌和肠道黏膜的恢复[6],促进了肠功能的恢复及营养吸收,降低了患儿的应激反应和分解代谢程度,促进合成代谢和机体恢复,维持和改善肠道及机体免疫功能[7]。
本研究显示,对家长应用个体化营养健康教育模式明显缩短了学龄前先心病患儿术后平均住院时间、呼吸机辅助呼吸时间和切口愈合时间,降低了患儿的住院费用。个体化营养健康教育模式的应用,使患儿机体处于正氮平衡状态,合理的营养支持调整了细胞代谢,保证了组织再生和修复所需蛋白质的供给,加速了切口的愈合。
4 结论
先心病患儿术后对家长进行个体化营养健康教育十分重要。本研究显示,个体化营养健康教育模式弥补了传统健康教育营养知识的不足,突出了营养健康教育这一重点,改变了短时间内患儿家长面对大量健康教育信息不利于接受与理解的现状,密切了患儿家长与责任护士的配合,改善了患儿预后,降低了医疗费用,提高了患儿的临床治疗效果,值得借鉴与推广。
[1]马书领,李增宁,王庆丰,等.学龄前先天性心脏病手术患儿523例营养评估及营养支持的研究[J].临床误诊误治,2012,25(1):59-62.
[2]葛可佑主编.中国营养师培训教材[M].北京:人民卫生出版社,2005:397-398.
[3]WHO Multicentre Growth Reference Study Group.WHO Child Growth Standards:Methods and development length/height-forage,weight-for-age,weight-for-length,weight-for-height and body mass index-for-age,methods and development[M].Geneva:WHO,2006:310.
[4]王海燕,刘 岩,骆 彬,等.先天性心脏病患儿围手术期营养评价[J].蚌埠医学院学报,2011,36(7):783 -785.
[5]王海燕,刘 岩,骆 彬,等.先天性心脏病患儿术后早期肠内营养支持的应用及护理[J].现代中西医结合杂志,2011,20(24):3105-3106.
[6]李志浩,苏肇伉,陈冬英.小儿先天性心脏病术后肠道通透性的研究[J].中国体外循环杂志,2007,5(3):7 -11.
[7]李冬兰,周志红.先天性心脏病婴儿术后肠内营养支持应用技巧及体会[J].中国实用医药,2010,5(24):228 -229.

