33例不典型肺结核球的CT所见分析
徐树明 程林仙 杨宣琴 辛磊 樊尚飞
·论 著 ·
33例不典型肺结核球的CT所见分析
徐树明 程林仙 杨宣琴 辛磊 樊尚飞
目的 探讨易误诊为肺癌的肺结核球的CT所见,以提高影像学诊断水平,避免误诊。方法 回顾性分析山西省肺瘤医院术前经CT检查诊断为肺癌,并经手术病理证实的33例肺结核球患者的影像学特点。结果33例患者33处病灶均表现为结节或团块影;病灶直径为0.9~5.7 cm,平均(3.04±0.15)cm。发生于双肺上叶及下叶背段25例;病灶内部发生空洞7例(21.2%,7/33),钙化10例(30.3%,10/33);病变边缘多发小毛刺8例(24.2%,8/33),长索条影10例(30.3%,10/33);同一肺野内可见卫星灶8例(24.2%,8/33),其他肺野可见钙化及粒状影4例(12.1%,4/33);胸腔积液1例(3.0%,1/33)。病变CT增强扫描表现:28例行增强扫描,其中不均匀强化占35.7%(10/28),蜂窝状强化占32.1%(9/28);28例中17例行CT平扫加增强扫描,强化部分CT值较平扫增加值为7~58 HU,平均(24.1±1.8)HU。结论 肺结核球CT及临床表现多样,蜂窝状强化、长索条影、卫星病灶有助于判断,同时要结合临床及实验室检查综合判断,才能降低不典型肺结核球的误诊。
结核,肺/放射摄影术; 体层摄影术,X线计算机
目前我国结核病年发病例数约为130万,位居世界第二位,每年因结核病死亡的人数约15万例[1],因此患者发现已成为结核病控制工作的重点[2]。而我国痰检抗酸杆菌阳性率仅占40%左右[3],难以满足临床需要,另一方面肺结核临床及影像学表现复杂,CT扫描检查对于一些不典型肺结核球的诊断较为困难,极易造成误诊。国内外发表的有关结核病误诊的文献所选患者多数来自于纤维支气管镜及痰菌检查结果,以及抗结核治疗有效等方法,仅部分经手术病理证实。因此,本研究对33例患者经手术切除得到病理证实的不典型肺结核球的影像学表现进行回顾性分析,旨在提高对不典型肺结核的认识水平。
资料和方法
一、一般资料
收集2008年1月至2012年10月在我院行胸部CT扫描疑为肺癌,最后经手术切除病理证实为肺结核球的33例患者。其中男15例,女18例;年龄25~68岁,平均(48.4±4.5)岁,25~岁1例, 30~岁6例,40~岁10例,50~岁9例,60~岁7例;病程3 d至2年,平均3个月[(90±5)d]。
临床症状:体格检查发现无症状患者8例(24.2%);发热5例(15.2%);咳嗽、咯痰15例(45.5%),其中痰中带血2例,咯白色泡沫样痰4例;胸痛、胸闷5例(15.2%)。既往有结核病史1例;术前经抗炎抗结核进行治疗性诊断10例,其中症状缓解3例,无效7例;其中8例行结核菌素试验,阳性5例,阴性3例;33例术前CT检查均诊断为肺癌或可疑肺癌。
二、检查方法
使用GE Lightspeed Pro 16层螺旋CT机扫描,采用7 mm层厚,7 mm间隔标准算法进行扫描。重建视野(DFOV)40 cm。高分辨率CT(HRCT)重建采用2.5 mm层厚,2.5 mm间隔,DFOV 20 cm,通过骨算法进行重建。图像显示条件为:肺野的窗位(WL)-498 HU,窗宽(WW)1465 HU;纵隔的WL30 HU,WW350 HU。在深吸气后屏气时进行扫描,扫描范围从肺尖到横膈,其中平扫加增强扫描17例,直接增强扫描11例,平扫5例。对比剂采用碘海醇(300 mgI/L),采用高压注射器经前臂静脉注射,总量100 ml,注射流率为3~4 ml/s。
结 果
一、病灶基本情况
本组33例患者33个病灶均显示为团块状,呈不规则形15例,分叶状5例,多结节融合状4例,圆形或类圆形9例;病灶大小0.9~5.7 cm,平均(3.04±0.15)cm;其中<2 cm 7例,2~cm 11例, 3~cm 3例,4~cm 8例,>5 cm 4例。发生于右肺20例,其中右肺上叶11例,右肺下叶8例(右肺下叶背段5例),右肺中叶1例;左肺13例,左肺上叶7例,左肺下叶6例(左肺下叶背段2例)。其中发生于双肺上叶及下叶背段的患者共25例。
二、病灶内部征象
病灶内部密度不均匀18例,欠均匀7例,均匀8例;发生空洞7例(21.2%),其中空洞内壁不光滑3例,偏心性空洞4例,其余26例未见明显空洞;病灶内部可见钙化10例(30.3%),其中5例为微细点样钙化影,其余5例为线样、斑片样钙化。
三、病灶边缘及周围肺野征象
病灶边缘可见多发小毛刺8例(24.2%)(图1~3),长索条影10例(30.3%),边缘光滑11例(33.3%),不规则4例(12.1%);外周可见引流支气管11例(33.3%);伴胸膜牵引20例(60.6%),其中同时伴邻近胸膜增厚5例;同一肺野内可见卫星灶8例(24.2%),其他肺野可见钙化及粒状影4例(12.1%);胸腔积液1例(3.0%)。
四、病变强化表现
28例行增强CT扫描,病变呈不均匀强化10例(35.7%),蜂窝状强化9例(32.1%)(图4~6),周边环形强化1例(3.6%),均匀强化8例(28.6%)(图7~9);17例行平扫加增强扫描,强化部分增强后CT值较平扫时增加7~58 HU,平均(24.1± 1.8)HU。
讨 论
肺结核是我国目前的多发病和常见病之一,且我国肺结核发病率呈现逐年升高的趋势[1],其临床表现较为复杂,表现出多样性[3]。本研究绝大多数患者无明显症状或是在身体检查时偶然被发现,仅有7例患者出现发热、咯血等典型症状。一般认为继发性肺结核的好发部位在肺尖部和上叶后段,而发生在肺下叶者较为少见[4],如病变发生于非典型部位,则极易被误诊为其他疾病,本研究有8例患者病变发生在肺结核非好发部位。痰结核分枝杆菌(经过菌种鉴定)检查阳性是确认肺结核的依据,如标本不合格或检查次数不够,也往往容易造成漏诊;另外,当机体免疫功能低下,使用肾上腺皮质激素、年老体弱、肿瘤患者等往往可导致结核菌素试验阴性或弱阳性,从而造成漏诊[5],本研究结核菌素试验的假阴性率为3/8;这些因素均可能造成临床对肺结核诊断的误判。
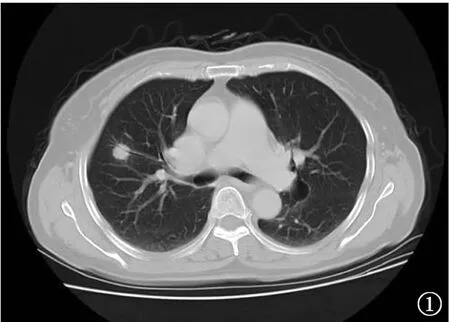
图1 女,68岁。右肺上叶结节,肺窗显示结节呈浅分叶状,边缘为多发微细毛刺,中心可见支气管征
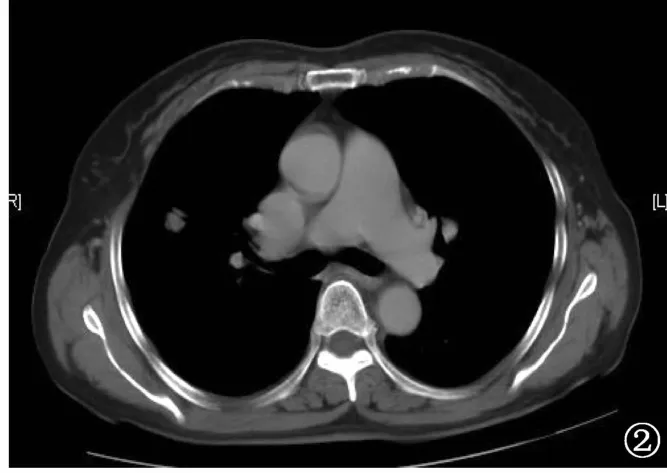
图2 与图1为同一例患者,CT增强扫描后纵隔窗显示结节边缘呈不均匀强化,中心部分强化不显著

图3 与图1为同一例患者,术后病理图像(HE ×4)显示,中心部分为大片状坏死组织,边缘为增殖性部分,与CT图像相对应
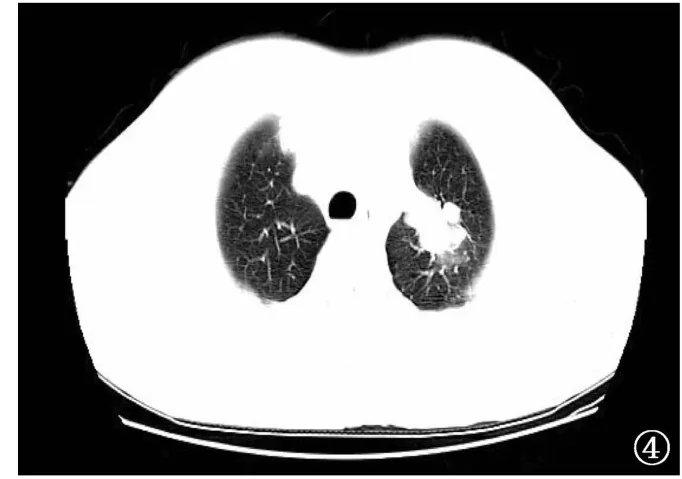
图4 男,45岁。左肺上叶团块,肺窗显示左肺上叶可见分叶状团块影,团块边缘伴多发毛刺及长索条影
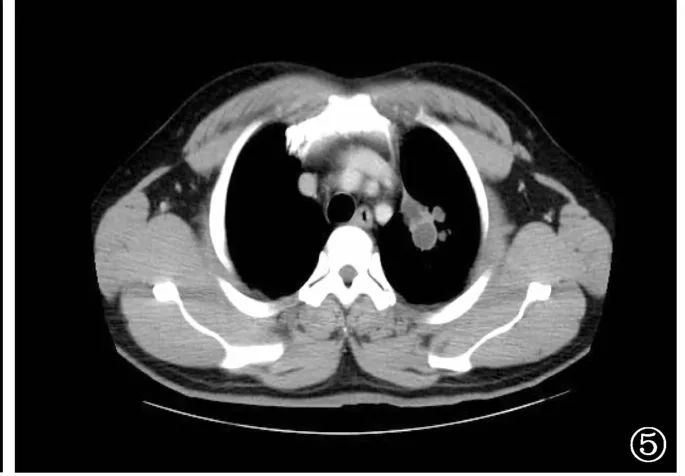
图5 与图4为同一例患者,增强扫描纵隔窗显示团块由多个环形强化结节组成的蜂窝样团块影,各结节边缘呈环形强化,中心未见强化
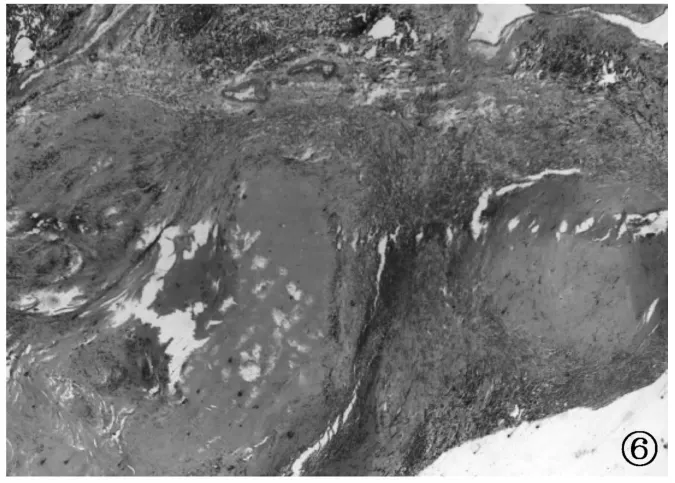
图6 与图4为同一例患者,术后病理图像(HE ×4)显示,结节中心坏死、边缘为纤维包膜样多结节融合样改变

图7 女,52岁。右肺尖结节,肺窗显示右肺尖结节呈分叶状,边缘欠光整
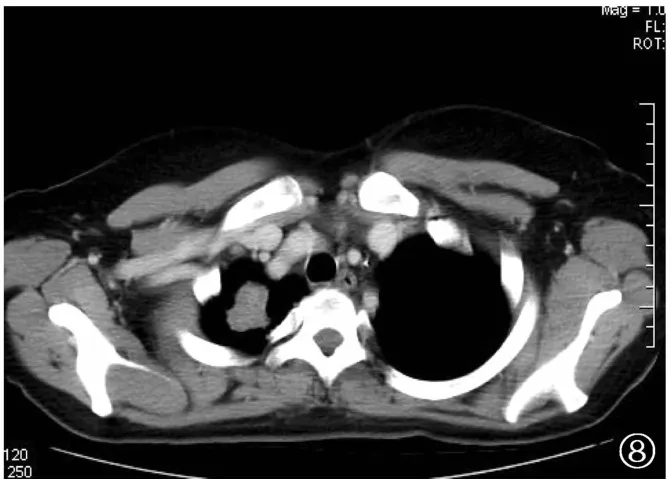
图8 与图7为同一例患者,增强扫描纵隔窗显示结节中心未见明显坏死性低密度样改变,呈较均匀强化,未见钙化影
影像学检查是肺结核诊断的重要手段之一,可极大地提高肺部病变的诊断与鉴别诊断能力,CT表现特点与其病理学表现密切相关,有助于了解病变内部的成分和组成。病理学上结核病具有一般炎症的渗出、坏死和增生3种基本病变,但在镜下可表现为增生为主型和坏死为主型;增生为主型由类上皮反应性增生的成纤维细胞组成的结核结节构成,中心无坏死或少量坏死;坏死为主型可表现为多结节状,中心为大片的干酪样坏死,其外为结核性肉芽肿,最外为纤维化的壁,同时可伴有病灶内钙化、边缘纤维化或周围少许渗出改变。根据病灶内部病理成分的差异,大部分病灶CT表现为密度不均匀或欠均匀,增强后肉芽肿强化,而坏死部分则不出现强化。宋敏等[6]根据 CT表现将不典型肺结核分为6类,其中肿块型最为多见,临床上需与肺癌鉴别。当结核病灶影像学表现为结节及团块样时容易误诊为肺癌[7]。一般肺癌常呈分叶状,病灶周围有毛刺和切迹,且毛刺细短、锐利。典型结核球密度不均匀,常见钙化、新月形空洞、周围卫星灶、灶周肺气肿或肺大泡,且结核球多为浅分叶,毛刺多为粗长毛刺,多分布在边缘上,局部胸膜增厚、粘连[8]。虽然两者的病理学基础完全不同,但在影像学表现方面具有一定的重叠性,因此极易造成两者之间的误诊,其原因笔者认为有以下几个方面。(1)病灶部位不典型,当病变出现在肺结核较少发生的部位时,且不具备典型肺结核的影像学表现时很难正确诊断为肺结核。(2)空洞和钙化少见,通常周围型肺癌发生空洞及钙化的概率很小,而典型结核球是由于病变中心为干酪样坏死物,周边为结核性肉芽肿及纤维组织,同时有大量淋巴细胞浸润,所以,在CT表现上病变密度不均匀,其内常出现坏死及空洞[9],密度不均匀、钙化、尖角样突起、洞壁光滑等征象都支持肺结核诊断。当结核球不伴有空洞、钙化,或者空洞内壁欠光整,钙化较小、密度较低时往往不易诊断为肺结核。(3)多发微细毛刺征是肺癌的典型征象,本研究有24.2%(8/33)的患者表现有此特征,且强化程度较高或不均匀,其病理学基础是结核球内少量坏死,且边缘形成长短不一的纤维化所致,这也是影响肺结核正确诊断的主要因素。(4)卫星灶发生率不高,最常见的肺结核位于一侧和(或)两侧肺上叶尖后段及下叶背段,表现为片絮状、结节条索状,病灶数量较多,单发少见,结核病灶周围的卫星灶是诊断肺结核的重要征象之一,对于团块型结核的诊断尤为重要。卫星灶可表现为小结节影、小片状影、条索影及钙化影。而本研究患者中63.1%为单发,仅有12例患者表现有同肺野和(或)其他肺野的卫星灶,这些病灶较为隐匿,容易忽略,不易被发现而影响诊断。(5)强化模式多样,且强化程度参差不齐,病灶的强化特点由结核肉芽肿和干酪样坏死的含量与分布决定,肉芽肿的多少及分布决定了病灶的强化特征及形态学表现,本研究患者绝大多数表现以坏死为主型,占全部患者的69.7%,CT表现多样,如呈较厚包膜强化之团块,镜下可见中心干酪样坏死,外层为较厚的纤维包膜,与干酪样坏死间交界面不规则,CT图像上呈薄壁样强化者,镜下见肉芽组织层较薄,与干酪样坏死灶边界清晰、整齐。CT表现也可无强化,表现其无明显肉芽肿,仅见胶原纤维包裹干酪样坏死灶,另外蜂窝状强化可视为多个大小相仿或大小不一的环形强化单位的集聚,主要是结核肉芽的多中心干酪样坏死或多个干酪样肉芽肿的融合状态,这也是少数病灶出现分叶征的病理基础;蜂窝状强化与包膜样强化是直径>3 cm的肺结核病灶的主要强化特征,尤其是蜂窝状强化在该类肺结核中较常见。增生为主型结核球则表现为较为均匀的中等以上程度强化,无或少量液化坏死,本研究患者增强后最高强化增加值达到58 HU,病理组成主要是结核性肉芽肿,周围纤维成分多时极易误诊为肺癌。(6)过分依靠强化增加值进行良恶性判断, Swensen等[10]报道肺部结节或团块增强值<15 HU,强烈提示良性;增强值>15 HU大多为恶性,但仍有约31.8%良性团块增强值>15 HU。(7)过于注重片面的影像学表现,忽略了患者的临床表现和其他检查,因临床资料不完整而导致误诊或漏诊。
总之,对于肺结核的正确诊断不能片面地强调个别征象而轻易排除或诊断肺结核,除依靠影像学表现外,还应结合临床及实验室检查、痰菌培养、结核菌素试验、纤维支气管镜检查、灌洗、肺穿刺活检,以及试验性抗结核治疗的效果等手段帮助对不典型肺结核与肺癌的鉴别,另外一些新技术、新方法,如采用结核蛋白芯片技术通过结核分枝杆菌重组蛋白抗原16、38 kD及脂阿拉伯甘露聚糖LAM 3种结核分枝杆菌特异性抗原为标准来检测血清中的抗体,也可为临床鉴别肺癌与结核球提供一定的帮助[11]。
[1]王宇.全国第五次结核病流行病学抽样调查资料汇编.北京:军事医学科学出版社,2011.
[2]朱磷扬,魏光明,葛恒明,等.提高传染性肺结核病人发现率的措施探讨.江苏预防医学,2006,17(1):37-39.
[3]孙怡芬,胡培安,张同梅,等.1781例菌阴肺结核纤维支气管镜检查结果分析.中国防痨杂志,2007,29(2):192-193.
[4]袁秀云.36例肺结核误诊原因分析.医学理论与实践,2006,19 (1):47-48.
[5]苗书全,张书有,郭新会.成人肺结核CT误诊分析.中国现代药物应用,2009,3(8):91-92.
[6]宋敏,刘文,方伟军.肺结核患者的不典型CT表现.中国防痨杂志,2013,35(3):168-172.
[7]Lee JY,Lee KS,Jung KJ,et al.Pulmonary tuberculosis:CT and pathologic correlation.J Comput Assist Tomogr,2000,24 (5):691-698.
[8]李忠全.不典型肺结核34例CT诊断分析.吉林医学,2010,31 (6):751.
[9]李铁一,冀景玲,葛立.35例肺结核的CT误诊分析.中华放射学杂志,2000,34(9):588-590.
[10]Swensen SJ,Viggiano RW,Midthun DE,et al.Lung nodule enhancement at CT:multicenter study.Radiology,2000,214(1):73-80.
[11]孙逊,蒋超英.结核蛋白芯片对肺结核球及肺门淋巴结结核与其他肺部占位病变的诊断价值.中国防痨杂志,2010,32(7):405-407.
Analysis of 33 cases of atypical pulmonary tuberculosis ball by CT images
XU Shu-ming,CHENG Lin-xian,YANG Xuan-qin,XIN Lei,FAN Shang-fei. Shanxi Tumor Hospital Department of MRI and CT,Taiyuan 030013,China Corresponding author:YANG Xuan-qin,Email:yxq6622@163.com
Objective To raise the CT differential diagnosis level,comparative study CT imaging and clinic pathologic features in patients with atypical tuberculosis which were easily misdiagnosised as lung cancer.Methods Retrospective studies 33 cases of atypical pulmonary tuberculosis patients(confirmed by pathology)were misdiagnosised as lung cancer by CT in Shanxi Tumor Hospital.Results All the 33 focuses in 33 cases showed nodule or mass shadows,the diameter was around 0.9-5.7 cm,average value was(3.04±0.15)cm.Focuses of 25 cases were occurred at double upper lobe of lung and double lung dorsal segment of lower lobe.There were 7 cases with cavity in focuses interior(21.2%,7/33),10 cases with calcification(30.3%,10/33).There were marginal spiculated sign in 8 cases(24.2%,8/33)and long streaks in 10 cases(30.3%,10/33).Eight cases were with the same lung field with satellite nodules(24.2%,8/33),4 cases were with calcification and granular in other lung field(12.1%, 4/33).One case was pleural effusion.CT appearance with enhancement scan:28 cases with enhancement,there were inhomogeneous enhancement 35.7%(10/28),honeycomb enhancement 32.1%(9/28).Seventeen cases with CT plain and enhancement scan,the results showed CT value of enhancement part can be increase 7-58HU,average(24.1±1.8)HU.Conclusion The CT appearance and clinical characteristics of atypical pulmonary tuberculosis were multiform,such as honeycomb enhancement,long streaks and satellite nodules,which can help distinguish atypical pulmonary tuberculosis from lung cancer.
Tuberculosis pulmonary/radiography; Tomography,X-ray computed
2013-05-30)
(本文编辑:郭萌)
030013太原,山西省肿瘤医院MR-CT室(徐树明、辛磊、樊尚飞),生物治疗中心(程林仙),病理科(杨宣琴)
杨宣琴,Email:yxq6622@163.com

