腹腔镜与开腹直肠癌根治术的临床疗效比较
刘志利 孙 倩
(通化矿业集团总医院普外科,吉林 白山 134300)
腹腔镜与开腹直肠癌根治术的临床疗效比较
刘志利 孙 倩
(通化矿业集团总医院普外科,吉林 白山 134300)
目的 探讨腹腔镜与开腹直肠癌根治术的远期和近期临床疗效的比较。方法 对2009年1月至2011年12月我院完成的开腹直肠癌根治术38例及腹腔镜直肠癌根治术24例进行系统性回顾分析,比较两组手术安全性、术后并发症、生存率及远期癌症复发转移情况。结果 腹腔镜组手术平均时间与开腹组相比差异无统计学意义[(201±52)min比(198±41)min, P>0.05]。腹腔镜组术中出血量、切口长度显著低于开腹手术组。腹腔镜组肿瘤近、远端切缘长度分别为(6.2±1.9)cm、(5.7±1.7)cm,开腹组肿瘤近、远端切缘长度分别为(6.4 ±2.0)cm、(5.9±1.7)cm,P>0.05两组相比差异无统计学意义。胸腔镜组与开腹组出血量分别为(65±13)mL和(171±19)mL,P<0.05两组相比差异有统计学意义。胸腔镜组与开腹组淋巴结清扫数量分别为(11.0±2.7)枚和(12.0±3.6)枚,P>0.05,两组相比差异无统计学意义。结论 腹腔镜与开腹直肠癌根治术在生存率及术后复发方面无显著性差异,且具有创伤小、术后恢复快、并发症少等优点。
直肠肿瘤;腹腔镜;直肠癌根治术;治疗效果
直肠癌是我国常见的恶性肿瘤之一,发病率呈上升趋势。相对于传统开腹手术,胸腔镜手术具有创伤小、痛苦少,恢复快等优势[1]。腹腔镜直肠手术在全世界已获得较广泛的开展。由于此类手术相对较复杂,操作技巧要求较高,能否达到与开腹相同的根治效果目前尚存争议。为此,我们对2009年1月至2011年12月我院完成的开腹直肠癌根治术38例及腹腔镜直肠癌根治术24例进行系统性回顾分析,比较两组手术安全性、术后并发症、生存率及远期癌症复发转移情况。
1 资料与方法
1.1 一般资料
2009年1月至2011年12月我院完成的开腹直肠癌根治术38例及腹腔镜直肠癌根治术24例。所有患者术前均常规行肛门指诊及纤维直肠镜检查,病理检查确诊为恶性肿瘤。62例患者中,男性36例,女性26例;年龄24~78岁,平均57岁。中上段直肠癌35例,低位直肠癌27例。肿瘤直径1.5~10cm,平均4.6cm。肿瘤Duckes分期A期13例,B期29例,C期20例。27例患者肿瘤下级距齿状线<5cm,21例为5~7cm,14例>7cm。病理分型:高分化腺癌:28例,中分化腺癌:22例,低分化腺癌:12例。入院时合并糖尿病2例,心血管疾病5例,呼吸系统疾病3例。依据知情同意情况,由患者自主选择手术方式,腹腔镜组:38例,开腹组:24例。
1.2 手术方式
所有患者均采用气管插管全身麻醉,取改良膀胱截石位。进腹后常规探查肿瘤位置,确定病变部位,明确有无腹腔转移及周围器官受侵等情况。术中均严格遵守全直肠系膜切除原则及肿瘤根治原则:系膜根部血管高位结扎,尽量避免对瘤体的挤压,切除足够长度的肿瘤远近端肠管,清扫系膜血管根部淋巴结,完整切除系膜。腹腔镜手术患者采用5孔法操作,CO2气腹压维持于10~12mmHg。
1.3 观察指标
观察及比较手术时间、术中出血量、切缘长度、清扫淋巴及数目、术后住院时间、术后并发症、术后生存率、肿瘤复发等情况。
1.4 随访
术后2年内每3个月复查1次,2年后每6个月复查随访1次。通过门诊复诊、电话及信件等方式随访。
1.5 统计学处理
采用SPSS13.0统计软件包进行统计分析。组间比较用方差分析、t检验及χ2检验,P<0.05为差异有统计学意义。
2 结 果
2.1 手术情况
本研究中腹腔镜组手术时间长于开腹组,但两组相比差异无统计学意义。腹腔镜组手术出血量显著低于开腹手术组。两组在根治方式、切缘长度方面差异均无统计学意义。腹腔镜组淋巴结数量与开腹组相比差异无统计学意义,见表1。
2.2 术后恢复情况及并发症
腹腔镜组术后在肛门排气时间、进流食时间、下床活动时间以及术后住院天数方面显著低于开腹组。腹腔镜组术后有2例发生并发症,发生率为8.3%,显著低于开腹组(5例,13.1%),见表2。
2.3 随访情况
两组病例均获随访,随访时间为6~72个月,平均37个月。腹腔镜组随访率为95.9%,1、3、5年生存率分别为87.2%、57.2%和50.3%;开腹组随访率为94.9%,1、3、5年生存率分别为87.1%、54.1%和49.2%。两组比较无统计学意义。
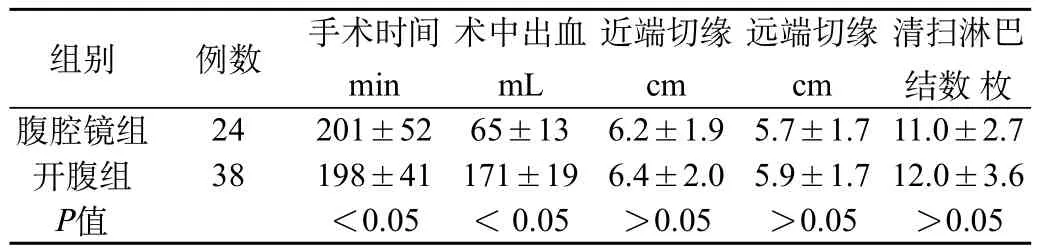
表1 两组患者的手术情况

表2 两组患者的术后恢复情况及并发症
3 讨 论
随着腹腔镜技术的推广和应用,腹腔镜下直肠癌根治术已经比较普及,技术逐渐成熟。严格遵守肿瘤的根治原则,是腹腔镜直肠癌根治彻底性的重要保证。腹腔镜直肠癌根治术同样要求系膜根部高位结扎血管,切除足够长度的肿瘤远近段肠管,清扫淋巴脂肪组织,完整切除直肠系膜等。病灶的切除范围与淋巴结清扫是直肠癌手术根治彻底性的主要因素[2]。腹腔镜直肠全系膜切除具有以下优势:对盆筋膜脏壁二层间隙的判断和入路的选择更为准确;腹腔镜对盆腔植物神经丛的识别和保护作用更确切;超声刀锐性解剖能更完整地切除直肠系膜[3];同时微创外科也是我国外科的发展趋势。
本研究中,腹腔镜组患者3年生存率为57.2%,5年生存率为50.3%;开腹组患者3年生存率为54.1%,5年生存率为49.2%。两组比较无统计学意义。Patankar等[4]对172例腹腔镜结肠癌根治术患者和172例开腹结肠癌根治术患者进行了术后远期随访,5年累计生存率分别为69%和64%,经生存分析差异无统计学意义。本研究结果显示腹腔镜术后切口并发症发生率比开腹组明显减少(16.7%比23.7%)。这与腹腔镜手术切口小,术中对肠管及腹壁的损伤轻有关。
腹腔镜直肠癌根治术具有以下优点:①全面探查腹腔,早期发现微小的转移灶;②腹腔镜的放大作用,使超声刀较彻底地裸化血管及清扫淋巴结;③深部游离操作方便;④减少对肿瘤的直接挤压,出血少,创伤小。腹腔镜手术切口明显小于常规开腹手术,极大减少了患者切口疼痛程度,有利于患者早期下床活动,并可明显减少切口感染机会。
[1] 范莹,吴硕东,于宏,等.腹腔镜结直肠癌根治术与同期开腹手术对比的单中心回顾性研究[J].中国普外基础与临床杂志,2009, 16(5):384-388.
[2] 应校江,李振军,沈毅,等.腹腔镜与开腹直肠癌根治术临床疗效的对比研究[J].中华普通外科杂志,2011,26(10):823-825.
[3] 中国抗癌协会大肠癌委员会.中下段直肠癌外科治疗规范(草案)[J].中华胃肠外科杂志,2005,8(2):88-90.
[4] PatankarSK,Larach SW,Ferrara A,et al.Prospectiv comparision of laparoscopic vs.open resection for colorectal adenocarcinoma over a ten-year period[J].Dis Colon Rectum,2003,46(5):601-611.
Comparison of Clinical Effects of Laparoscopic and Open Radical Rectal Cancer
LIU Zhi-li, SUN Qian
(Department of General Surgery, General Hospital of Tonghua Mining Group, Baishan 134300, China)
Objective To evaluate the results of laparoscopic and open radical operation for rectal cancer. Methods We retrospectively analyzed the clinical and follow-up data of 38 cases with open operation during the period of January 2009 to December 2011,compared with 24 cases with laparoscopic operation at the same time at our hospital. The surgical safety, postoperative complications,survival rate, and the recurrence and metastasis of cancer were compared. Results there was on significal difference at the average time of laparoscopic and open radical operation procedures (201±52)min vs.(198±41)min, but blood loss during operation and length of incision in laparoscopic group were significant less than the open radical operation group. The proximal and distal length were, respectively,(6.2±1.9)cm and(5.6±1.8)cm in laparoscopic group and (6.4±2.0)cm and(5.9±1.7)cm in the open radical operation group, the difference was not significant. The intraoperative blood loss in laparoscopic group was obviously less than in open group (65±13)mL and (171±19)mL.The number of lymph node dissections was also similar: (11.0 ±2.7) in laparoscopic group and (12.0±3.6) in the open radical operation group. Conclusion Laparoscopic surgery for cancer achieve similar long-term survival as conventional laparotomy with minimal invasion,quicker recovery and less complications.
Rectalneoplasms; Laparoscopes; Colorectal surgery; Comparative study
R735.3+7
B
1671-8194(2013)24-0023-02

