东莞市健康体检人群空腹高血糖流行病学调查分析
陈育,马学毅,吴系美付振声
(东莞康华医院内分泌风湿免疫中心,广东东莞523080)
·调查研究·
东莞市健康体检人群空腹高血糖流行病学调查分析
陈育,马学毅,吴系美付振声
(东莞康华医院内分泌风湿免疫中心,广东东莞523080)
目的调查东莞市健康体检人群空腹高血糖检出率及相关影响因素。方法对2010年8 087名20岁以上人群进行健康体检,应用SPSS13.0软件对所得资料进行统计学分析。结果(1)东莞市健康体检人群中空腹高血糖总的检出率为5.29%,其中男性检出率高于女性(6.32%对4.08%,χ2=84.657,P<0.01)。男性检出率随年龄增长递增,各年龄组间差异有统计学意义(χ2=17.205,P<0.05)。女性在40~59岁组出现一个高峰,空腹高血糖检出率达6.9%,各年龄组间差异有统计学意义(χ2=49.964,P<0.01)。(2)将空腹高血糖分为IFG和DM组,其检出率分别为3.14%和2.15%,男性的IFG检出率高于女性(3.89%对2.26%,P<0.05);DM的检出率男女为(2.43%对1.83%,P<0.05)。(3)单因素和多因素logistic回归分析均提示性别、年龄、BMI、TG、LDL-C为空腹高血糖的危险因素[BMI≥24 kg/m2(OR值2.26,P=0.000,95%CI 1.60~2.98)、TG(OR值1.58,P=0.001,95%CI 1.14~2.13)];而血尿酸与空腹血糖呈负相关(P<0.05)。结论男性、年龄、超重及肥胖、血脂异常是空腹高血糖的危险因素,提示控制体重、血脂等指标可能对空腹高血糖起到干预作用。
空腹高血糖;空腹血糖受损;糖尿病;检出率;流行病学
随着人们生活水平的提高、体力活动逐渐减少、生活、工作压力的增大,近年来我国糖代谢异常(包括糖耐量受损IGT、空腹血糖受损IFG、糖尿病DM)的患病率明显增加。2010年Yang等[1]对全国14个省市20岁以上的成人进行高血糖的流行病学调查发现,我国目前糖尿病患病率达9.7%,糖尿病前期的患病率达15.5%,糖尿病总数已达到9 240万。我国已成为全球糖尿病人数最多的国家之一,更为严重的是我国60.7%的糖尿病患者未被诊断,只是在流行病学调查中才被检出患有糖尿病。糖尿病及并发症消耗了大量的卫生资源,如2010年全世界11.6%的医疗卫生费用花在防治糖尿病上,糖尿病的晚期严重的并发症如尿毒症、失明、截肢、心肌梗死、脑卒中等更给社会、个人及家庭造成巨大的经济损失。本研究通过对东莞市数十家企业单位的8 087位健康体检者的资料进行分析,了解该市的空腹高血糖检出率及其相关危险因素,为本市糖尿病防治提供参考数据。
1 资料与方法
1.1 一般资料2010年下半年在我院健康体检的东莞市成年人群共8 087人,主要为市属机关公务员、外企职工(含离退休人员及家属)。年龄20~79岁,平均年龄(45.1±10.4)岁,其中男4 364名,女3 723名。
1.2 方法分析体检人员的个人资料,包括一般情况、既往病史,测量身高、体重、血压,计算体重指数(BMI)。检测空腹静脉血糖(FBG)、血尿酸(UA)、胆固醇(TC)、甘油三酯(TG)。全部化验由我院检验科生化室在全自动生化仪上由专人完成。以己糖激酶法测定血糖,尿酶比色法测定尿酸,脱氢酶法测定TG,氧化酶法测定总胆固醇(TC)。
1.3 判定标准以BMI≥24 kg/m2为超重或肥胖;FBG≥6.1 mmol/L为空腹血糖受损(IFG),FBG≥7.0 mmol/L为糖尿病(DM),两者统称空腹高血糖。收缩压(SBP)≥140 mmHg(1 mmHg=0.133 kPa)和/或舒张压(DBP)≥90 mmHg为高血压;TC>5.2 mmol/L、LDL-C>2.6 mmol/L为高胆固血症醇;TG>1.7 mmol/L为高甘油三酯血症;男性UA>416.36 μmol/L,女性UA>356.88 μmol/L定义为高尿酸血症。
1.4 统计学方法应用SPSS13.0软件对所得数据进行统计学分析,率的比较采用χ2检验;空腹高血糖与影响因素的关系先采用单因素Logistic回归分析,将单因素分析P<0.05的变量再进行多因素Logistic回归分析,各因素的优势比(OR)采用点值估计和95%可信区间估计。
2 结果
2.1 空腹高血糖检出率及其与年龄、性别的关系8 087名健康体检者检出空腹高血糖(IFG和DM合计)共428例,总检出率为5.29%。其中男性检出空腹高血糖276例,占男性体检者的6.32%;女性检出空腹高血糖152例,占4.08%。男性空腹高血糖检出率高于女性(χ2=84.657,P<0.01)。男性检出率随年龄增长而呈现递增趋势,在60~79岁组最高达8.1%。女性空腹血糖检出率在40~59岁组出现一个高峰,达6.88%。将空腹高血糖按血糖升高的不同程度分为IFG和DM,428例空腹高血糖中IFG为254例,DM为174例,其中男性IFG和DM分别为170例(3.89%)、106例(2.43%)。女性的IFG和DM分别为84例(2.26%)、68例(1.83%)。男女IFG及DM的检出率差异有统计学意义(P<0.05)。男性IFG随年龄增长而递增;女性IFG在中年组(40岁~组)检出率最高,达4.19%。男女DM的检出率均随年龄增加而递增,见表1。
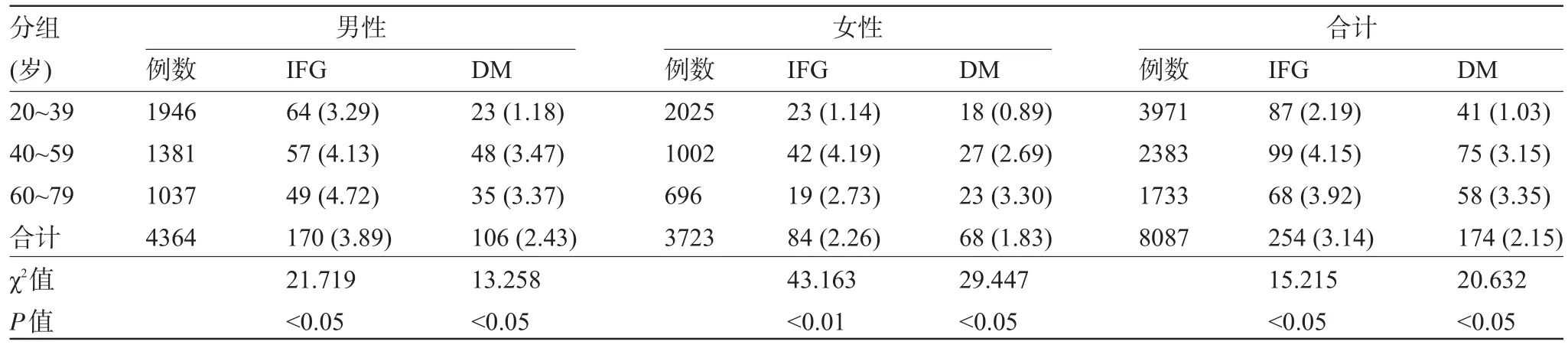
表1 按年龄、性别分层后IFG、DM的检出率[例(%)]
2.2 单因素Logistic回归分析经单因素χ2分析显示:空腹高血糖与超重或肥胖、高胆固醇血症、高甘油三酯、高尿酸血症存在相关关系(P<0.05,P<0.01,P<0.001);而与高血压及高密度脂蛋白异常无相关性(P>0.05),见表2。
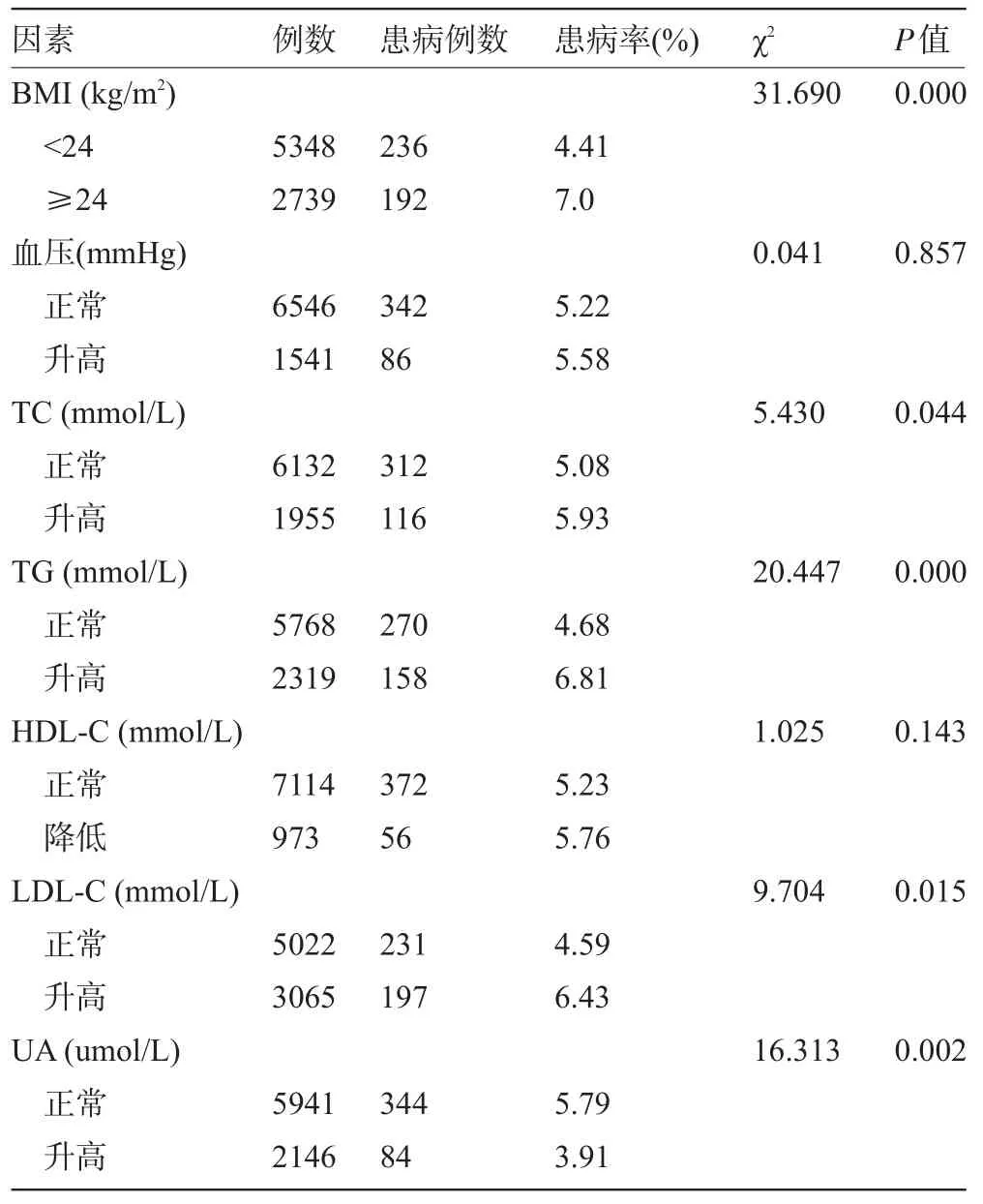
表2 按代谢指标不同分层后高血糖的检出情况
2.3 多因素Logistic回归分析分别将单因素分析有统计学意义的空腹高血糖相关因素作为自变量,以空腹高血糖作为因变量进行Logistic回归分析(逐步回归分析),以α=0.05为入选变量的检验水准和α=0.10为删除变量的检验水准。分析结果显示:男性、年龄大、超重或肥胖、高甘油三酯、低密度脂蛋白-C升高与空腹高血糖存在正相关(P<0.05,P<0.01,P<0.001)。其中超重或肥胖(OR值2.26,P=0.000,95%CI 1.60~2.98)、高甘油三酯(OR值1.58,P=0.001,95%CI 1.14~2.13),可能为空腹高血糖的危险因素。而血尿酸与空腹血糖呈负相关(P<0.05),见表3。
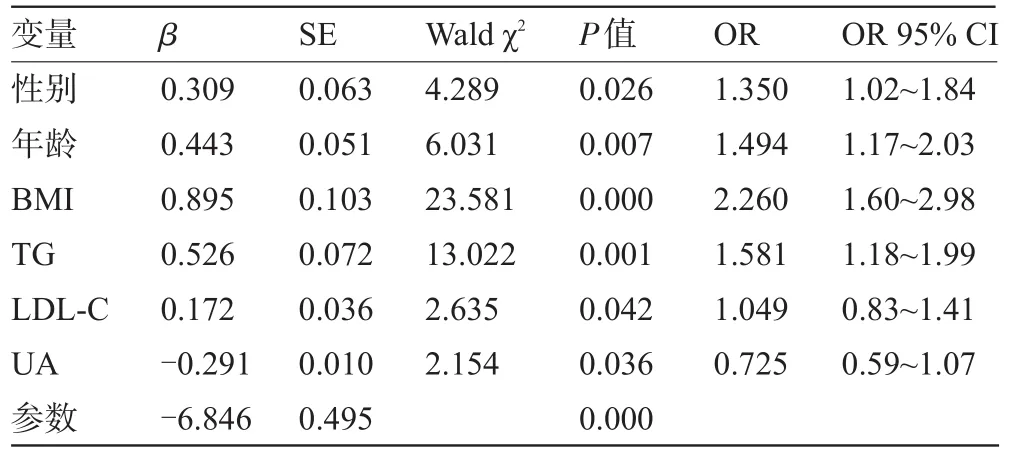
表3 空腹血糖影响因素的多元回归分析结果
3 讨论
糖尿病患病率受地理、社会经济、生活方式等因素的影响,不同城市、地区间存在很大差异。近年来,随着经济高速发展、生活水平不断提高、生活方式的转变、体力劳动减少和人口结构日渐趋于老龄化,不论发达国家还是发展中国家,糖尿病的患病率均呈现出快速上升的趋势[2]。本研究通过对在东莞市从事不同职业的数十家企事业单位的8 087人的健康体检进行分析,结果显示空腹高血糖的检出率为5.29%,其中男性占6.32%,女性占4.08%。男性患病率随年龄增长而呈现递增趋势,各组间的比较差异有统计学意义(χ2=17.205,P<0.05),在老年组最高达8.1%。而女性在中年组患病率最高,达6.88%。男女合计空腹高血糖检出率在不同年龄段差异有统计学意义(χ2=21.724,P<0.05)。将空腹高血糖按IFG、可疑DM进行分层,发现其检出率分别为3.14%和2.15%,其中IFG在中年组的检出率最高,达4.15%,而DM在老年组的检出率最高,达3.35%。本研究发现的IFG检出率与Yang等[1]最新大型研究结果相似,本研究中男IFG:3.89%对女:2.26%。Yang等报道的单纯空腹血糖受损率为3.2%(男)和2.2%(女)。本研究DM的检出率明显低于国内其他大型研究,这是因为健康体检常常只测定空腹血糖,未实行餐后2 h的检测,而大型研究已表明中国人糖尿病早期特点是以餐后血糖增高为主,所以我国现在体检中普遍以测定空腹血糖来诊断糖尿病会误诊、漏诊糖尿病达60%以上[1]。建议以后的健康体检中应重视餐后2 h血糖的检测。
本研究通过单因素及多因素Logistic回归分析均发现:空腹高血糖与性别、年龄、超重或肥胖、脂代谢异常密切相关,与其他研究结果一致[3]。本次研究显示男性、年龄大为空腹高血糖的危险因素,考虑与不同性别、年龄段的基础代谢、能量供需、体力活动、人体组成不同有关。BMI≥24 kg/m2的空腹高血糖患病率是正常体重者的2.26倍,这与国内外的多数研究结果基本一致[4],越来越多的研究已证明肥胖与糖尿病的发生发展存在密切关系。肥胖引起胰岛素抵抗,抑制葡萄糖的摄取,导致血糖升高甚至发展为糖尿病。血脂异常与空腹高血糖亦存在正相关,高甘油三酯血症发生空腹高血糖的危象性为正常甘油三酯者的1.58倍,可能与脂毒性对胰岛β细胞功能的影响有关[5]。TG血症时游离脂肪酸(FFA)含量增高,FFA在β细胞内氧化代谢增强,抑制葡萄糖的氧化代谢,从而引起葡萄糖刺激胰岛素分泌障碍[6-7]。本研究显示血尿酸与空腹血糖呈负相关性,这可能是由于葡萄糖与尿酸在肾近曲小管通过相同的载体重吸收,在糖尿病早期由于肾小管对葡萄糖的重吸收增加而竞争性抑制了对尿酸的重吸收,另外葡萄糖的渗透性利尿作用也使得尿酸被大量排泄掉[8]。
总之,通过对健康体检者相关指标的分析,了解东莞市健康体检人群中空腹高血糖的检出率及影响血糖的危险因素,提高人们对高血糖及其危险因素危害的认识,为本市糖尿病防治提供参考数据。
[1]Yang W,Lu J,Weng J,et al.Prevalence of diabetes among men and women in China[J].N Engl J Med,2010,362:1090-1101.
[2]Zimmet P,Shaw J,Alberti KG.Preventing type 2 diabetes and the dysmetabofic syndrome in the world:a realistic view[J].Diabet Med,2003,20(9):693-702.
[3]董明华,钟国连,李峰.居民糖尿病患病率及危险因素探讨[J].现代预防医学,2009,36(2):346-348.
[4]潘晓群,袁宝君,杭万双,等.江苏省城乡居民糖尿病流行特征及相关因素研究[J].江苏预防医学,2006,17(1):6-9.
[5]陈名道.胰岛β细胞的“糖毒性”、“脂毒性”与“糖脂毒性”[J].中华内分泌代谢杂志,2009,25(1):5-8.
[6]孙虹云.调脂治疗对改善胰岛β细胞功能的临床观察[J].实用全科医学,2006,4(2):174-175.
[7]周鹏,朱大龙,叶尔肯,等.控制高甘油三酯血症对胰岛素抵抗和糖代谢影响的五年前瞻性研究[J].中华糖尿病杂志,2005,13 (6):418-422.
[8]张众,李强,王冠宇,等.老年2型糖尿病患者血尿酸水平及其影响因素分析[J].临床荟萃,2006,21(17):1247-1248.
R194.3
D
1003—6350(2013)01—0126—03
10.3969/j.issn.1003-6350.2013.01.0056
2012-04-17)
标准医学名词表(待续) (本表以全国自然科学名词审定委员会公布的《医学名词》为据)
陈育。E-mail:chenycob@163.com
读者·作者·编者

