高频振荡通气治疗新生儿呼吸窘迫综合征的效果
张明开
(山东省陵县人民医院小儿科,山东 陵县 253500)
高频振荡通气治疗新生儿呼吸窘迫综合征的效果
张明开
(山东省陵县人民医院小儿科,山东 陵县 253500)
目的探讨高频振荡通气治疗新生儿呼吸窘迫综合征(NRDS)的效果。方法回顾性分析我院收治的NRDS 50例,随机分为常频机械通气(CMV)组25例和高频振荡通气(HFOV)组25例,比较两组治疗后的血气分析、氧合指数及并发症的发生情况。结果HFOV组患儿的血气分析值和氧合指数明显优于CMV组,差异有统计学意义(P<0.05),而发生气胸、肺气漏、慢性肺疾病等并发症低于CMV组(P<0.05)。结论高频振荡通气治疗新生儿呼吸窘迫综合征的疗效肯定,并降低患儿对机械通气的需要,是安全、可靠的新型机械通气方法。
高频振荡通气;常频机械通气;新生儿;呼吸窘迫综合征
新生儿呼吸窘迫综合征又名新生儿肺透明膜病,是由于肺泡表面活性物质缺乏所致,是新生儿重症监护室的一种常见危重症,多见于早产儿,由于肺泡广泛萎陷,通气换气功能障碍,是新生儿呼吸衰竭的重要病因,其发病率占<30周早产儿的60%,临床以出生不久出现进行性呼吸困难,低氧血症为主要表现,常并发呼吸衰竭,该病病情重、进展快、死亡率高[1]。因此,新生儿呼吸窘迫综合征重症儿大多尽早实施机械通气,缓解肺复张,改善通气与换气,提高氧合指数。近年来,采用肺保护性通气的高频振荡通气广泛应用于临床,促使该病的抢救成功率大大提高,从而有效地减少患儿通气过程中的氧中毒和肺损伤的发生,效果显著,现报道如下。
1 资料与方法
1.1 一般资料
选择我院自2010年1月至2012年12月新生儿科收治的NRDS 50例,符合1994年欧美危重病及呼吸疾病专家联席会议提出的NRDS诊断标准,X线胸片呈Ⅱ~IV级。随机分为常频机械通气组25例和高频振荡通气组25例,其中HFOV组男15例,女10例;胎龄28~35周,平均33周;出生时体质量905~1755g,平均1455g;患儿合并感染性肺炎3例,气漏2例,肺出血2例,胎粪吸入性肺炎2例。人院时龄2-15h。母亲并发症:重度妊高征8例,妊娠糖尿病合并肝损害2例,胎膜早破15例。出生时重度窒息2例,轻度4例,无明显窒息19例。CMV组男12例,女13例;胎龄28.5~34.5周,平均33.5周;出生时体质量910~1751g,平均1541g;患儿合并感染性肺炎2例,气漏3例,肺出血1例,胎粪吸入性肺炎1例。人院时龄2.5~16h。母亲并发症:重度妊高征8例,妊娠糖尿病合并肝损害3例,胎膜早破14例。出生时重度窒息1例,轻度3例,无明显窒息21例。两组一般情况比较,差异没有统计学意义(P均>0.05)。具有可比性。
1.2 诊断标准
①胎龄等于或低于36周;②孕周<32周,体质量<1800g;③ 出生6h内正位X线胸片双肺可见弥漫性均匀网状颗粒样阴影;④出生12h内出现呼吸困难并进行性加重,动脉氧分压(PaO2)<60 mmHg,二氧化碳分压(PaCO2)>50 mmHg;⑤排除先天性心脏畸形、先天性呼吸道畸形及膈疝新生儿儿等。
1.3 治疗方法
患儿入院后均持续心电血氧监测,给予基础治疗,如营养支持、预防感染、维持水电解质酸碱平衡、注意保暖、预防出血等,保护各脏器功能。定期进行胸片、彩色多普勒超声及眼底检查。所有病例均经口插管,气管插管在无菌操作下完成,时间一般<20s。HFOV治疗:使用Stephanie及Sensor Medics公司生产的3IOOA型高频振荡呼吸机的高频振荡通气模式,初始参数:振荡频率(F)10~15Hz,压力振幅AP15~30 cmH2O,偏置气流(Bias Flow)6~8L/min,平均气道压(Paw)8~15 cm H2O,FiO20.6~1.0,吸/呼比(I/E)33%,并以可视胸廓显著振动为度,并根据血气分析及临床表现及时调整呼吸参数,注意上机时间加强呼吸道管理,时间控制在1~7d,平均3.5d,每2h进行叩击后背,气道湿化,吸痰1次,保持呼吸机管道每日更换,插管1周以上者及时更换气管插管。CMV治疗:采用德国Drager Babylog8000或Drager Evi-ta4呼吸机。起始参数选择FiO20.6~1.0,频率40次/min,吸气时间0.5s,吸气峰压(PIP) l8~24 cmH2O,呼气末气道正压(PEEP)4~6cm H2O,根据血氧情况及动脉血气分析结果调整呼吸机参数。
1.4 疗效观察
①显效:患儿生命体征稳定,呼吸困难症状、体征消失,肤色红润,胸片特征性改变消失,X线胸片显示肺通气状况明显改善,血氧饱和度>95%,并逐渐脱离呼吸机支持,未出现“支气管充气征”;②有效:患儿生命体征稳定,呼吸困难症状、体征缓解,X线胸片显示肺通气状况有所减轻,血氧饱和度>90%;③无效:患儿生命体征不稳定,呼吸支持持续进行,胸片无明显改变,未脱离呼吸机支持,甚至病情加重。
1.5 统计学分析
采用SPSS11.0软件,数据以均数±标准差表示,多组间比较采用方差分析,计数资料比较用χ2检验。P<0.05为差异有统计学意义。
2 结 果
2.1 两组临床血气分析值和氧合指数比较
HFOV组患儿的血气分析值和氧合指数明显优于CMV组,差异有统计学意义(P<0.05),见表1。

表1 两组临床血气分析值和氧合指数比较
2.2 两组并发症的发生率比较
HFOV组发生气胸、肺气漏、慢性肺疾病等并发症低于CMV组(P<0.05)。见表2。
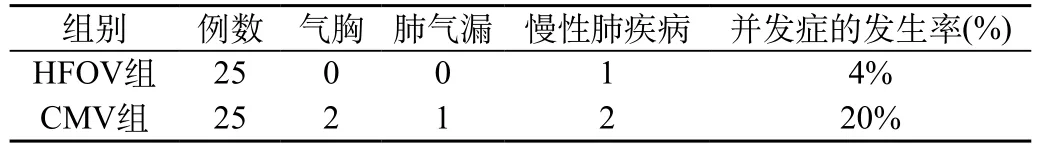
表2 两组并发症的发生率比较
3 讨 论
呼吸窘迫综合征(RDS)是新生儿最常见的危重症之一,由原发或继发性缺乏肺泡表面活性物质而引起肺泡壁透明膜、肺不张,最终导致进行性呼吸困难和呼吸衰竭的一种严重肺部疾病。该病病死率较高,以早产儿多见,胎龄越小、体质量越低发病率越高。早产儿肺泡表面活性物质的不足导致的肺泡萎缩,通气换气功能障碍,影响肺的气体交换,造成严重低氧血症,酸中毒,导致严重的肺部感染,最终造成呼吸衰竭。研究认为,新生儿呼吸窘迫综合征发病多在出生后6~12h内发病,出生后的72h产生的PS一般均可维持正常呼吸,病情严重者大多在3d内死亡,以生后第2天病死率最高,提高该病治愈率的有效方法是在Ps缺乏阶段加以补充或者用机械通气维持呼吸,协助早产儿度过72h,提高生存率。新生儿呼吸窘迫综合征主要通过机械通气和肺表面活性物质替代法治疗[2],随着外源性肺泡表面活性物质(PS)和常频机械通气的使用,该病的死亡率明显降低,但胎龄<32周的早产儿发病率仍较高。虽然在临床上机械通气和肺泡表面活性物质(PS)对于新生儿呼吸窘迫综合征的治疗已经取得良好疗效,但PS价格昂贵,不宜被患者接受,同时机械通气在应用时容易导致的氧中毒及肺气漏、肺出血、早产儿视网膜病(ROP)和慢性肺部疾病等并发症,甚至颅内出血。由于常频机械通气存在低通气压力不能很好改善肺血氧合和高通气压力易导致肺组织损伤等缺陷,故其临床应用受到一定限制。目前临床上对于该病的治疗广泛采用高频振荡通气,高频振荡通气(HFOV)是20世纪80年代国外发展起来的一种新型机械通气方式,HFOV对治疗具有新生儿呼吸窘迫综合征指征的患儿有明显的效果,因此患儿的病死率大幅度下降。高频振荡通气是一种不同于常频通气的通气方式,该技术采用肺保护通气策略,它使用高频率、小潮气量,将喷射气流通过开放的气道送入肺内,能够在不增加气压伤的前提下有效提高氧合率,使萎陷的肺泡复张,让患儿的肺容量达到最佳状态,以较高频率的振荡产生双向变化而实现有效气体交换,使肺内气体分布最大限度地处于均匀状态,减轻肺局部扩张。高频振荡通气是超生理通气频率的一种肺泡通气方式,其优点在于能够维持小气道开放,减少容量和压力的变化,可以在短时间内通过高速流动的气体增加弥散和对流,在最低的气道压下进行气体交换,能使肺泡直接通气,均匀膨胀,从而加速组织的气体交换,抑制内源性表面活性物质的合成,促进肺血的氧合,改善患儿的氧和指数,改善缺氧和加速二氧化碳排出,迅速纠正低氧血症,缩短病程,提高患儿的生存机会[3]。近年来,由于HFOV是低潮气量、低呼吸压力变化和超生理通气频率的特点,用于CMV治疗失败的重症呼吸衰竭患儿有效。目前,欧美等发达国家都巳将HFOV作为NICU的主要治疗手段,可减少体外膜肺的治疗,在危重新生儿的救治中发挥了很好作用。本资料结果表明,新生儿呼吸窘迫综合征患儿经高频振荡通气治疗后PaCO2明显下降,缺氧症状迅速缓解,改善肺的通气血流比例,同时需氧浓度明显下降,氧合增加,患儿自主呼吸频率受振荡波影响也有所提高,提示HFOV在改善肺换气功能的同时,也能迅速有效地改善肺通气功能,降低了发生氧中毒的概率和预防了早产儿的视网膜病的发生。本资料以常见的肺气漏、肺出血等并发症为评价指标,比较两组的发生率。HFOV组未出现肺气漏及气胸,HFOV通过其恰当的肺复张策略使肺泡重新扩张,能较恒定的MAP支撑肺泡阻止肺泡萎陷,并维持最佳肺容量及平均气道压力,使肺内气体分布均匀,增加氧合。同时,使早产儿肺复张后处于最佳状态并保持容量恒定,可产生持续的压迫止血作用,是安全、可靠的新型机械通气方法。
[1] 杜立中.选择性剖官产与新生儿呼吸窘迫的关系[J].中国儿童保健杂志,2010,18(5):355.
[2] 晓芳,黄雷,施丽萍,等.选择性剖宫产与足月儿呼吸窘迫综合征59例临床分析[J].浙江预防医学,2008,20(11):52.
[3] 曾凌空,李文斌,潘睿.肺表面活性物质蛋白B基因多态性与新生儿呼吸窘迫综合征易感性的研究[J].中国循证儿科杂志,2011, 6(1):38-41.
R722
B
1671-8194(2013)17-0251-02

