常见骨科问题10:社区创伤急救常见问题
石继川 杜心如
【关键词】骨科;外科;社区急救
严重躯干或四肢损伤的患者在基层医院很常见,在来不及转诊至上级医院时,为了尽量缩短就诊时间,救治常需在社区进行。社区医生积极地参与抢救,对挽救伴有严重低血压、心脏停搏、外出血的危重患者的生命意义重大,但也存在一些容易忽视的问题,认识这些可以有效提高救治效果。现笔者就常见的几个问题进行讲解。
根据患者病情,判断是否需要紧急转院
根据患者的院前资料由经验丰富的医生对病情进行快速评估, 下列危重患者需要简要复苏和尽快实施手术(见表1) 。
常被忽略的全身情况
低体温
低体温仍然是严重创伤患者的常见症状。
严重创伤患者出现低体温原因很多,包括:(1)术前低血容量性休克影响供氧和耗氧,进而使产热下降 ;(2)患者受伤时中毒导致血管舒张进一步减少产热;(3) 救治过程中处理不当可能使休克患者散热增加,如将患者至于低温房间复苏,充分暴露后,未予患者头帽且躯干四肢无厚毛毯遮盖或者没有加温系统;(4)输入未加温的晶体液和红细胞悬浮液;(5)天气寒冷;(6)给予肌松药预防颤栗,予麻醉药预防血管收缩,暴露非手术区域,在低温手术间予患者切开一处或多处体腔并用未加温的晶体液冲洗,这些是开胸术和剖腹术中导致患者体温进一步下降的原因。
上述多渠道的热量丢失并不能完全被休克患者所产热量代偿,如何纠正低体温是重要问题(见表2)。
酸中毒
严重创伤患者长期低血容量性休克导致持续代谢性酸中毒,此时即使足够容量灌注也可能继发不可逆的心输出量减少、低血压、频发室性心律失常,形成恶性循环。而且酸中毒可以引起β肾上腺受体解偶联,对内生性和外源性儿茶酚胺类反应下降。酸中毒通常还会伴有低体温和凝血障碍。持续代谢性酸中毒是低血压时肌体进行无氧代谢的表现。
凝血障碍
急诊创伤患者在行开胸术、剖腹术或其他大手术操作中发生凝血机制紊乱性出血较常见。复苏时无温暖的新鲜血液而以晶体液和冷冻红细胞悬浮液替代补充容量损失会导致稀释后凝血因子不足、低体温,出现继发凝血异常。低体温会抑制凝血级联瀑布反应相关酶的活性和血小板的功能,即使在有力的成份补充(1U新鲜冷冻血浆∶4U压缩红细胞)的情况下也不例外。
腹腔间隔综合征
腹腔间隔综合征是指体壁和腹部器官供血量下降,当腹腔内压力升高超过临界值时对呼吸、心血管、中枢神经系统继发产生的影响。腹腔内测压较准确,但目前社区医院较少应用。腹压直接测量法是通过插入连接测压计或传感器的腹膜内导管测量。而在临床操作中,间接法具有可行性(即膀胱内、胃内、下腔静脉导管测压),临床经常用到。腹腔内高压临床及实验室表现见表3。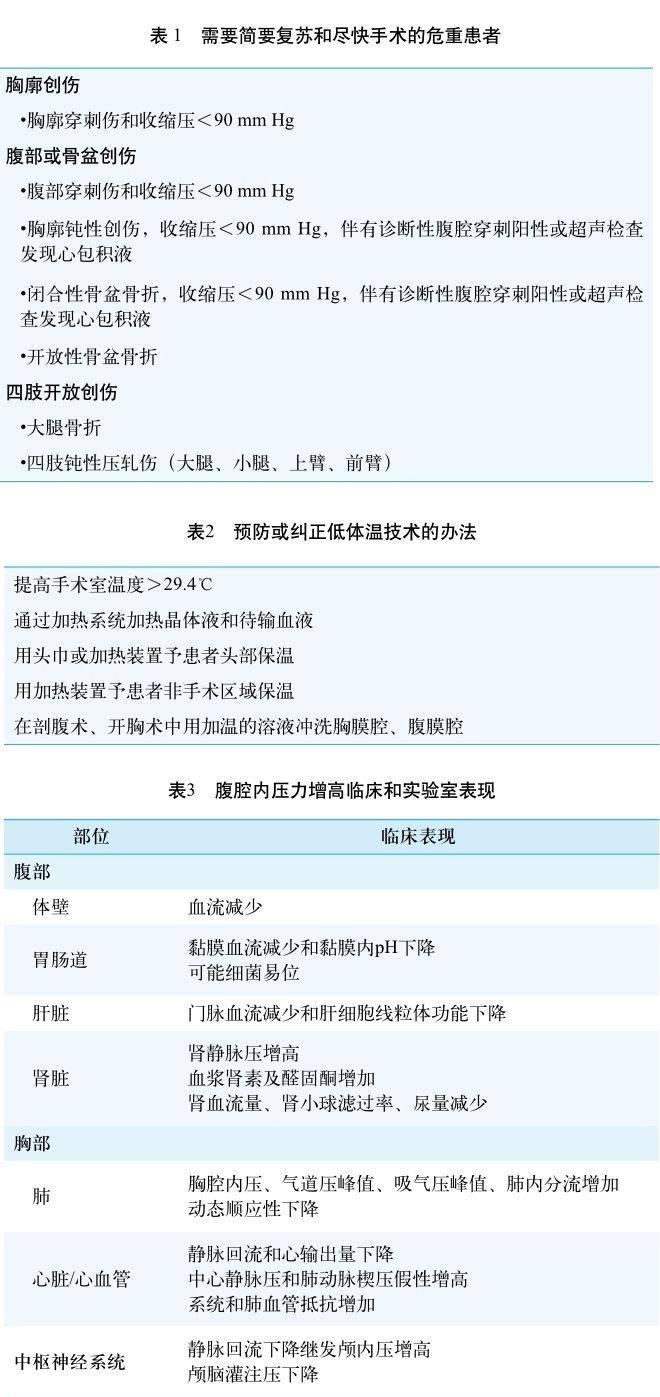
附1:腹腔间隔综合征分级
1996年首次提出腹腔间隔综合征分级体制。同时附腹内压间接测量后处理建议(见表4)。腹内压达到25 mm Hg是腹腔间隔综合征减压指征。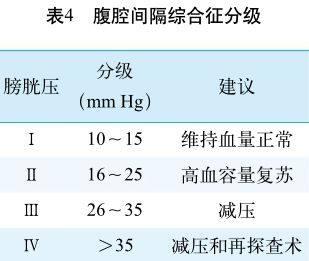
附2:腹腔间隔综合征预防和处理
可以通过保留高危患者正中剖腹术的切口(见后)预防腹腔间隔综合征。由于这种综合征能在创伤或复苏后出现迟发表现,甚至在没有腹部损伤(继发腹腔间隔综合征)的情况下出现,因此仍然有临界损伤或疾病的患者需要治疗。 腹腔镜探查减压,插入血管探针及腹膜透析导管排出腹膜内液体。 另一个有效方法是应用持续腹部负压(CNAP)装置。
继发性腹腔间隔综合征
腹腔间隔综合征也可能发生于非腹部损伤的患者。现认为这种继发性腹腔间隔综合征由胃肠道缺血及再灌注损伤,腹部脏器毛细渗漏综合征引起。此类患者都出现严重损伤,脓毒症,烧伤面积超过全身体表面积40%,通常>70%。 据报道,继发腹腔间隔综合征诊断时间范围是损伤后3小时~9天,据报道病死率为65.5% 。
腹部灌注压
腹部灌注压为平均动脉压-腹内压,把动脉pH值、碱缺失、动脉乳酸根、尿量作为停止复苏和生存率的判定点。在腹内压增高的患者,当灌注压为50 mm Hg时可作为停止复苏的潜在终点。据统计,就腹内高压及腹腔间隔综合征的患者而言,腹腔灌注压值优于其他预测患者生存率的判断指标。
再次手术
社区是创伤控制的首要关键点,早期处理得当对后期治疗意义重大,能够及时发现上述问题并尽快处理或转到有救治条件的医院至关重要。再次手术通常发生在外伤手术后48至72小时内。休克复苏后患者处于多尿恢复期,血压正常,没有凝血功能障碍的患者可以进行再次手术。
创伤早期的正确处理对于后续治疗及预后意义重大,成功的关键因素之一就是需要社区医生和专科医生的共同努力和无缝衔接,所以在掌握一些创伤救治常识的的基础上,及时发现上述问题极为重要。

