前列腺癌筛查:调和初级保健和专科的视角矛盾
Richard M.Hoffman,Michael J.Barry,Richard G.Roberts,Harold C.Sox
1 癌症筛查:初级保健视角与专科视角
初级保健医生应该采用由专科医生制定的指南吗?我们认为答案应该取决于证据的质量和指南的适用性和可行性。与初级保健医生相比,专科医生接触更多疾病晚期的患者。无论是初级保健医生还是专科医生,其目标都是降低患病率和死亡率,但是后者不像前者,需要综合衡量患者的所有疾病。因此,当专科医生提出筛查指南时,两者的视角就会出现冲突。下面我们通过年轻男性前列腺癌筛查的例子予以说明。
1.1 提早筛查的理由 过去由于证据的不确定性,专科医生与全科医生制定的前列腺癌筛查指南有很大差别。后来证据质量得到提升,筛查建议终于达成一致:应该向男性告知筛查的利弊。如今,两个卓越的专科团体制定了严格遵循知情同意的指南,却将筛查的建议年龄提前。这些指南充分说明了视角不同所导致的结果。
2009年,美国泌尿学会(AUA)发布了一项前列腺特异性抗原(PSA)筛查指南。由一个专科医生为主的多学科小组制定,这项指南对男性前列腺癌筛查年龄进行了修改,指出“进行基线PSA测试(充分知情)的年龄(由50岁)提前到40岁。”美国国家综合癌症网络(NCCN)组建了一支以专科医生为主的多学科小组,也建议将男性基线PSA测试的年龄提前到40岁。
AUA和NCCN指南的适用对象是为患者提供筛查咨询的医生。由于大多数人在初级保健机构接受预防服务,因此这些指南的实施很大程度上落到了初级保健医生的肩上。向患者解释PSA筛查的利弊本需要长时间的讨论,但事实上这种讨论很难发生。美国预防服务专责小组(USPSTF)目前建议提供35种预防服务,这些服务基本保证中-高级净利益。调查人员发现初级保健医生每天需要花费7.4 h用来提供这些推荐服务。初级保健就诊时间如此仓促,是否有足够的证据证明在40岁开始PSA筛查的净利益值得付出额外的咨询时间?
1.2 提早筛查的证据 2009年2项大型随机化筛查试验——美国前列腺、肺、结直肠和卵巢癌筛查试验(PLCO)及欧洲前列腺癌随机筛查试验(ERSPC)发表后,AUA和NCCN发布了最新指南。在PLCO中,受试者年龄介于50到74岁之间,筛查并未降低前列腺癌死亡率,不过对照组筛查情况也很普遍。ERSPC报告称筛查使55~69岁男性前列腺癌死亡率降低20%。筛查使绝对死亡率降低不到1/1 000,意味着在9年随访中,每筛查1 400多名男性,可防止1例前列腺癌死亡。应当对筛查所致的微小的死亡率降低与其潜在危害(包括假阳性试验、过度诊断和治疗并发症)进行衡量比较。
前列腺癌的流行病学特点和下述结果对于将PSA筛查年龄提前到40岁是支持还是反对呢?2007年共有29 093例前列腺癌死亡病例,约96%发生在60岁及以上的男性中,只有约100例(3%以下)发生在50岁及以下的男性中。我们缺少直接证据证明在40岁进行基线PSA测试能够降低60岁以后的死亡率,而ERSPC却提出了相反的证据。虽然没有算入筛查有效性的评估中,但是年龄在50~54岁的男性参与了ERSPC的随机化试验。经55 000人年随访后,6例前列腺癌死亡发生在筛查组,4例发生在对照组。一项基于ERSPC的决策模型研究和人口数据表明,与50岁进行常规筛查相比,40岁进行筛查在每1 000名男性中减少的前列腺癌死亡病例不到1个。
其他关于提早筛查的讨论都是基于非直接证据。NCCN根据在40岁进行PSA测试能够防止“令人悲痛的早死”的论断制定了一项类别为2B的建议(由于证据水平较低未达成一致意见)。AUA指南推断,在40岁得到诊断,能够治愈一些预期在55~64岁死亡的男性。他们的理由是年轻男性体内的癌症比老年男性可治愈性高,依据是观测数据中显示的根治性前列腺术后的癌症特点和PSA发展的低风险性。如果没有对照试验中积极治疗带来更高生存率的证据,就无法证实上述论断。另外一个理由是,年轻男性中PSA的高度特异性可能会减少前列腺活检的数量。而对40多岁的男性降低PSA活检门槛以提高测试的敏感度,那特异度就必然会降低。最后,AUA的作者提出在40岁时得到PSA基线水平,便于日后计算PSA速度和决定筛查间隔。对ERSPC和前列腺癌预防试验数据的分析表明,测量PSA速度并不能明显地改善整体PSA的预测值。
支持40岁做前列腺癌筛查的论断在流行病学证据、决策模型和ERSPC证据面前显得很无力。美国癌症协会曾在很多保守性指南之前率先推荐癌症筛查,此次在其最新筛查指南中提出,50岁之前的筛查讨论仅限高风险男性(非裔美国人及一级亲属家族病史)。2012年5月,USPSTF发布声明,不建议对任何健康男性进行筛查,无论年龄、种族和家族史。
2 制定初级保健相关的筛查和预防指南
狭义来讲,这两项专科指南虽然基于未经证实的假说而非直接证据,但出发点是好的,或许能够稍微降低前列腺癌的发病率和死亡率。然而,从广义上来看,没有直接获益证据就提出筛查计划会把我们领入一个错误的方向——远离日益提升的证据标准——走向将专家意见奉为圭臬、为了少数人的利益将多数人暴露于危害风险的误区。
遵循AUA和NCCN建议的直接结果就是扩大了筛查咨询的人群。这会减少初级保健用于提供已经验证的筛查和预防服务的时间。而且,当法律体系认为这些指南代表着社区服务标准时,那些未遵循指南的初级保健医生就可能被牵涉到医疗法律案件中。值得注意的是,在USPSTP指南发布后,AUA已经十分积极地向媒体、立法者和患者传递提前筛查的讯息。
我们所期望的是,指南制定小组最终能够在方法学问题上达成一致,如专家小组的最优构成,什么样的科学证据才足以被取用及如何避免在指南制定过程中脱离证据。要强化指南制定过程,指南制定小组及外部审核小组应包含全科医生和证据合成专家。指南应基于对证据的系统评估,而非仅仅专家意见。用于对证据质量和推荐力度进行分类的推荐、评估、发展和评价分级(GRADE)系统的广泛应用是在正确方向上迈出的重要一步。医学研究所近期发布了《临床实践指南制定者行为标准》(见表1),美国癌症协会将遵循这些原则。
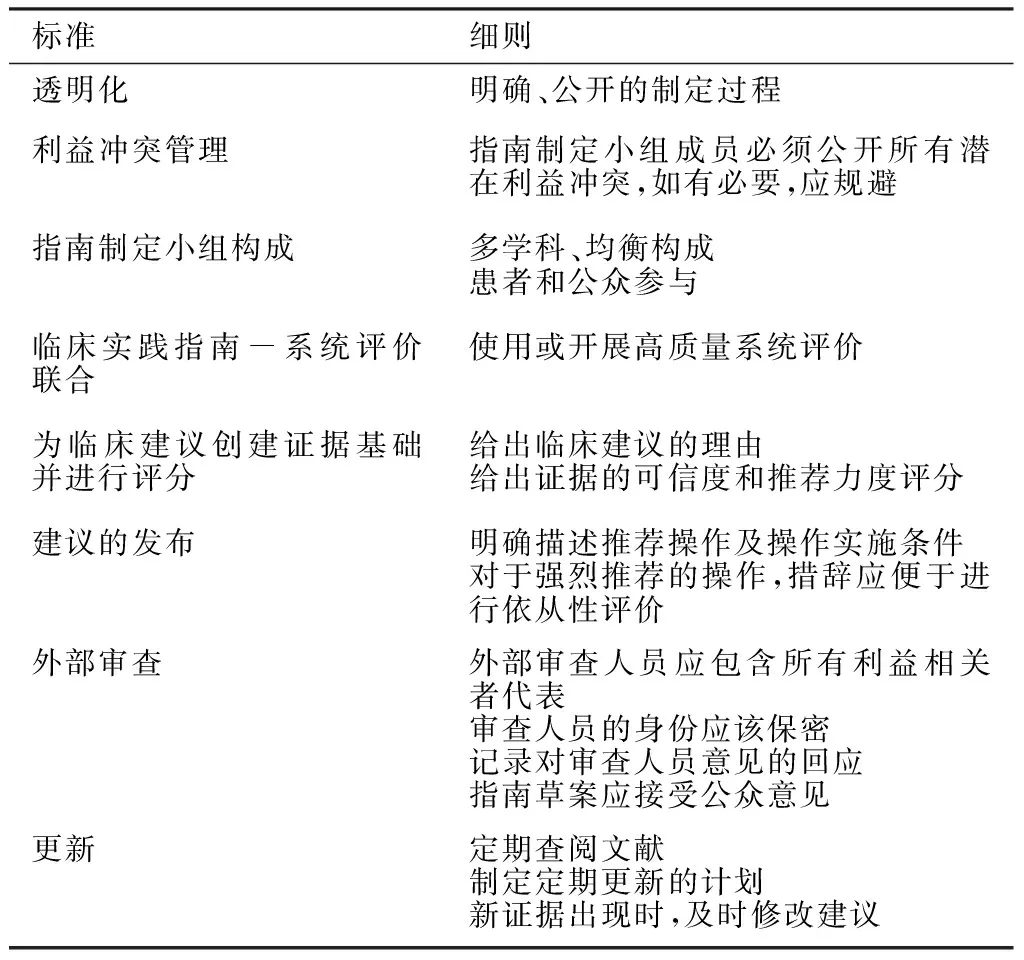
表1 临床实践指南制定标准——医学研究所
大多数初级保健医生没有时间来研读指南并形成自己的独立意见。作为一种重要的趋势,初级保健从业者协会开始审查专科指南。美国内科医师学院正在制定《临床指导声明》,美国家庭医师学会开始实施针对其他机构制定的指南的循证评估机制。针对制定和评估指南可靠性的GRADE和医学研究所标准的发布及初级保健从业者协会在筛选专科指南方面所做的努力是令人振奋的。这种支持将赋予医生选择适用于初级保健的指南的权利,使他们能够为患者提供效果和价值已被证实的服务。
〔Richard MH,Michael JB,Richard GR,et al.Reconciling primary care and specialist perspectives on prostate cancer screening [J].Ann Fam Med,2012,10(6):568-571.〕

