鼻NK/T细胞淋巴瘤的检测诊断
张晓红
鼻NK/T细胞淋巴瘤的检测诊断
张晓红
鼻NK/T细胞淋巴瘤是近年来经免疫组织化学及分子生物学技术证实的一个独立的疾病实体,是发生于鼻部的淋巴结外具有特殊形态学、免疫表型及生物学行为的非霍奇金淋巴瘤(NHL)[1]。由于该病较少见,早期常表现为鼻塞、流涕、咽痛等不典型症状,易误诊为鼻窦炎、咽炎[2],其诊断需病理确定,由于病变部位的特殊性,往往需行多次活检才能确诊,易延误治疗。因此如何有效地对该病在早期作出正确诊断显得十分重要,而取材方法对首次确诊的意义重大。近年来,笔者运用活检前经鼻腔处理,并结合CT检查,在影像密度增高影处重点区域重点取材活检,较之常规活检效果更理想,现报道如下。
1 资料和方法
1.1 一般资料 选取2010-04—2011-09我院收治的经病理形态学及免疫组化酶标法证实的原发性鼻腔NK/T细胞淋巴瘤患者12例,男9例,女3例;年龄32~71(44±1.8)岁;病程1~18(6±0.8)个月。临床表现:12例患者主要症状均为鼻塞,4例为间歇性,8例为进行性加重;2例伴发热;6例伴有水样分泌物,1例伴血性分泌物;1例伴咽痛;3例伴鼻翼部肿痛。双侧鼻腔病变1例,单侧鼻腔病变11例(左侧4例,右侧7例)。鼻内镜检查:病变位于鼻前庭4例、鼻中隔2例、鼻中隔及下鼻甲2例、下鼻甲4例。另择2008-04—2010-03我院收治的经内镜下常规取材活检证实的原发性鼻腔NK/T细胞淋巴瘤患者15例,男11例,女4例;年龄34~75(46±1.6)岁;病程2.2~20个月,平均(6.5±0.7)个月。临床表现:15例患者主要症状均为鼻塞,6例为间歇性,9例为进行性加重;4例伴发热,8例伴有水样分泌物,1例伴血性分泌物;2例伴咽痛;4例伴鼻翼部肿痛。双侧鼻腔病变3例,单侧鼻腔病变12例(左侧5例,右侧7例)。鼻内检查:病变位于鼻前庭5例、鼻中隔2例、鼻中隔及下鼻甲3例、下鼻甲5例。两组患者性别、年龄、临床表现及鼻内镜检查的差异均无统计学意义(均P>0.05)。
1.2 方法
1.2.1 检查方法 实验组采用GE light speed 16排CT扫描仪,患者取仰卧位,取轴位和冠状位扫描,范围从额窦始至蝶窦止,图像层厚和层距分别为3~5mm。其中9例进行了平扫和增强扫描,另3例仅行单纯平扫。增强扫描方法为高压注射器经肘静脉注射非离子型造影剂100ml,注射速度3ml/s。
1.2.2 活检方法 实验组:活检前经鼻腔处理,并结合CT表现,影像密度增高影处重点区域重点取材活检。活检前给予0.9%氯化钠溶液冲洗鼻腔,清理坏死假膜,用1%地卡因加少许1‰肾上腺素棉片(高血压患者用1%地卡因加少许1%麻黄素)行鼻腔表面麻醉并收缩鼻腔黏膜,动作轻柔,避免损伤黏膜造成出血而影响视线,经鼻内镜(0°,30°)直视下用吸引器吸净鼻腔分泌物后,结合CT影像,用鼻内镜器械中的咬切钳以“咬切”[3]的方式,多点取材活检。取材部位在溃疡边缘即正常组织与异常组织交接处[4]以及CT影像密度增高影处,去除表面坏死组织深部咬取,避免挤压,行常规病理与免疫组织化学检查。对照组:不进行鼻腔处理,不结合CT检查,根据经验行内镜下常规取材活检,大多在肿块、溃疡、糜烂处取材。
1.3 统计学处理 采用SPSS13.0统计软件,率的比较采用Fisher确切概率法。
2 结果
2.1 实验组CT检查结果 鼻部CT检查均发现鼻腔内软组织肿块,除1例为双侧病变,其余均为单侧病变,位于一侧鼻腔内,多数位于鼻腔前部或鼻前庭,左侧4例,右侧7例,与鼻甲分界不清,鼻道和副鼻窦开口不同程度堵塞;3例病变堵塞同侧后鼻孔。3例有鼻甲、鼻中隔和窦壁骨质侵蚀样破坏,呈筛孔样低密度区、密度不均匀减低等改变。5例有鼻面部软组织增厚,皮下脂肪层模糊,密度增高。1例肿瘤侵犯同侧上颌窦,内侧壁筛孔样骨质破坏,翼腭窝、眶尖等结构规则,未见肿瘤侵犯。增强扫描示病变中等程度强化,实性肿块强化均匀。
2.2 活检结果 实验组患者首次活检确诊11例(91.67%),其中常规病理检查诊断淋巴瘤4例,另7例通过免疫组织化学检查确诊。首次活检失败者(1例)病理报告为黏膜慢性非特异性炎症,再次取材后经免疫组化后确诊。对照组患者首次活检确诊7例(46.7%),其中常规病理检查诊断淋巴瘤1例,另6例通过免疫组织化学检查确诊;行第2次活检确诊5例,最终通过免疫组织化学检查确诊;余3例均行第3次活检后通过免疫组织化学检查确诊。两组患者确诊情况的比较见表1,可见实验组1次活检确诊率明显高于对照组(P<0.05)。
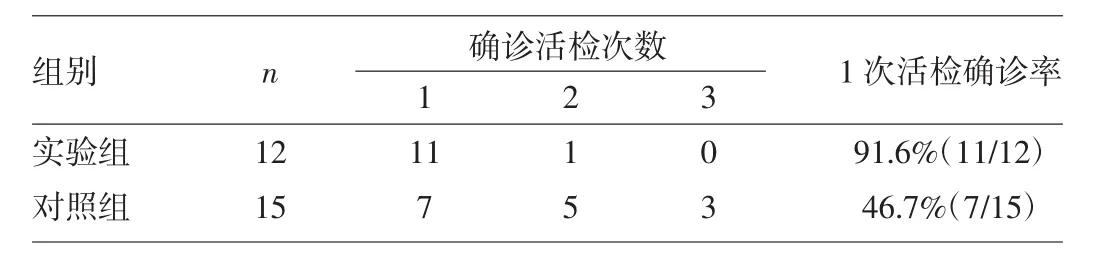
表1 两组患者确诊情况的比较
3 讨论
鼻NK/T细胞淋巴瘤是一种特殊类型的恶性淋巴瘤,肿瘤细胞既表达T细胞分化抗原又表达NK细胞相关抗原,既往称之为致死性中线肉芽肿、中线恶性网状细胞增生症、鼻T细胞淋巴瘤、侵袭性NK细胞淋巴瘤等[5]。该病好发于中老年人群,中位年龄50岁,男性多发[6]。
鼻NK/T细胞淋巴瘤的临床表现不典型,早期病变多局限于一侧鼻腔,常原发于下鼻甲或鼻前庭,易侵犯鼻中隔,病情进展可侵及副鼻窦、眼眶、鼻咽腔和对侧鼻腔等邻近组织和器官,引起相应症状。其淋巴结转移率低。CT检查可见鼻中隔、下鼻甲及鼻底黏膜增厚、鼻道狭窄,随病情进展软组织密度逐渐充填鼻腔,以前部较为显著,下鼻甲大部受累时鼻腔前部病变也很明显,平扫密度较均匀,增强后轻至中度强化[7]。
目前,鼻NK/T细胞淋巴瘤的确诊主要依靠病理学检查,尤其是免疫组化检查。病理诊断准确与否的关键在于取材,如何提高取材的精确性,是我们一直探索的问题。本院早期(2008-04—2010-03)多采用内镜下常规取材活检,首次活检确诊率并不高(46.7%),多经二次以上活检才被证实活检方法有待改进。自2010年4月以后,我院采用了活检前行鼻腔冲洗,并清除鼻腔坏死假膜,同时结合CT片表现,在影像密度增高影处重点区域行深部大块重点取材的方法,本组12例患者中11例1次活检即确诊,首次活检确诊率达91.67%,明显高于对照组。
综上所述,活检前进行鼻腔冲洗,并清除鼻腔坏死假膜,同时结合CT片表现深部大块重点取材,能明显提高一次活检的确诊率,值得临床借鉴。
[1] 黄选兆,汪吉宝,孔维佳.实用耳鼻咽喉头颈外科学[M].2版.北京:人民卫生出版社,2010:258-259.
[2] 任小东,蒋晓平,温碧隆.原发于鼻腔鼻窦恶性T/NK细胞淋巴瘤临床分析[J].临床耳鼻咽喉头颈外科杂志,2008,22(5):220-225.
[3] 王海,张曙,石群立.鼻型NK/T细胞淋巴瘤研究进展[J].中华肿瘤防治杂志,2008,15(24):1909-1912.
[4] 石磊,郑慧媛,郭新建.鼻腔NK/T细胞淋巴瘤免疫组化表达及临床分析[J].青海医药杂志,2009,39(6):13-15.
[5] 王灿敏,张速勤,李兆基.鼻(鼻型)NK/T细胞淋巴瘤的治疗方法探讨[J].临床耳鼻咽喉科杂志,2003,17(5):264-265.
[6] Ooi G C,Chim C S,Liang R,et al.Nasal T2cell/natural killer cell lymphoma:CT and MR imaging features of a new Clinicopatho-1ogic entity[J].AJR,2000,174(4):1141-1145.
[7]罗昭阳,张宽.鼻腔NK/T细胞淋巴瘤的CT及MRI表现[J].中国临床医学影像杂志,2008,19(10):685-687.
2012-01-13)
(本文编辑:欧阳卿)
314400 海宁市中医院(海宁市肿瘤医院)耳鼻喉科

