从“肾主骨”谈高泌乳素血症妇女血清雌二醇及泌乳素水平与骨密度关系*
马 霞,吴国光,潘艳丽,焦宏官,张 晶,储戟农△,朱 玲
(1.北京首都国际机场医院,北京 100621;2.中国中医科学院中医药信息研究所,北京 100700)
高泌乳素血症是指因各种原因引起的外周血泌乳素(PRL)异常升高,致使临床上出现月经量减少或稀发甚至闭经,并伴有溢乳、不孕或习惯性流产等症状的临床综合征[1],属中医学“月经失调”、“闭经”、“乳泣”、“不孕”等范畴。清·傅山《傅青主女科》有:“经水出诸肾”,“经水早断,似乎肾水衰涸”,强调了闭经与肾的密切关系。《素问·宣明五气》曰:“五脏所主……肾主骨。”《素问·阴阳应象大论》认为“肾主骨髓”,充分说明肾精之盛衰直接关系到骨骼强健与否,同时说明肾与人体的内分泌之前存在有必然联系。现代医学认为,绝经后妇女BD明显减低,而且与血E2水平呈显著正相关[2]。诱发绝经前妇女BD减低的危险因素包括过早绝经、卵巢切除、先天性性腺发育不全(Turner’s综合症)、运动性闭经、神经性厌食和高PRL血症等[3]。高PRL血症在继发闭经患者中发病率可高达25%~30%。国外报道PRL血症闭经妇女有不同程度的BD减低。PRL是否直接作用于骨组织存有不同意见,国内有关报道较少。本文目的在于了解我国高PRL血症BD变化[4],并探讨引起BD变化的原因。
1 资料与方法
1.1 一般资料
1998年1月1日~2009年5月31日在我院就诊的闭经女性患者。①正常对照组(A组),本地区健康女职工30例,20~42岁,月经规律;②高 PRL血症组48例,22~45岁,包括闭经组39例(B组)和月经正常组9例(C组)。29例闭经妇女做BD测定时,已于溴隐亭治疗2~36个月(平均12个月),但血清PRL水平均未降至正常;③高PRL正常闭经组(D组)40例,20~40岁,包括过早绝经16例,下丘脑-垂体性继发闭经18例。上述各组肝、肾和甲状腺功能正常,测定前(1个月内)未服用雌、孕激素,溴隐亭和其他影响BD的药物。
1.2 方法
1.2.1 血清 E2、PRL、T水平测定 所有受试者在做BD测量的同时,取肘静脉血(正常对照组和高PRL血症月经正常组在月经周期卵泡早期采血),分离血清,放免药盒均为天津利科生物科技有限公司提供)。质量控制符合要求,批内、批间差异,E2和T均为10%,PRL分别<10%及14%。
1.2.2 BD测定 使用中国院子能科学研究院和北京广播技术研究所联合生产的BMD-4型骨密度分析仪,为单光子吸收法(SPA)测定,取桡骨远端1/3为测定点,测定桡骨 BD,重复测定误差 <3%。同时测定身高、体重,计算体重指数 BWI=(体重(kg)/体表面积(m2))。
1.3 统计学方法
各组数据间比较,分别采用New-Keuls检验法,用直线相关分析BD与其他各项指标的关系。
2 结果
2.1 各组间平均年龄、身高、体重和BWI均无明显差异,两闭经组的闭经时间相似(表1)
2.2 血清 E2、PRL、T水平结果(表2)
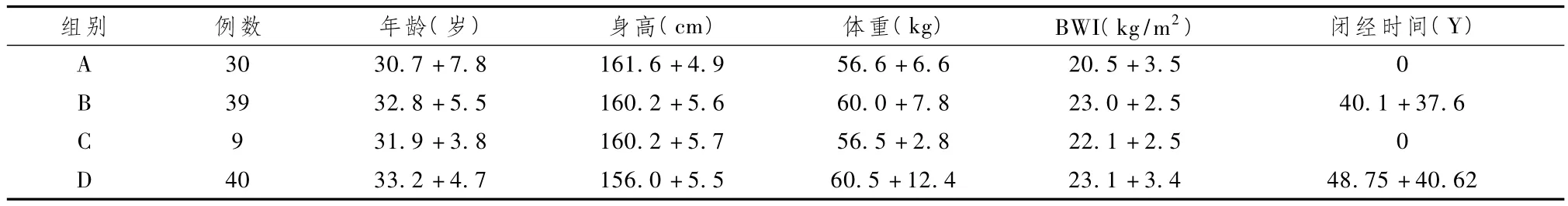
表1 各组平均年龄、身高、体重、BWI及闭经时间比较

表2 各组血清 E2、PRL、T水平结果
2.2.1 血清E2水平 高PRL血症闭经组和PRL正常闭经组血清E2水平明显低于正常对照组和高PRL血症月经正常组(均为P<0.01),两组间前者又明显高于后者(P<0.01),而高PRL血症月经正常组血清E2水平与正常对照组无明显差异。
2.2.2 血清PRL水平 高PRL血症闭经组和高PRL血症月经正常组血清PRL水平均明显高于正常对照组和正常闭经组(均为 P<0.01);而高PRL血症闭经组有明显高于高PRL血症月经正常组。(P<0.01)
2.2.3 血清T水平 各组间血清T水平均在正常范围,无明显差异。
2.3 BD测定结果
表2显示,高PRL血症闭经组和高PRL血症月经正常组 BD均明显低于正常对照组(P<0.05,P<0.01),两闭经组间前者又明显低于后者(P<0.01)。而高PRL血症月经正常组BD降低略低于正常对照组,却略高于高PRL血症闭经组,但均无明显差异。所有闭经妇女BD与血清E2水平程显著正相关(r=0.406,P<0.05),其中高 PRL血症闭经组BD与血清E2水平程显著正相关(r=0.341,P<0.05),而与血清 PRL、T水平及年龄、身高、体重、BWI及闭经时间均无显著相关。
3 讨论
中医学理论认为,肾藏精,精能生髓,髓能生骨,以促进骨骼的生长发育,并使之发挥正常的生理功能。如《素问·四时刺逆从论》云:“肾主骨生髓。”《四圣心源》说:“骨以立其干……髓骨者,肾水之所生也,肾气盛则髓骨坚凝而轻利。”陈永[4]等,从内分泌方面分析肾与骨骼的关系,指出肾精可以化血,血可以滋养骨骼。血液又可滋养动脉、并从干骺端动脉、骺动脉及骨膜动脉进入骨干,从中央管发出分支营养着哈弗斯系统,从而使骨骼生长、代谢而生生不息,同时也验证了“肾主骨”的理论。现代医学研究认为肾脏可分泌多种激素性物质,如肾脏肾素、促红细胞生成素、前列腺素、1.25-二羟维生素D_3等,参与体内钙、磷等代谢,并与垂体、甲状腺、甲状旁腺、肾上腺、卵巢、睾丸等内分泌器官关系密切[5]。
结果表明,高PRL血症闭经妇女BD明显低下,而月经正常者无明显改变,与 Klibanski[6,7]报道一致。Klibanski首先发现,高 PRL血症妇女桡骨 BD减低与血清E2水平呈显著正相关,而与PRL无关,认为雌激素缺乏显然是高PRL血症闭经妇女BD减低的直接或间接原因。Schlechte等[8]发现,高 PRL血症闭经妇女BD明显低于作为对照的PRL正常闭经妇女,因而认为雌激素水平不足并不是导致高PRL血症闭经妇女BD减低的关键环节,PRL对骨组织可能有直接作用。本研究发现,高PRL血症月经正常妇女 BD与正常对照组无明显差异,说明PRL对高PRL血症闭经妇女BD减低无直接作用,这与Klibanski的观点是一致的。
血清E2水平低下是过早绝经后妇女BD低下的主要原因,Cann等[9]也报道过早绝经妇女 BD较正常妇女明显减低。本文无论是高PRL血症闭经抑或是其他原因闭经妇女BD均明显减低,且所有闭经妇女血清 E2水平[10]与 BD显著正相关,说明高PRL血症闭经妇女BD减低的原因同绝经后妇女及其他原因闭经妇女一样,即血雌激素水平不足是导致高PRL血症闭经妇女BD减低的主要原因,月经正常与否是绝经妇女有否异常骨丢失的客观指标。这与Beverly等[11]的研究结果是一致的。
近年来,对高 PRL血症闭经妇女 BD与血清E2、PRL关系的多数研究认为,雌激素缺乏是BD减少的主要原因,但未发现BD与血清E2、PRL呈显著相关;并认为其他原因如体重、BWI和血清 T水平可能对 BD有不同程度的影响[12]。本文发现,高PRL血症闭经妇女BD与血清E2水平呈显著正相关,与多数报道不一致,且亦未发现其BD与体重、BWI和血清 T水平有显著正相关,均需进一步探讨。Schlechte[13]等研究发现,尽管高 PRL血症闭经妇女治疗后血清PRL水平正常,自然规律行,BD有一定程度增加,但仍明显低于对照组。Klibanski[14]却发现,治疗后的高PRL血症闭经妇女BD明显增加,而未治疗者随疗程延长有进行性骨丢失的倾向。本文高PRL血症闭经妇女BD明显减低,提示为预防可能发生的进行性BD减低,对高PRL血症闭经妇女BD进行及早治疗是必要的。
[1]傅淑清.中医妇科学[M].北京:人民卫生出版社,2005:676-680.
[2]蒋政,绝经前后妇女骨密度改变与血 E2水平[J].中华妇产科杂志,1987,22:232.
[3]Lam SY,et al.Ggnecological disorder and risk factors in Premenopaused woman predisposing to osteoporosis[J].Bri j.obstes Gynecol,2008,95:963
[4]卢化爱,绝经后骨质疏松发病率调查与预防[J].中国妇幼保健,2007,21:3033.
[5]陈永,周平,张婵.从内分泌学解释中医的“肾主骨”[J].现代中西医结合杂志,2008,17(3):350-352.
[6]周鹏,张艳军,贾媛.骨的内分泌作用与中医肾主骨理论再探[J].中华中医药学刊,2011,21(1):70-71.
[7]Klinanski A,et al.Decreased bone density in hyperprolactinemia women[J].N Engl J Med,1990;303:1151.
[8]Klinanski A,et al.Effects of prolaction and estrogen Deficiency in amenorrheic bone loss[J].J Clin Endocrinol Metab,1988,67:124.
[9]Schlechte ja,et al.Forearn and vertebral bone mineral in treated and hyper prolactinemic amenorrhea[J].J Clin Endocrinol Metab,1987,64:1021.
[10]Cann Ce,et al.Decreased spinal mineral content in amenorrheic women[J].JAMA,1984,251:626.
[11]关秀娟.雌激素及白细胞介质6与绝经后骨质疏松的关系[J].中华妇产科杂志,1998,33:300.
[12]Beverly MK,et al.Progressive trabecular osteopenia in with Hyperprolactinemlc amenorrhea[J].J Clin Endocrinol Metab,2002,75:692.
[13]Schlechte J,et al.A longitudinal analysis of premenopausal bone loss in healthy women and women with Hyperprolactinemia[J].J Clin Endocrinnol Metab,2002,75:698.
[14]Klinanski A,et al.Increased in bone loss after treatment of Hyperprolactinemlc amenorrhea[J].N Engl J Med,1986,315:542

