维持性血液透析合并感染住院患者的病原菌特点及其耐药性分析
付 温,李晓岚,芝 敏
(新疆医科大学第五附属医院,乌鲁木齐830011)
维持性血液透析合并感染住院患者的病原菌特点及其耐药性分析
付 温*,李晓岚,芝 敏#
(新疆医科大学第五附属医院,乌鲁木齐830011)
目的:探讨维持性血液透析合并感染患者的常见细菌谱及耐药情况。方法:对2010-2011年我院住院的维持性血液透析患者115例(住院次数192次)感染的病原菌及部位、病原菌的耐药性进行回顾性分析。结果:维持性血液透析住院患者中合并感染93次,感染率为48.4%。病原菌阳性培养次数为72次,阳性率为77.4%,其中肺部感染占51.6%,其次为血液感染及泌尿系感染,分别占22.6%与19.4%。肺部感染的病原菌以革兰阴性(G-)杆菌最常见,血液感染以革兰阳性(G+)球菌最常见,而泌尿系感染则各占50%。连续2年亚胺培南、美罗培南、头孢哌酮/舒巴坦、万古霉素对G+球菌及G-杆菌的耐药率都比较低,而其他抗生素的耐药率则有所变化。结论:维持性血液透析患者易合并感染,病原菌的耐药率通常较高,因此在抗生素的选择上应选择抗菌谱较宽且抗菌效力强的抗生素。病原菌的耐药性逐年在发生变化,故感染患者应及时行病原学检测,根据药敏试验结果选择合适的抗生素。
血液透析;感染;病原菌;耐药性
伴随血液透析技术的快速发展,尿毒症患者的生存情况已得到明显改善。然而,由于体液免疫及细胞免疫的损害,血液透析患者发生感染的几率明显高于正常人群。因此,对于血液透析患者感染的病原菌及其耐药性的了解将对我们合理选择抗生素及尽可能避免感染的发生提供帮助。
1 资料与方法
1.1 一般资料
选取2010-2011年我院肾病科住院的血液透析患者115例,共住院192次,其中男性72例,女性43例,年龄35~89岁。患者均采用碳酸盐血液透析,透析器选用聚砜膜14 L透析器,透析血流量为200~250 mL·min-1。
1.2 研究方法
采用回顾性分析方法,对于发生感染的维持性血液透析患者的病原菌及病原菌的耐药性进行分析。对计数资料采用SPSS 16.0进行卡方检验,检验水准α=0.05。
2 结果
2.1 维持性血液透析患者感染发生情况
2年期间,维持性血液透析患者115例,住院次数192次,感染发生次数93次,感染率为48.4%(93/192),病原菌阳性培养次数72次,阳性率为77.4%(72/93)。
2.2 维持性血液透析患者病原菌及感染发生部位
肺部感染为维持性血液透析最常见感染,共48例次,占总感染例次的51.6%(48/93),其中痰培养阳性27例次,阳性率56.3%(27/48)。肺部感染中以革兰阴性(G-)杆菌为主要病原菌,占48.1%(13/27),革兰阳性(G+)球菌与真菌感染分别占29.6%(8/27)和22.2%(6/27)。血液感染与泌尿系感染位居其次,分别为22.6%(21/93)与19.4%(18/93)。血液感染中以G+球菌为主要病原菌,而泌尿系感染G+球菌与G-杆菌各占50%。肠道感染2例,结果均为真菌感染(为大便涂片结果,因此未分型)。病原菌及感染发生部位统计见表1。
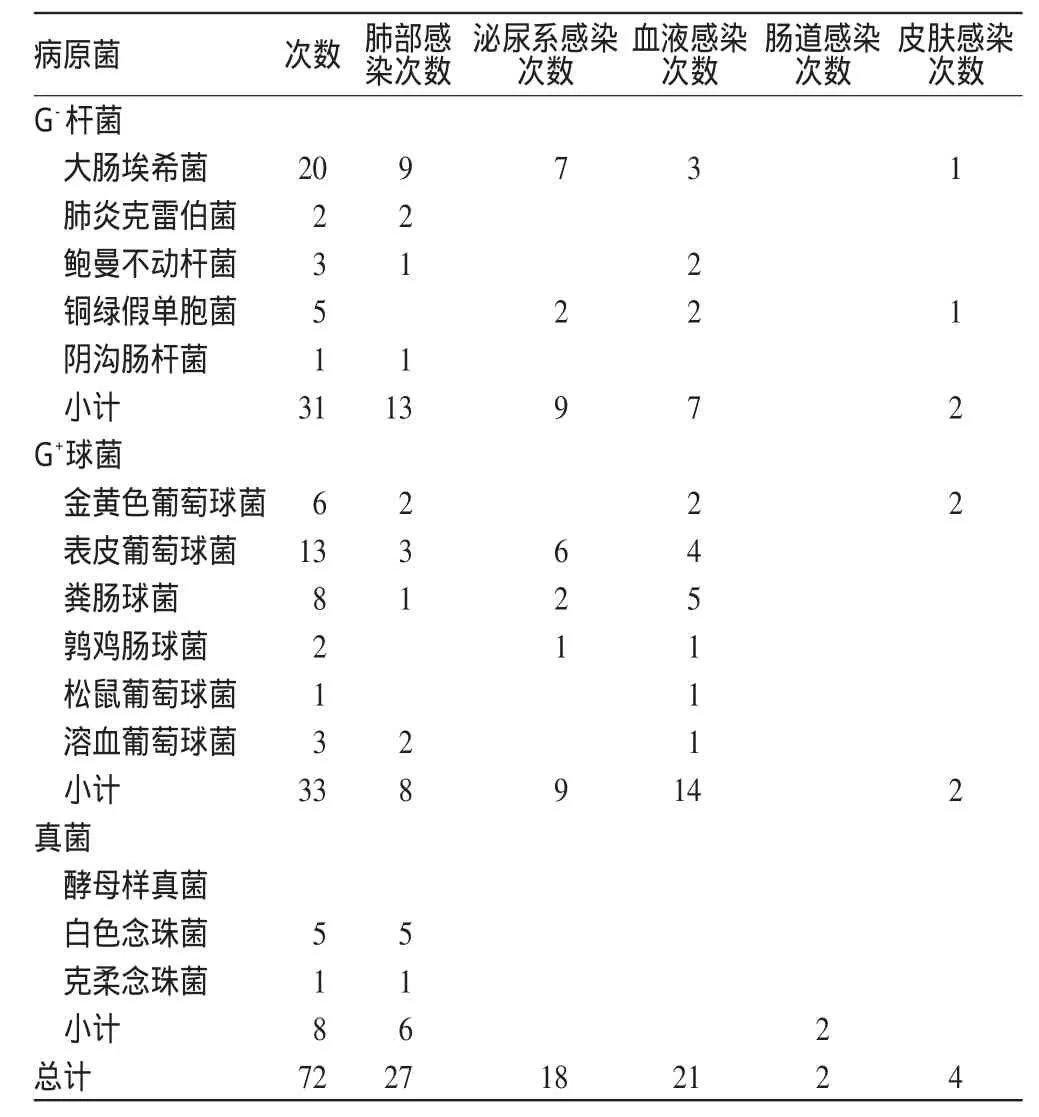
表1 病原菌及感染发生部位统计Tab 1 Relation between pathogen distribution and infection site
2.3 维持性血液透析患者感染与原发疾病的关系
维持性血液透析患者合并感染在不同疾病中的分布情况见表2。
从表2可以看出,糖尿病肾病是维持性血液透析患者最常见的感染的病因,其次是慢性肾小球肾炎及高血压肾损害。
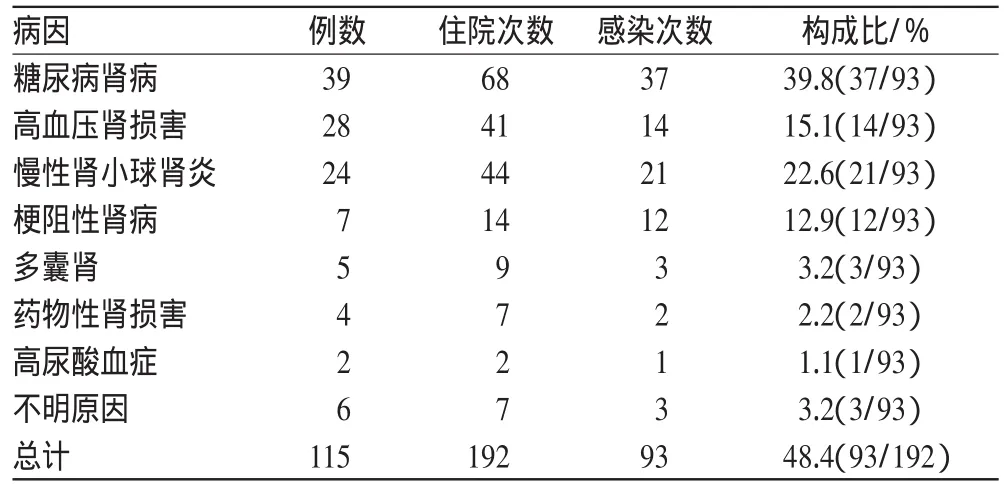
表2 感染患者病因构成比Tab 2 Constituent ratio of causes in infected patients
2.4 维持性血液透析患者感染病原菌耐药性情况
维持性血液透析患者感染病原菌的抗生素耐药性见表3。
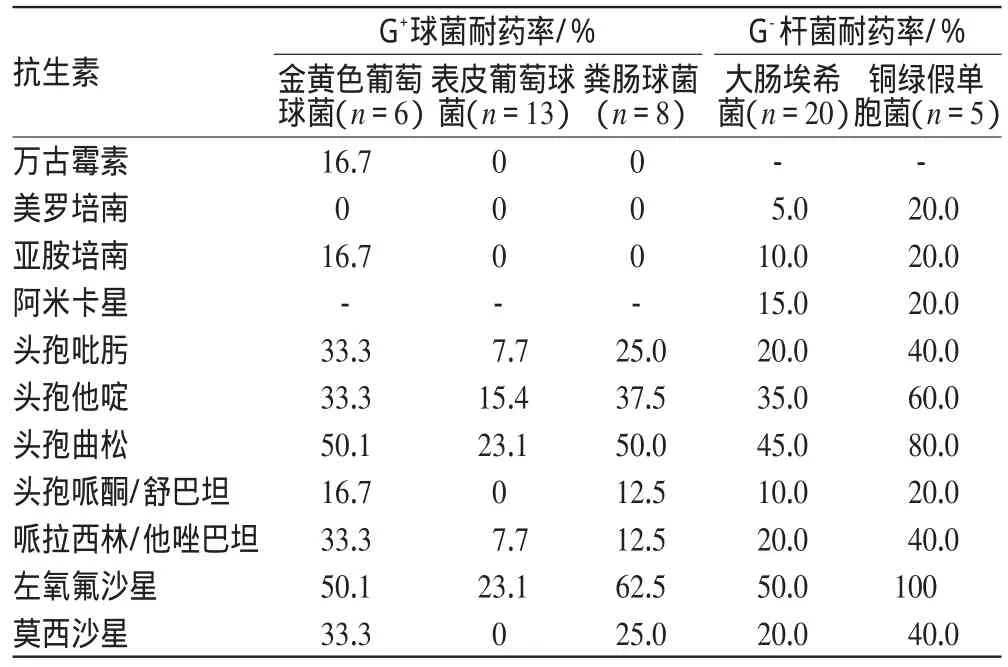
表3 不同病原菌的耐药情况Tab 3 Drug resistance of different pathogens
从表3可以看出,G+球菌对于万古霉素的耐药率较低,而美罗培南及亚胺培南、头孢哌酮/舒巴坦的抗菌谱较广,对G+球菌及G-杆菌的耐药率均较低,而病原菌对于左氧氟沙星的耐药率则较高。G+球菌中虽表皮葡萄球菌所占比例较高,但其致病力较弱,对多种抗生素敏感,而金黄色葡萄球菌及铜绿假单胞菌对多种抗生素的耐药率则较高,对多种抗生素均耐药。
2.5 连续2年维持性血液透析患者抗生素耐药性变化
连续2年维持性血液透析患者抗生素耐药情况见表4。

表4 连续2年抗生素耐药情况Tab 4 Drug resistanceof antibioticsin consecutive2 years
从表4可以看出,部分抗生素的耐药性在2年间发生了变化,如:头孢呋辛,2011年的耐药率明显高于2010年;而左氧氟沙星及环丙沙星的耐药率则2011年要低于2010年。其他抗生素连续2年的耐药率变化不大。
3 讨论
慢性肾衰竭患者体液免疫及细胞免疫都受损,因此易合并感染。维持性血液透析患者因营养不良、贫血程度较重、心功能较差及反复的侵袭性操作(反复的穿刺及导管的放置)极易合并感染,发生感染中又以肺部感染占首要地位[1]。本研究中肺部感染占51.6%,病原菌中以大肠埃希菌为主要病原菌,这说明本研究中维持性血液透析患者肺部感染的病原菌仍以G-杆菌为主,这与文献报道相符[2]。维持性血液透析患者当合并肺部感染时很多都伴有心力衰竭,呼吸道分泌物浓稠且肺泡纤维蛋白渗出物增多,因此使得病原菌排出受阻,病情常较正常人群凶险、进展快、难以控制。Sarnak等[3]报道血液透析患者肺炎病死率是普通人群的14~16倍。因此,选择有效的抗生素及时控制感染非常重要。
血液感染占的比例也较高,这主要与血液透析的穿刺操作为侵袭性操作有关,而导管的植入明显增加了导管相关性感染的发生几率。本研究中血液感染占主要地位的病原菌为G+球菌,这与国内、外报道一致[4,5]。但本研究中最多见的是表皮葡萄球菌与粪肠球菌,而国外报道金黄色葡萄球菌及表皮葡萄球菌感染高达40%~70%[5]。G-杆菌的血液感染在本研究中也比较多见,以大肠埃希菌略占优势,因此要严格执行透析置管过程的无菌操作及置管后的护理,导管出口处可以涂抹莫匹罗星以预防感染。透析过程中以及透析后出现的寒战、高热,一定要考虑导管相关感染的可能,必须及时进行血培养,明确病原菌及耐药情况,及时给予治疗,常能避免拔管;同时,在出现上述情况时,应尽可能用耐药率低的抗生素进行封管。本研究中常选用的抗生素有阿米卡星、注射用盐酸头孢吡肟等,并选择抗菌谱广的药物进行全身治疗,大多数患者能获得缓解。如经上述治疗后仍存在透析过程中的发热、寒战等情况,应及时拔出导管,重新建立其他的血管通路。国外有报道,对于无隧道的导管,枸橼酸盐封管与盐水相比可以推迟导管相关感染的发生时间,并明显降低静脉血栓的发生[6]。而如何最大程度地降低血液透析患者导管相关感染的发生还需要今后更多的相关研究。
泌尿系统感染在本研究中所占比例也较高,这可能是由于本组患者梗阻性肾病所占比例较高(梗阻性肾病患者由于尿液排出受阻或行膀胱造瘘后易合并尿路感染);其次,维持性血液透析患者由于尿量明显减少,缺少了尿液的冲刷作用,也易患泌尿系统感染。本组病例中的尿路感染病原菌G+球菌及G-杆菌各占半数,G-杆菌中仍以大肠埃希菌占绝对优势。因此,维持性血液透析患者当合并尿路感染时,不能凭以往的经验一味给予抗杆菌为主的抗生素,应及时进行病原菌培养,并根据药敏试验结果选用敏感抗生素。
维持性血液透析患者合并感染病的原菌耐药情况统计结果显示,铜绿假单胞菌及金黄色葡萄球菌的耐药率最高,而表皮葡萄球菌虽然感染率较高,但致病力不强,对多种抗生素均敏感。亚胺培南、美罗培南、头孢哌酮/舒巴坦及哌拉西林/他唑巴坦连续2年的的耐药率均较低,但部分抗生素2年的耐药率还是有所变化,这可能与2年中流行的细菌种类不同有关,但也说明抗生素的耐药性确实逐年在发生变化。本研究中头孢呋辛的耐药率2011年较2010年明显增加,而喹诺酮类药左氧氟沙星及环丙沙星在2011年的耐药率呈下降趋势,这可能是因为喹诺酮类药主要从肾脏代谢,在肾病科不常用,从而使其耐药率下降。研究表明,细菌耐药的增加与抗菌药物使用的量、频率有直接关系[7,8]。过去常规使用的青霉素目前对绝大多数细菌的耐药率接近100%。这样的变化也给我们以启示:维持性血液透析患者由于易合并感染,常用抗生素,这样又易造成耐药菌的产生,给治疗带来困难。因此,对于维持性血液透析患者,如合并感染,应及时进行病原学检查,根据药敏试验结果调整抗生素的使用。
[1] 管红斌,桓文穆,黄 华.血液透析患者的肺部感染及相关因素分析[J].国际医药卫生导报,2005,11(14):14.
[2] 王伟铭,章慧娣,朱 萍,等.慢性肾衰竭透析住院患者合并感染的临床分析[J].中国中西医结合肾病杂志,2007,8(3):149.
[3] Sarnak MJ,Jaber BL.Pulmonary infectious mortality among patients with end-stage renal disease[J].Chest,2001,120(6):1 883.
[4] 徐筱琪,钱家麒.血液透析患者的感染及相关因素分析[J].中华肾脏病杂志,2003,4(2):82.
[5] Lew SQ,Kaveh K.Dialysis access related infections[J].ASAIOJ,2000,46(6):6.
[6] Hermite L,Quenot JP,Nadji A,et al.Sodium citrate versus saline catheter locks for non-tunneled hemodialysis central venous catheters in critically ill adults:a randomized controlled trial[J].Intensive Care Med,2012,38(2):279.
[7] 张 兰,陆娟丽,徐赛亚,等.血液透析患者感染的病原菌分布及耐药性分析[J].中国医院用药评价与分析,2005,5(6):353.
[8] 殷秀贞,时 萍,彭红艳,等.148例铜绿假单胞菌感染病例的耐药监测和用药分析[J].中国药房,2005,16(18):1 405.
Analysis of Pathogen’s Characteristics and Drug Resistance of Maintenance Hemodialysis Inpatients with Infection
FU Wen,LI Xiao-lan,ZHI Min
(The Fifth Affiliated Hospital of Xinjiang Medical University,Urumqi 830011,China)
OBJECTIVE:To investigate common bacterial spectrum and drug resistance of maintenance hemodialysis patients with infection.METHODS:115 maintenance hemodialysis inpatients(hospitalization times of 192)in our hospital from 2010 to 2011 were reviewed and analyzed statistically in respect of pathogen and its site,and drug resistance of pathogens.RESULTS:There were 93 cases complicated with infection among maintenance hemodialysis inpatients,with infection rate of 48.4%.Positive culture of pathogenic bacteria had been carried out 72 times,with positive rate of 77.4%,in which the pulmonary infection accounted for 51.6%,followed by blood infection and urinary tract infection,which were 22.6%and 19.4%respectively.Pathogenic bacteria of pulmonary infection commonly was G-coccus,while blood infection mostly was G+coccus,and G-coccus and G+coccus occupied each 50%of urinary tract infections.Imipenem,meropenem,cefoperazone/sulbactam and vancomycin had low drug resistance in consecutive 2 years,while drug resistance of other antibiotics had changed.CONCLUSION:We find maintenance hemodialysis patients are more inclined to be infected,while the bacterial resistances are usually higher.So we should choose antibiotics with wide antibacterial spectrum and strong antimicrobial effectiveness.Drug resistance of pathogens is different year after year,so the infection patients should carry on the pathogen detection to choose the appropriate antibiotics according to susceptibility test.
Hemodialysis;Infection;Pathogen;Drug resistance
R978.1;R969.3;R378
A
1001-0408(2012)30-2844-03
DOI 10.6039/j.issn.1001-0408.2012.30.24
2012-03-20
2012-05-03)

