北京地区医院感染与住院死亡患者关系的调查
刘向玲 武丽真 王志刚
1.北京军区总医院信息科,北京 100700;2.北京军区总医院感染控制科,北京 100700
北京地区医院感染与住院死亡患者关系的调查
刘向玲1武丽真1王志刚2
1.北京军区总医院信息科,北京 100700;2.北京军区总医院感染控制科,北京 100700
目的 评估北京地区部分医院感染(院感)和死亡的关系,分析医院感染的发生现状,为临床对院感的防治提供理论依据和方法。方法研究对象主要来自于北京10家医院,对入院时间超过48 h的死亡患者进行病历资料的调查和死亡分析,其中,医院感染与患者死亡之间的相关性由临床医生和院感专业控制人员做出诊断。 结果 共对1 945例符合要求的死亡患者进行了研究,其中,518例(26.6%)患者死亡时发现有医院感染,与医院感染相关的死亡患者有285例(14.6%),6.6%的死亡患者与医院感染有明确的相关性,8.0%的死亡患者可能与医院感染有关。在所有死亡患者中,医院感染的影响占了2.8%,多见于呼吸道(39.0%)、尿道(19.0%)、血液(16.9%)和胃肠道、腹腔(6.6%)。 结论 医院感染引起的死亡比80年代明显降底,为了进一步提高人群的健康水平,需要对引起致死性医院感染的原因进一步研究。
死亡;医院感染;分析
医院感染不仅可以显著升高患者发病率和死亡率,同时导致了患者住院费用增长,特别是增加了与医院感染相关的死亡,是一个重要的社会健康问题和医疗护理的指标。从70年代起,美国医院感染引起的死亡每年超过80 000例,是排名第11位的死亡原因,其中,内科的死亡病例中有50%与医院感染有关。英国每年因医院感染死亡的患者达也达到了5 000例,位居英国人口十大死因之一。而在我国,数据显示住院死亡患者中约22.2%的死因直接或间接与医院感染有关。在过去的20年间,疾病的严重程度、细菌生态学和医学理论都有了重大的变化,但医院感染引起死亡的范围和机制还不十分清楚。为了真实的评估医院感染发生现状和患者死亡的关系,笔者通过对死亡患者医疗记录的检索,进行了多中心的回顾性研究,对北京部分地区医院感染引起的相关死亡进行了系统的调查研究,以期为制订预防和控制医院感染措施提供可靠的理论依据。
1 对象与方法
1.1 调查对象
在北京疾病控制委员会的协调下,笔者研究的区域主要包括了北京10家三甲医院,共14 426张病床,约占北京三甲医院的1/6,同时邀请各医院的院感控制人员(ICP)和临床主管医生加入研究。随机选择2009年4月~2011年6月每家医院内连续死亡的患者200例左右(根据病例情况),最终检索过完成病例2 196例。入选标准为住院时间大于48 h的患者(包括转院患者)。如果医院每周死亡患者超过30例,则从两例死亡患者中随机选择1例。患者死亡1周内,由院感人员收集其人口学资料,包括性别、年龄、住院数据、死亡原因、死亡时是否有医院感染。患者入院前的健康状态评分标准根据:①有无致命性疾病;②在1年内或者5年内发生致命性疾患。
1.2诊断标准
医院感染的诊断标准采用中华人民共和国卫生部下发的《医院感染诊断标准(试行)》[1]。对于符合临床感染过程并有明显症状,但没有感染化验证据的休克,记录为败血症休克;如同一例患者在住院过程中连续发生两次医院感染则记录最严重的一次。对患者医疗记录进行分析整理后,最终得出患者死亡原因。根据国际卫生组织的标准分为主要的8个类别(表1)。对于每一例有医院感染的死亡患者,医院感染与死亡的相关程度判定由经管的临床医生和ICP通过面访共同确定。医生判断的依据是患者的治疗记录,包括患者的基本信息、疾病信息、手术信息以及病原体培养结果和耐药情况。ICP的鉴定标准为患者感染严重程度及相关化验检查。根据医院感染和死亡关系的相关程度将患者分为3类:①明确相关:医院感染为直接死亡原因之一,死亡时医院感染未被控制,原发病基础上合并医院感染导致休克、多器官功能衰竭而死亡。②可能相关:医院感染为间接死亡原因,死亡时存在医院感染,原发病也己进入晚期,医院感染加速死亡。③与死亡无关:医院感染与死亡基本无关,死亡时无感染或感染较轻不致加速死亡。
2 结果
2.1 死亡患者院内感染总体情况分析
本研究笔者共统计了北京市内10家医院,包括9家三甲医院和1家三级医院,其中,2 196例患者在入院48 h后死亡,246例患者数据缺失,无法进行研究,最后符合研究标准的死亡患者有1 945例。经过临床医生和ICP共同判定认为:1 427例患者入院至死亡过程中未出现医院感染,518例患者死亡和治疗过程中并发医院感染,占总死亡人数的26.6%,其中,285例患者死亡与医院感染相关,占所有死亡总患者数的14.6%,233例患者死亡与医院感染无关。在285例与医院感染相关的死亡患者中,130例(6.6%)患者死亡与院感明确相关,155例(8.0%)患者死亡与院感可能相关(间接相关)。在对死亡和院感判断时间上,有65例患者在死亡前两周无法判断和医院感染的关系,占研究人群的3.3%,最终经专家小组判断其中有55例与院感明确有关,10例可能有关。1 945例患者死亡原因和院内感染情况,见表1。
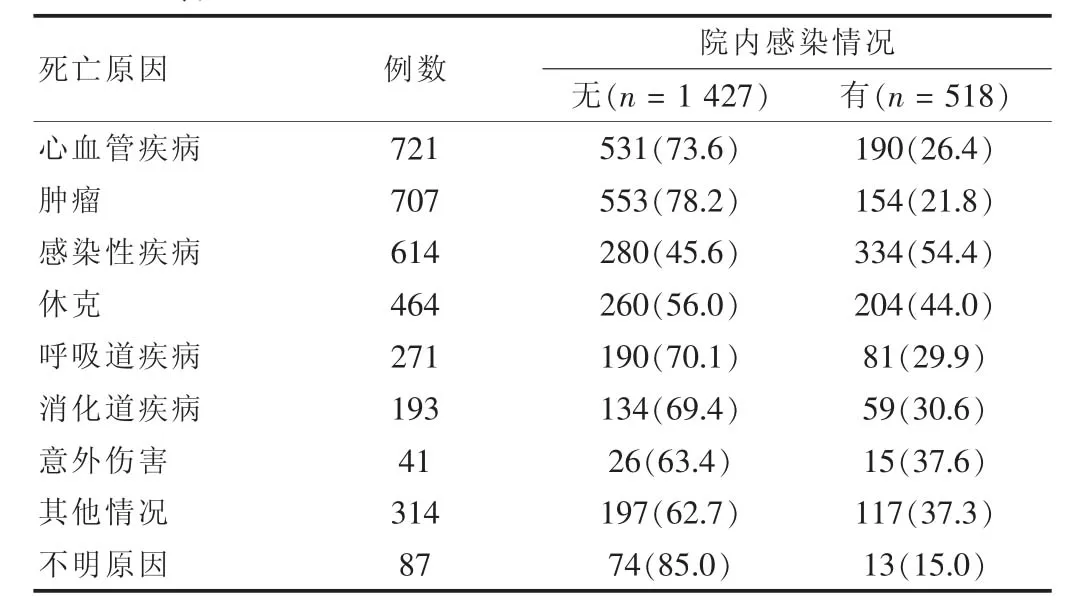
表1 1 945例患者死亡原因和院内感染情况[n(%)]
2.2 医院感染有关死亡患者的人口学资料
医院感染有关死亡患者的平均年龄为(75.1±12.3)岁(0~88岁),其中包括42例未超过1岁的婴儿。一半以上的患者在进入研究前的12个月内发现患有可能致死的疾病,按照死亡与医院感染的关系分组后,各组年龄相近;有反复多次入院同时有医院感染的患者在重症监护室的死亡率明显升高。见表2。在55例最终与医院感染明确相关但入院短期无法判定的患者中,有4例为早产儿,其余的多数为高龄患者,或者同时伴有下列情况:①器官移植术后;②心梗;③肿瘤、胃出血或者恶病质;④长期住院;⑤慢性精神紊乱。2.3医院感染部位情况
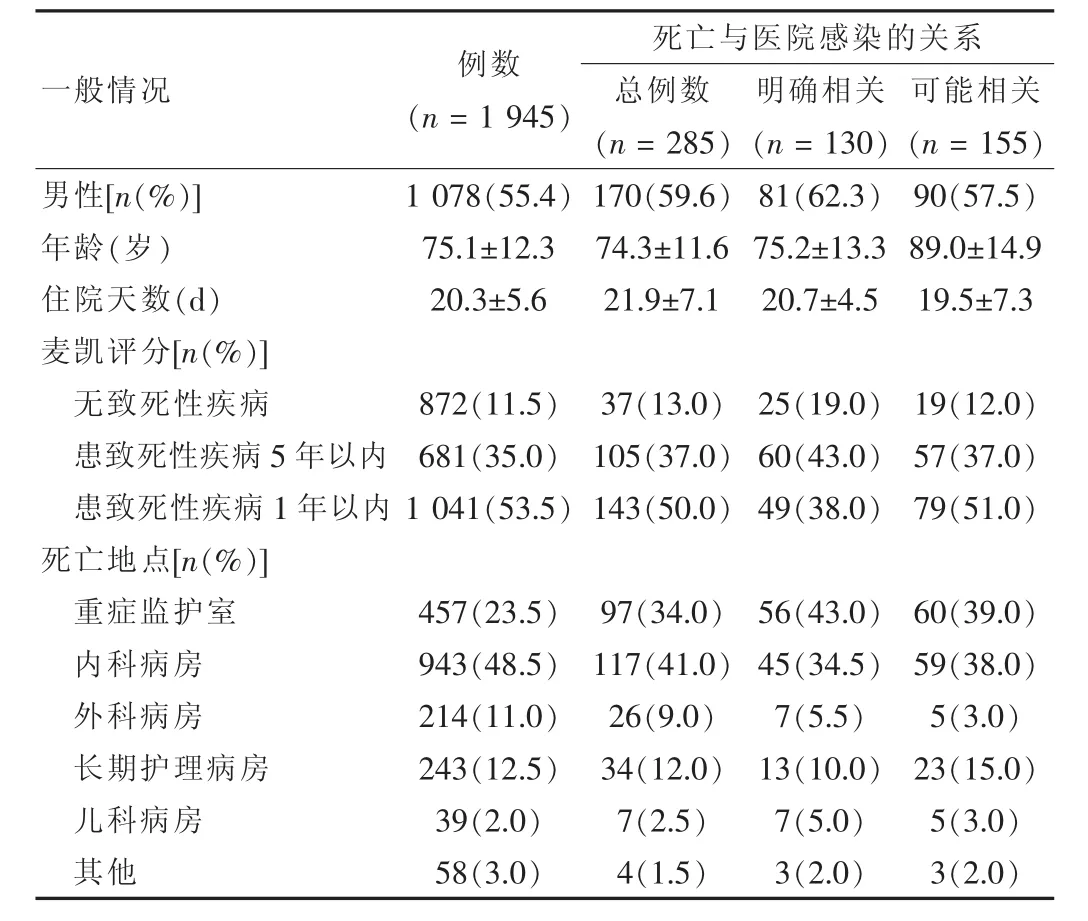
表2 医院感染有关死亡患者的人口学资料
518例有医院感染的患者中,医院感染发生的部位多见于呼吸道(39.0%)、尿道(19.0%)、血液(16.9%)、和胃肠道、腹腔(6.6%)(表3),其中,尿道感染占总感染的 19.0%,但明显引起死亡却占总数的6.9%,是非致死性医院感染的主要原因。同时多数尿道感染引起的死亡是同时伴有其他部位的感染,比如血液。相反,外科术后发生的医院感染仅占所有医院感染的4.4%,但是引起的死亡率却较高(39.1%,9/23),其他部位依次为呼吸道(29.0%,58/200)、尿道(8.9%,9/101)、血液(36.4%,32/88)、胃肠道/腹腔(46.7%,14/30),主要包括了发生医院感染两周以上的患者。
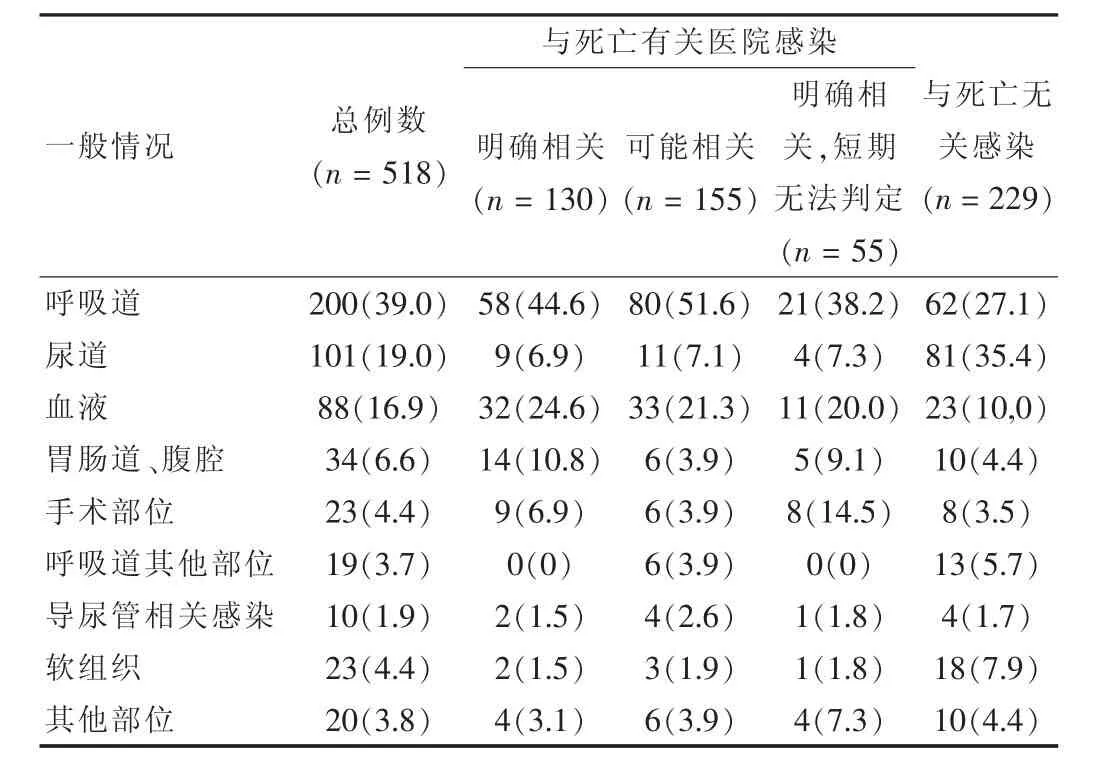
表3 医院感染部位情况[n(%)]
2.4感染微生物情况
在285例与医院感染有关的死亡患者中,186例患者微生物培养为阳性(血液、尿液或者分泌物),共发现237种微生物,包括葡萄球菌(19%)、假单孢菌(16%)、大肠埃希菌(12%)、肠杆菌(7%)、克雷伯菌(6%)、念珠菌(5%)。
3 讨论
3.1 死亡患者中医院感染的发病率
本组资料显示:2009年4月~2011年6月在北京地区10家三甲医院死亡的1 945例患者中,有518例患者在死亡和治疗过程出现医院感染,占总死亡人数的26.6%。经过分析其中与死亡明确相关的医院感染130例,占6.6%;间接死于医院感染的155例,占8.0%,总体上与医院感染有关的死亡(明确相关+间接相关)共285例,约占总死亡的14.6%,排在住院患者死亡原因的第4位,前3位死亡原因分别为心血管疾病(37%)、肿瘤(32%)和感染性疾病(24%)。对死亡患者的医院感染率调查,国内外均有报道,在美国和法国13.7%和20.1%的死亡可能和医院感染有关,其中,有明确相关病因的占7.4%和9.2%。目前国内报道死亡患者医院感染发病率为16.7%~63.1%,感染直接引起的死亡发生率为9.3%。而同时一般住院患者院感发现率一般不足5%。Daschner等[2]通过尸体解剖发现:7.4%的患者死亡与感染直接相关。Gross等[3]发现:当排除了因终末期疾病如恶病质、晚期肿瘤等不可抗拒的原因使患者死亡后,有2.5%的医院死亡和感染有关。经过研究笔者发现死亡患者的医院感染率明显高于其他住院患者,达26.6%,是同期平均住院感染率的5.8倍,其中,与死亡有关的有14.6%。这是国内近年来首次对死亡患者进行医院感染的统计,说明死亡患者与医院感染关系密切,加速了患者死亡过程。
3.2 感染部位与死亡患者医院感染的关系
在有医院感染的死亡患者中以呼吸道居第一位(39.0%),其次分别为尿道(19.0%)、血液(16.9%)和胃肠道、腹腔(6.6%)。引起呼吸道感染并发生致死的因素很多[4],主要有危重患者免疫功能较正常人明显下降;高龄患者一般情况差或者术后需要长期卧术[5];患者需要长期机械通气治疗;顽固性感染需要长期使用广谱抗生素[6];移植后患者使用激素、免疫抑制剂等。降低院内发生呼吸道感染率的措施除了严格实施各项诊疗常规外[7],还要控制各种感染物(血液、分泌物、排泄物)对环境的污染,控制人流量,加强空气监测及净化空气等[8]。从笔者研究的数据中还发现,虽然术后发生院内感染仅占全部医院感染的4.4%,但是其中明确与死亡相关的占了39.1%(9/23),说明术后患者的严重感染是导致死亡的重要原因之一,这与手术患者侵入性操作多,术后免疫功能下降有关。同时从研究结果中,笔者认为外科患者是最易发生医院感染的人群,院内感染可以在外科部分患者扩散并引起致死性的结果,是医院治疗、护理工作的重中之重,如不做好医院感染预防工作,提高医务人员的无菌意识,也易造成医疗纠纷[9-11]。本研究结果不但证实了以前的观察,而且强调了手术感染致死性的后果。相反,泌尿道的感染虽然发生率高,但一般不会引起患者死亡(8.9%)。治疗措施上应加强对有导尿管患者的会阴冲洗,如情况允许,尽早拨除导尿管。
3.3 医院感染死亡与病原菌分布
病原菌分布方面,在国内一般认为;金黄色葡萄球菌、肺炎克雷伯菌、肺炎链球菌、表皮葡萄球菌、鲍氏不动杆菌是引起感染最多的细菌。这与本次调查的结果相符。本次调查的特殊性在于针对医院感染有关的死亡病例的进行了病原菌的分布分析,从病原菌分布来看,仍是以葡萄球菌(19%)、假单孢菌(16%)、大肠埃希菌(12%)、肠杆菌(7%)、克雷伯菌(6%)、念珠菌(5%)为主。造成这种结果的主要原因,笔者分析可能与医院的抗生素使用有关[12]。有研究发现,无论革兰阳性菌还是革兰阴性菌,其耐药程度均较高,对头孢霉素、克林霉素、氧氟沙星类均不敏感[13],其中,金黄色葡萄球菌的耐药率高达88.5%。同时还有研究发现,霉菌感染近两年不断上升,因此,正确使用抗菌药物以及恰当的治疗来降低病原菌感染的风险十分重要[14]。
3.4 院内感染与死亡调查的不准确性
在本次研究中,对每一例患者院内感染和死亡关系的判断都由临床经管大夫和ICP人员共同完成,在91%的患者中两者诊断结果相符。但在研究中笔者发现一个现象,即部分患者在病例中无院内感染记录,但在与医生当面了解情况中获得了感染相关信息,且这部分患者的比例相当高,这提示我们许多对于患者死因和感染关系的调查单从病例的文字材料中进行调查是不准确的,实际情况的院内感染比率可能远高于目前的统计。医院感染间接死亡病例的控制对于降低医院感染病死率至关重要,这是我们在未来的预防控制工作中的重点。
本研究结果客观地评估了医院死亡患者中的医院感染发现率。结果认为,医院感染是加速和导致重症患者死亡的重要原因,与免疫系统有关的肿瘤患者、外科术后患者和呼吸道感染是预防的重点。合理的应用抗生素和加强医务人员的院感意识,做好医疗物品和空气的消毒,有利于降低医院感染发生率。
[1]中华人民共和国卫生部.医院感染诊断标准(试行)[J].中华医学杂志,2001,81(5): 314-321.
[2]Daschner F,Nadjem H,Langmaack H,et al.Surveillance, prevention and control of hospital-acquired Infections,Ⅲ.Nosocomial infections as cause of death:retrospective analysis of 1000 autopsy reports[J].Infection,1978,6:261-265.
[3]Gross PA,Neu HC,Aswapokee P,et al.Deaths from nosocomial infections:experience in a university hospital and a community hospital[J].Am J Med,1980,68:219-223.
[4]Harrington G,Watson K,Bailey M,et al.Reduction in hospital wide incidence of infection or colonization with methicillin-resistant Staphylococcus aureus with use of antimicrobial hand-hygiene gel and statistical process control charts[J].Infect Control Hosp Epidemiol,2007,28:37-44.
[5]Wirtschafter DD,Pettit J,Kurtin P,et al.A statewide quality improvement collaborative to reduce neonatal centralline-associated blood stream infections[J].J Perinatol,2010,30:170-181.
[6]Bizzarro MJ,Sabo B,Noonan M,et al.A quality improvement initiative toreduce central line-associated bloodstream infections in a neonatal unit[J].Infectons in Control Hosp Epidemiol,2010,31:247-248.
[7]Shah DI,Doyle LW,Anderson PJ,et al.Adverse neurodevelopment in preterm infants with postnatal sepsis or necrotizing enterocolitis is mediated by white matter abnormalities on magnetic resonance imaging at term[J].J Pediatr,2008,153:170-175.
[8]Schwab F,Geffers C,Barwolff S,et al.Reducing neonatal nosocomial bloodstream infections through participation in a national surveillance system[J].Hosp Infect,2007,65:319-325.
[9]Gill A.The Australian and New Zealand Neonatal Network.Analysis of neonatal nosocomial infection rates across the Australian and New Zealand Neonatal Network[J].J Hosp Infect,2009,72:155-162.
[10]陈俊.ICU医院感染原因分析及护理干预[J].中外医学研究,2012,10(2):90-91.
[11]侯付梅.高血压脑出血患者院内感染的防治和护理对策[J].中外医学研究,2012,10(3):110.
[12]Schulman J,Stricof R,Stevens T,et al.Development of a statewide collaborative to decrease NICU central line-associated bloodstream infections[J].J Perinatol,2009,29:591-599.
[13]Sax H,Allegranzi B,Uckay I,et al.My five moments for hand hygiene:a user-centred design approach to understand,train,monitor and report hand hygiene[J].J Hosp Infect,2007,67:9-27.
[14]Srinisvasjois R,Gill A,Keil A.Volume of blood added for culture in neonates[J].J Paediatr Child Health,2008,44:114.
Investigation of the relationship between nosocomial infection and inpatients death in Beijing area hospital
LIU Xiangling1WU Lizhen1WANG Zhigang2
1.Department of Information,General Hospital of Beijing Military Region,Beijing 100700,China;2.Department of Infection Control,General Hospital of Beijing Military Region,Beijing 100700,China
ObjectiveTo evaluate the relationship between nosocomial infection(NI)and inpatients death in Beijing area hospital,analyze the occurrence status of NI,in order to provide theory basis and method for prevention and treatment of NI in clinic.MethodsA multicentre descriptive study was conducted in 10 hospitals of Beijing.Medical records of consecutive patients who died after admission at least 48 h were investigated and the cause of death was analyzed.The contribution of NI to death was assessed by clinical physicians and professional control personnel of NI.Results1 945 cases of patients who meet the demand were analyzed,among whom 518 cases(26.6%)had NI,the death of 285 cases(14.6%)were related to NI,6.6%death patients were specific related to NI,and 8.0%death patients were possible related to NI.Among all death patients,NI was accounted for 2.8%.Infections of lower respiratory tract,urinary canal,blood and gastrointestinal tract were accounted for 39.0%,19.0%,16.9%and 6.6%among all NI in patients.ConclusionThe death caused by NI was lower than eighties.Further research of death reasons caused by NI is needed,in order to further improve the level of people's health.
Death;Nosocomial infection;Analysis
R181.3.1
C
1673-7210(2012)08(a)-0127-04
2012-02-17 本文编辑:程 铭)

