368例卵巢畸胎瘤临床病理分析
万春生
卵巢畸胎瘤是常见的卵巢肿瘤,来源于生殖细胞,也是生殖细胞肿瘤中最常见类型。本文通过近10年来368例卵巢畸胎瘤进行回顾性分析,对该瘤的临床表现、病理特征、诊断进行讨论。
1 材料与方法
1.1 材料 来源于我院2001年1月至2011年12月十年间经病理诊断卵巢畸胎瘤368例。
1.2 方法 全部标本经10%福尔马林固定,石蜡包埋切片,HE染色。按WHO(2003)l卵巢肿瘤分类及标准进行诊断。
2 结果
2.1 发病年龄 卵巢畸胎瘤发生于12~72岁之间,平均(29.5±10.1)岁以20~40岁多见。占72%,共265例,病理类型见表1。
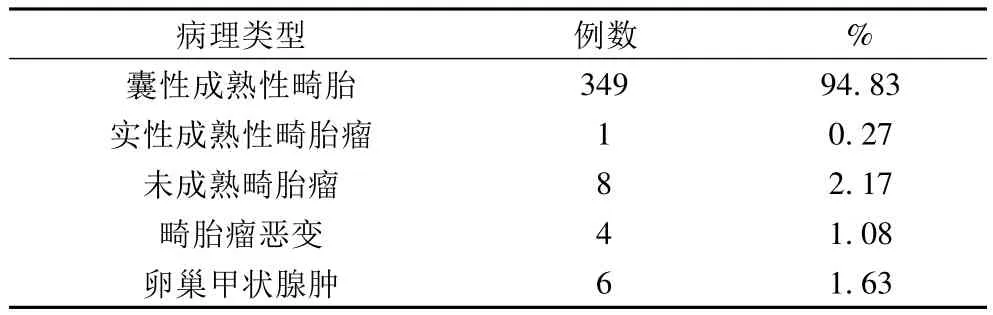
表1 368例卵巢畸胎瘤病理分类
2.2 发病部位 多为单侧,左侧180例,占49%。右侧155例,占42%双侧33例占9%。
2.3 临床表现 368例卵巢畸胎瘤主要症状有下腹痛或下坠感265例,占72%,恶心呕吐40例,占11%。月经紊乱30例,占8%。发热11例,占3%。
2.4 大体观察 肿瘤大小不等,1.5~20 cm,直径3~8 cm多见,计261例,占71%。肿瘤多呈圆形或卵圆形,肿瘤剖面多为单房,新摘除的肿瘤质软有波动感,囊内壁光滑或呈颗粒状,含1-数个丘状突起,称生殖结节,囊内充盈乳黄色皮脂物质混杂有数量不等的毛发,以黑色为主。畸胎瘤发生恶变时,囊内壁可有增厚或实性瘤结附着,或以实性为主,实性区域呈多种色彩,一般以灰白色脑组织为主,可掺杂出血及坏死。
2.5 镜下观察 349例囊性成熟性畸胎瘤可见三个胚层衍化的各种组织,以鳞状上皮最为常见,常伴有皮肤附属器。卵巢实性畸胎瘤瘤内三个胚层衍化的各种组织皆分化成熟,似正常人体内相应组织,无原始神经组织成分。卵巢未成熟畸胎瘤由来自三个胚层的胚胎性组织和成熟组织混合而成,以低倍镜下视野未成熟神经上皮所占的面积进行分级,其中Ⅰ级1例,Ⅱ级5例,Ⅲ级2例。卵巢畸胎瘤瘤恶变病例中除成熟的胚层外,可以见到恶变的成分,其中鳞癌2例,腺癌1例,卵巢甲状腺肿镜下以成熟甲状腺成分为主,伴灶性纤维化、出血及少量其他成熟组织。
3 讨论
3.1 卵巢畸胎瘤是卵巢生殖细胞来源肿瘤中最常见的一种,可发生于妇女的任何年龄段,本组中以21~40岁最多,占畸胎瘤的70%,与蔡以芳报道一致[1],卵巢是成对的器官,有共同的胚胎组织来源及内环境,文献报道[2,3]双侧畸胎瘤达15%~20%,本组病例中双卵巢畸胎瘤发病率为9%,低于文献报道的发生率。这并不能忽视卵巢畸胎瘤手术过程中对侧卵巢的处理,国内学者提倡术中应常规切开探查对侧卵巢等[2],Hermandez[4]以为外观正常的卵巢含畸胎瘤可能性极小,主张不切开为妥,以免以后卵巢瘢痕和粘连形成影响卵巢功能。
3.2 卵巢肿瘤早期多半无明显临床症状,大多是偶然发现或出现并发症时发现。B超检查在盆腔包块的诊断中应用非常广泛,B超可以直接观察肿瘤的形态、轮廓及内部结构回声,根据畸胎瘤所特有的声像图特点,可与其他类型的卵巢肿瘤鉴别,能弥补临床检查不足。本资料B超检查考虑良性肿瘤326例,提示畸胎瘤280例,占76%,有5例假阴性,表明B超检查缺乏组织学特异性,操作技术分析判断的经验直接影响检查结果。血清CA125对诊断良性畸胎瘤无特异性,但对鉴别畸胎瘤恶变有一定的帮助。由于生殖细胞肿瘤有共同的组织学起源,多种组织类型常混合存在,AFP,对未成熟型畸胎瘤及合并卵黄囊瘤有术前诊断价值,β-hcG可排除合并绒癌,虽然AFP及β-hcG在畸胎瘤中比较少见,但术前仍要常规化验。
3.3 卵巢畸胎瘤临床病理学特点。
3.3.1 卵巢成熟性囊性畸胎瘤,本组年龄12~72岁,以20~40岁之间多发,肿瘤以单侧为主,双侧占9%,肿瘤多为单房,囊内含皮脂样物,混杂有数量不等的毛发,可见脂肪、牙齿及骨组织。镜下可见3个胚层衍化的各种组织,以鳞状上皮最为常见,其衬覆囊壁似正常皮肤,常伴有皮肤附属器(如毛发、汗腺、皮脂腺、毛囊及毛根鞘),瘤内多见脂肪、平滑肌,少见横纹肌,其他成份如呼吸道上皮、消化道上皮、唾液腺、成熟的神经胶质及外周神经组织等均可见到,常见的并发症是蒂扭转[5]。
3.3.2 卵巢未成熟性畸胎瘤,未成熟性畸胎瘤是当前针对卵巢恶性畸胎瘤最常用的术语,大多发生在20岁以前,绝经后罕见。大体上未成熟畸胎瘤可全部实性,实性伴多发微囊或主要呈囊性,局灶可见软骨、骨或毛发,囊内可含浆液性、粘液性、脂肪或胶样物质。未成熟畸胎瘤中,内、中、外三个胚层中不成熟组织均可见到,成分多种多样,其分化程度各不相同,原则上以瘤内未成熟神经上皮数量的多少而判定病理级别,预后主要取决于胚胎性成分的性质和数量。本组8例未成熟畸胎瘤中,20岁以下6例,21~30岁2例,临床无特殊症状,仅为腹部肿物或不适。镜下可见三个胚层衍化的组织,分化程度从未成熟、欠成熟,到完全成熟不等,组织学形态从瘤样、癌样及肉瘤样不等,各胚层组织成分密切混杂,突变分布,缺乏移行阶段。常见原始间叶及(或)原始神经组织,原始间叶组织的细胞呈小圆形或短梭形,核染质致密而浓染,胞浆稀少,或呈星芒状,颇似纤维或粘液肉瘤。原始神经组织为本瘤分级的主要依据,神经个胚层,呈菊形团或小管样排列,或在神经胶质纤维背景上瘤细胞弥漫排列,可呈现星形细胞瘤样、神经母细胞瘤样排列不等。卵巢未成熟性常穿透包膜,侵犯周围组织器官[6]本瘤常首先转移至腹膜后,然后至远处淋巴结及其他器官,如肺和肝。转移或腹腔种植灶可能与原发瘤形态不同,可以有与原发瘤一样的未成熟成分,也可以完全成熟化。
3.3.3 卵巢成熟性囊性瘤恶变,卵巢成熟性囊性畸胎瘤恶变多数发生于绝经后妇女,仅少数为年轻患者。组织学上大部分病例为鳞状细胞癌,少数病例为腺鳞癌、粘液表皮样癌、基底细胞癌及原位癌等。恶变部位多位于生殖结节处,生长方式为浸润型、肿块型或混合型,肿瘤组织多呈灰白或浅黄色,质脆常伴出血及坏死。本组病例中的2例为鳞状细胞癌,1例为腺癌,1例为腺鳞癌,癌变部位均位于生殖结节处,3例呈浸润性生长,囊壁弥漫增厚或多发斑块,无光泽;1例恶变组织呈结节状、乳头状突入囊内形成实性区,肿瘤灰白,质脆伴出血及坏死。本瘤预后不佳,据文献报道[7]按FIGO临床分期其5年生存率为56%(Ⅰ期)、25%(Ⅱ期)、12%(Ⅲ期)。镜下除了鳞癌、腺癌成分外上可见到皮肤、皮肤附属器、软骨组织等其他良性成分。
3.3.4 卵巢甲状腺肿,卵巢甲状腺肿通常单侧发生,直径一般不超过10 cm,切面以实性为主,呈结节状,灰黄色、包膜完整。常见囊性变及出血。甲状腺成分占卵巢畸胎瘤中一半或绝对优势。本组5例卵巢甲状腺肿镜下成熟的甲状腺组织均超过50%,有大小滤泡组成,滤泡内可见嗜酸性胶质,其中一例伴有局限性甲状腺炎。卵巢恶性甲状腺肿通常表现为滤泡结构,但也有乳头状癌。
卵巢畸胎瘤多发生于20~40岁之间女性,一旦B超检查出卵巢肿块且符合手术指证应立即手术治疗,手术过程中应将肿块标本送病理科作冰冻切片检查,若病理报告良性,局部切除即可,若为恶性则需扩大手术且在术后辅以化疗或放疗。总之,早期发现,早期诊断、早期治疗对于提高患者的生活质量或生存质量非常重要,需要相关医务人员认真对待每一位畸胎瘤患者。
[1]蔡以芳,吴宁,陈梁.792例卵巢肿瘤病理分析.四川肿瘤防治,1999,12(1):4.
[2]郎景和.卵巢肿瘤手术时本身处理.中国实用妇科与产科杂志,1996,15(12):708.
[3]曹泽毅.妇科肿瘤学.北京:北京出版社,1998:929.
[4]袁耀萼主译.临床妇科病理学.北京:人民卫生出版社,1998:403.
[5]杨继洲.卵巢成熟性畸胎瘤558例临床病理分析.中国实用医药,2006,1(9):47-48.
[6]陈乐真.妇产科诊断病理学.北京:人民卫生出版社,2002:332.
[7]武忠弼,杨光华.中华外科病理学.北京:人民卫生出版社,2002:1393.

