急性胆囊炎手术时机和手术方式的探讨
何诗建
(湖南省石门县红十字会医院,湖南 常德 415111)
急性胆囊炎是外科常见急腹症,大多由于胆囊管梗阻、结石嵌顿、囊壁血液循环障碍引起。但如果对早期的诊断及治疗判定不正确,将导致病情继续发展,胆汁性腹膜炎,胆囊坏疽穿孔,甚至发生中毒性休克等危及生命的并发症[1,2],因此对胆囊炎的手术时机及治疗方式的选择有较高要求。本文总结了我院2007年2月至2010年9月我院收治的急性胆囊炎患者89例,对手术时机及手术方式进行探讨,现报道如下。
1 资料与方法
1.1 一般资料
选取2007年2月至2010年9月我院收治的89例急性胆囊炎患者,其中男36例,女53例,年龄21~78岁,平均年龄(51.7±10.9)岁,89例患者均有不同程度右上腹痛,72例患者有明显的压痛,38例患者出现呕吐、恶心,6例黄疸,40例有背部放射痛,28例腹肌紧张。所有患者均行肝功能、血常规、淀粉酶及彩色超声检查。
1.2 治疗方法
所有患者均采取手术治疗,其中入院12~72h手术58例,4~7d手术31例。顺行胆囊切除6例,逆行胆囊切除13例。行顺行和逆行结合切除术60例,6例行胆囊粘膜剔除术,4例行胆囊造瘘术。
2 结 果
58例患者入院12~72h手术(EC组),31例患者4~7d手术(DC组),EC组平均手术时间为148min,DC组平均手术时间为105分;两组住院时间分别为11.2d(EC组)和19.8d(DC组)。两组治疗效果及并发症的发生情况见表1。
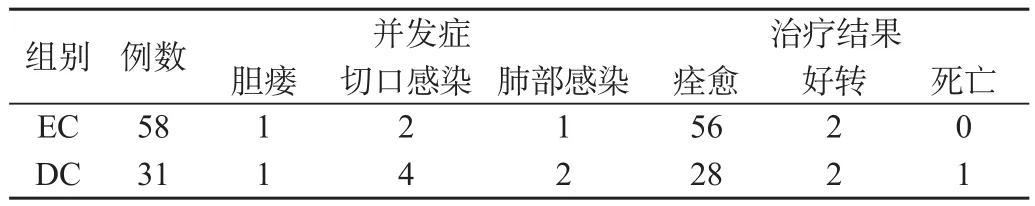
表1 不同时期手术患者疗效比较
3 讨 论
急性胆囊炎在胆道疾病中发病率较高,且入院时常为危重的急腹症。由于急性胆囊炎容易引起胆囊及其周围组织炎症水肿、粘连、结石嵌顿 、瘢痕收缩等情况,从而导致解剖不清,极易损伤胆管、门静脉等,因此,在手术前应根据本病的发作时间、症状、体征、B超及生化检测结果等相关情况,对患者进行全面、综合评估,掌握好手术的最好时机,直接影响着疗效及患者的预后。
3.1 手术时机的选择
一般认为,如急性发作已超过72h时,因局部组织水肿严重,胆囊三角区解剖不清,手术难度大,术后并发症多,应保守治疗,争取在炎症消退后6~12周再择期手术。但越来越多的研究表明[3]:早期胆囊炎的粘连较为疏松,易于分离;囊壁水肿相对较轻,胆囊三角区解剖结构尚清晰,粘连疏松,电切及钝性分离均不困难,并且由于水肿的存在,组织间有明显的间隙,胆囊管的炎症一般并不明显。一些患者虽然急性发作已经超过了72h,但由于患者的经济等其他原因,患者常常迫切要求尽早手术。因此对于急性胆囊炎手术时间的确定,不能单纯以发病时间来决定,而是要结合各种体征变化、医院条件、患者经济状况来全面分析来决定。本研究结果表明:所有的89例患者均行胆囊切除术,手术成功率98.8%,11例患者有不同程度的并发症;并且12~72h内手术患者均完成手术治疗,与72h后手术的患者相比,降低了患者的住院时间,降低了病死率。 故作者认为:急性胆囊炎早期手术治疗成功率高,在条件允许的情况下应积极行手术治疗。
3.2 手术方式选择
急性胆囊炎的手术目的主要为引流胆囊、解除梗阻、条件许可则切除胆囊。在本文中主要基本术式有胆囊切除术、胆囊黏膜剔除术、胆囊造瘘术,只要掌握恰当的手术方法,急性炎性期的胆囊切除术并非特别困难:①在术中应尽量在一期以顺逆结合法切除胆囊[4]。顺行胆囊切除术常适用于胆囊三角解剖基本清楚的病例。而对于对颈部结石嵌顿以及胆囊内有大结石的病例应采取逆行胆囊切除。顺行和逆行结合的胆囊切除术式适用于胆囊内多发结石,尤其是小结石患者,以及胆囊三角炎症明显,解剖不清,三管关系难以辨认的病例。②对于少数因壶腹部因瘢痕形成不能解剖出胆囊管的患者,可在颈管交界处缝合关闭胆囊管残端,石炭酸烧灼残存壶腹部粘膜。③尽量避免行胆囊造瘘术[5]:因为胆囊造瘘术不仅不能清除病灶,而且有胆囊结石复发率或残留,并且容易漏诊胆囊癌,术后多需二期手术,加重患者的经济负担及心理负担。
综上所述,正确把握手术指征和手术时机,采用合理的手术方式,腹腔镜胆囊切除术可顺利完成急性胆囊炎手术,降低并发症的发生率,缩短住院时间,减轻患者的痛苦。
[1]郑彬.急性非结石性胆囊炎39例诊断与治疗分析[J].中国误诊学杂志,2010,10(16):3977.
[2]李兆波.老年急性胆囊炎手术治疗113例分析[J].中国误诊学杂志,2006,6(3):555-556.
[3]沈万川,张丽霞,陈哲,等.腹腔镜胆囊切除术在老年人急性胆囊炎中的应用[J].腹腔镜外科杂志[J].2006,11(6):529-531.
[4]赵文刚.老年人胆囊炎胆石症58例手术治疗体会[J].临床医药实践杂志,2007,16(8):765.
[5]刘腾龙,王月,邹剑.急性胆囊炎手术方式选择体会[J].医学理论与实践,2008,21(3):356.

