腹腔镜与开腹全系膜切除近期疗效分析
赵小军
腹腔镜与开腹全系膜切除近期疗效分析
赵小军
目的分析比较腹腔镜与开腹全系膜切除术的近期疗效。方法自2009年2月我院普外科收治的直肠癌患者52例为研究对象,同期选择了腹腔镜及开腹术两种不同的手术方式,并比较同一水平切除肿瘤的术中出血量、手术时间、术中及术后并发症发生率及术后胃肠功能恢复情况,肿块切除的长度及上下缘切除范围,淋巴结清扫情况。结果两组术中出血量、手术时间、胃肠功能恢复时间及住院天数比较,腹腔镜组明显小于开腹术组,术后并发症发生率比较,腹腔镜组(26.9%)小于开腹术组(38.4%),以上比较差异有统计学意义(P<0.05)。但标本上下缘的阴性率、肿瘤直径及淋巴结清扫数目比较无明显差异。结论腹腔镜较开腹手术是一种安全、可行的手术方式,短期疗效明显优于开腹术,将成为当今低位直肠癌根治术的“金标准”,值得在临床上推广应用。
直肠癌;腹腔镜;开腹术;全系膜切除
我院普外科自2009年2月来采用腹腔镜下行直肠癌全系膜切除治疗,并再次探讨其手术的近期疗效及并发症。现总结如下。
1 资料与方法
1.1 一般资料自2009年2月我院普外科收治的直肠癌患者52例为研究对象,根据患者的不同情况选择了两种不同的手术方式,腹腔镜与开腹术各26例。其中腹腔镜组男15例,女11例;年龄38~81岁,平均(60.2±12.3)岁;肿瘤位于上段直肠(超过10 cm)9例,中段直肠(7~10 cm)8例,下段直肠(小于7 cm)9例,平均距肛门距离(cm)为(9.0±3.4)cm; Dukes分期A、B、C、D、分别为5例、10例、11例、0例;T分期1、2、3、4分别为3例、8例、15例、0例;开腹术组男16例,女l0例;年龄30~78岁,平均(58.5±12.3)岁;肿瘤位于上段直肠(超过10 cm)7例,中段直肠(7~10 cm)9例,下段直肠(小于7 cm)10例,平均距肛门距离(cm)(8.0±3.2)cm;Dukes分期A、B、C、D分别为6例、11例、9例、0例;T分期1、2、3、4分别为3例、6例、17例、0例。
1.2 纳入标准和排除标准
1.2.1 纳入标准①术前经电子结直肠镜检查及病理活检确诊为直肠癌。②癌灶为原发灶,不是由其他脏器转移的癌灶。③癌灶为单一的,不伴有多发、其他脏器及远处转移。④可保肛治疗。
1.2.2 排除标准①由其他脏器恶性肿瘤转移者。②合并急性肠梗阻、出血或穿孔等。③肿瘤大于6 cm或伴有其他脏器及远处转移者。④合并心、肺功能等不能耐受手术者。
1.3 手术方法两组手术方式均行保肛的直肠癌根治术,并遵循直肠系膜全切除和无瘤的原则。术前给予常规胃肠道准备。
1.3.1 腹腔镜手术方法患者采用气管插管全身麻醉,取头高足低截石位,建立压力为15 mm Hg的人工气腹,采用四孔法(一个主操作孔为右锁骨中线与两髂前上棘连线交点,一个观察孔为脐部,两个辅助孔分别为右右锁骨中线平脐点)进行,后期操作孔扩大至4 cm,方便取标本[1]。先右侧后左侧分离乙状结肠系膜,完全游离肠系膜血管根部后,再用钛夹夹闭血管。锐性分离时沿直肠固有筋膜和盆壁筋膜间隙进行,中低位、高位直肠癌分离分别过尾骨尖显露提肛肌、肿瘤远端直肠系膜5 cml以上。切开直肠前腹膜返折并沿Denonvilliers筋膜之间的间隙,男性将直肠前壁与精囊腺分离,女性在直肠阴道生殖膈进行分离[2]。以腹下神经为后方标志分离侧韧带,交替分离直肠前壁与侧壁,完全暴露并游离直肠系膜及肿块周围结缔组织。全部分离过程用超声刀进行。用线性切割吻合器在距肿瘤下缘2~5 cm处切断肠管,从左下腹4 cm的小切口取出肠段,在肿瘤上缘10~15 cm处切断乙状结肠,移去标本。置入吻合器钉座,荷包缝合后回纳肠段并缝合切口,重新建立气腹,在腹腔镜直视下行直肠结肠低位吻合术[3]。
2 结果
两组术中出血量、手术时间、胃肠功能恢复时间及住院天数比较,腹腔镜明显小于开腹术组,术后并发症发生率比较,腹腔镜组(26.9%)小于开腹术组(38.4%),以上比较差异有统计学意义(P<0.05)。但标本上下缘的阴性率、肿瘤直径及淋巴结清扫数目比较无明显差异。详见表1。
表1 两组术中及术后的临床资料比较±s,例)
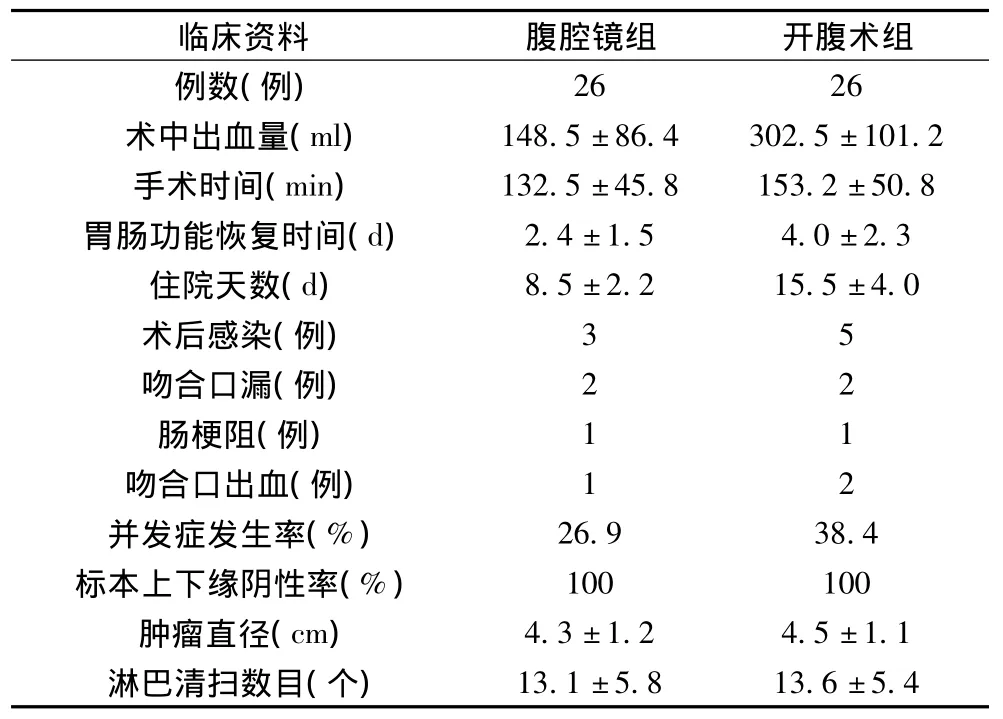
表1 两组术中及术后的临床资料比较±s,例)
13.1±5.813.6±5.42626术中出血量(ml)148.5±86.4302.5±101.2手术时间(min)132.5±45.8153.2±50.8胃肠功能恢复时间(d)2.4±1.54.0±2.3住院天数(d)8.5±2.215.5±4.0术后感染(例)35吻合口漏(例)22肠梗阻(例)11吻合口出血(例)12并发症发生率(%)26.938.4标本上下缘阴性率(%)100100肿瘤直径(cm)4.3±1.24.5±1.1淋巴清扫数目(个)临床资料腹腔镜组开腹术组例数(例)
3 讨论
直肠癌是我国常见的一种消化道肿瘤,其发病率呈逐年上升趋势。多数患者就诊时多在中晚期,由于特殊的解剖位置,根治术多涉及到保肛的问题,手术难度加大,临床治疗不规范,治疗效果差,并发症较多,5年存活率明显下降。随着近年来腹腔镜技术的不断发展及普及,腹腔镜结直肠癌手术的应用获得突破性进展,成为目前消化系统肿瘤中最成熟的手术方式。
腹腔镜手术与传统开腹术两者的手术技术关键是基本相同的,但腹腔镜手术较开腹手术难度较大,技术要求水平高,需要术者进一步掌握手术的理论知识及技能操作才能完成。腹腔镜手术全程解剖采用超声刀进行的,而超声刀可切除组织完整,具有良好的切割及止血功能,可使术中出血减少;放大手术视野有利于术者快速、准确、判断间隙,选择合理的手术入路及并对病灶的更好地判断,能更好、更快地完成手术,缩短手术时间,进一步减少术中出血量[5]。由于腹腔镜手术创伤小,腹腔脏器干扰小,牵拉小,术后疼痛小,造成术后胃肠功能恢复时间快,住院天数少,降低了患者的经济费用。
根据上述研究得出,腹腔镜较开腹手术术中出血量少、胃肠功能恢复快、住院天数少、术后并发症少,是一种安全、可行的手术方式,短期疗效明显优于开腹术,将成为当今低位直肠癌根治术的“金标准”,值得在临床上推广应用。
[1]陆爱国,宗雅萍,王明亮,等.腹腔镜直肠前切除术后吻合口漏的预防和处理.中华普通外科杂志,2007,22(11):817-820.
[2]张思奋,赵江宁,袁晟,等.腹腔镜结直肠肿瘤切除术的难点及对策(附83例报告).腹腔镜外科杂志,2008,13(1):18-21.
[3]池畔,林惠铭,徐宗斌.腹腔镜与开腹直肠癌低位前切除术后吻合口漏发生率的比较.中华胃肠外科杂志,2007,10(1): 157-159.
[4]陆爱国,宗雅萍,王明亮,等.腹腔镜直肠前切除术后吻合口漏的预防和处理.中华普通外科杂志,2007,22(11):817-820.
[5]沙洪存,洪晓明,倪开元.腹腔镜与开腹直肠癌全系膜切除术的对照研究.中华普通外科杂志,2010,25(4):287-290.
459000河南省济源市肿瘤医院内五科
1.3.2 开腹术方法麻醉方式与上述腹腔镜手术相同,先分离左侧直乙结肠系膜,再分离右侧,两边汇合后再分离直肠后壁与骶前间隙,达腹膜返折下或肛提肌水平。直肠前壁、侧壁分离同上述腹腔镜手术。采用荷包关闭器及吻合器进行肠段吻合[4]。
1.4 两组手术后情况比较比较同一水平切除肿瘤的术中出血量、手术时间、术中及术后并发症发生率以及术后胃肠功能恢复情况;肿块切除的长度及上下缘切除范围,淋巴结清扫情况。
1.5 统计学方法采用(SPSS 11.0)统计软件包进行统计,计数及计量资料分别采用χ2检验及t检验。P<0.05表示差异有统计学意义。

