170例巨大胎儿临床分析
张立英
胎儿体重达到或超过4000 g称为巨大儿,属高危妊娠。近年来,由于生活水平的提高,巨大儿的发生率明显上升,所致母婴并发症也相应增多。如子宫破裂、软产道严重撕裂伤、新生儿窒息、颅内出血、锁骨骨折、甚至死亡等。因此,在临产前对其诊断和分娩方式的选择显得尤其重要。为提高产前诊断巨大胎儿的准确性,现对170例巨大胎儿进行回顾性分析,从寻找识别巨大胎儿的相关因素,争取产前做出正确诊断,指导产程妥善处理,降低母婴并发症。
1 资料与方法
1.1 一般资料 本院2010年1月-2011年12月有2819例单胎足月孕妇分娩,其中巨大胎儿170例,发生率为6.03%,其中初产妇117例,经产妇53例,孕妇年龄最小20岁,最大42岁。新生儿出生时体重4000~4500 g 159例,占5.64%;>4500 g者 11例,占0.39%。巨大儿孕周为38~40周者69例,占巨大儿的40.59%,≥40周者101例,占巨大儿的59.41%。男婴120例,占70.59%,女婴50例,占29.41%。
1.2 孕妇产前情况检查 宫高+腹围≥140 cm者101例,占59.41%,分娩前1周内全部有B超记载胎儿双顶径(BPD)、股骨长(FL),其中BPD+FL≥165 mm者140例,占82.35%。
1.3 统计学处理 采用PEMS 3.1对数据进行统计学处理,计数资料采用字2检验,以P<0.05为差异有统计学意义。
2 结果
2.1 分娩方式及并发症 170例巨大胎儿阴道分娩41例(其中顺产37例,产钳4例),试产失败改行剖宫产者68例,另外还有61例入院择期行剖宫产术。剖宫产总数129例,占巨大儿总数的75.88%。剖宫产组新生儿窒息重度1例,无新生儿死亡、新生儿产伤。阴道分娩组新生儿重度窒息5例,肩难产4例。新生儿窒息及产伤发生率,剖宫产组与阴道分娩组差异有统计学意义(P<0.01)。两组产后出血率比较差异无统计学意义(P>0.05),见表1。
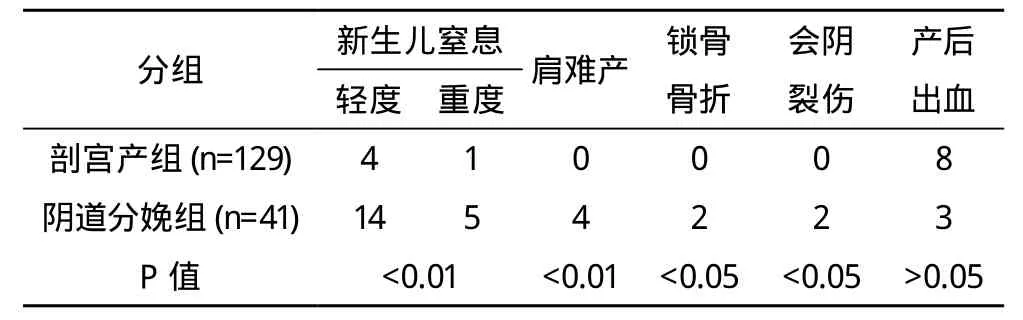
表1 巨大胎儿剖宫产与阴道分娩比较 例
2.2 170例巨大胎儿手术助产者133例(剖宫产129例,产钳4例),占78.24%;产后出血11例,占6.47%。同期单胎足月正常体重儿2649例,手术助产1059例(剖宫产1049例,产钳10例),占39.98%。产后出血20例,占0.76%,两组差异有统计学意义(P<0.05)。见表2。2.3 巨大儿与BPD+FL的关系 巨大儿组的BPD+FL≥165 mm者,140例,占82.35%。见表3。
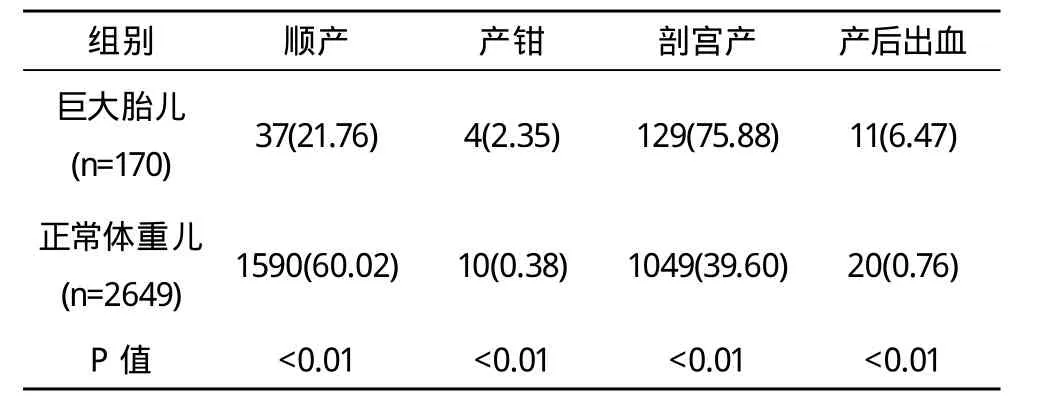
表2 巨大儿与正常体重儿比较 例(%)

表3 巨大儿与胎儿双顶径+股骨长的关系 例(%)
2.4 巨大儿与腹围、宫高的关系 巨大儿腹围+宫高≥140 cm 101例,占59.41%。见表4。
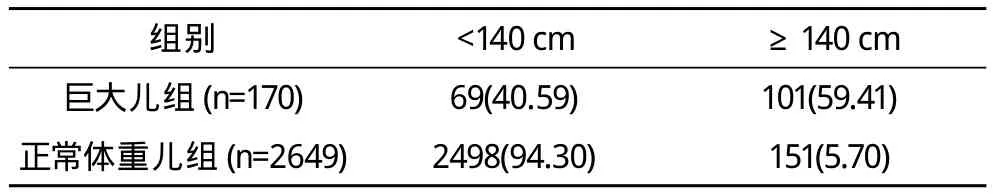
表4 巨大儿与正常体重儿腹围+宫高的情况 例(%)
3 讨论
3.1 巨大胎儿产前诊断的重要性 巨大胎儿由于胎头大,且硬,可塑性差,且双肩径及胸径较正常儿大,又由于胎儿大,子宫壁张力大,子宫收缩乏力,腹部过度膨隆,腹肌收缩无力,给阴道分娩带来困难。若处理不当可造成子宫破裂以及严重的会阴裂伤,新生儿产伤及新生儿死亡等危及母婴安全的并发症。因此,分娩前检出巨大胎儿意义重大。目前有不少估计胎儿体重的方法,但临床上仍缺乏简便准确的方法。近年来,B超成为产前预测胎儿体重的重要手段。本资料表明,B超测量胎儿的BPD、FL再结合孕妇宫高、腹围诊断巨大胎儿其符合率比较高。从本资料上看,巨大胎儿与孕妇的宫高、腹围、胎儿的BPD、FL等因素有关。临产前的宫高+腹围≥140 cm,B超测胎儿BPD+FL≥165 mm,可拟诊巨大儿。
3.2 分娩方式的选择 由于巨大胎儿经阴道分娩易发生难产,产道裂伤、新生儿产伤,对母婴危害极大,导致阴道困难助产和急诊剖宫产。因此,目前倾向于临产前预测巨大胎儿,结合孕妇有无合并症,骨盆情况等综合分析,适当放宽剖宫产指征,以改善母婴的预后。

