住院2型糖尿病患者发生低血糖的危险因素分析
王 波,汤智慧,熊 娜,2,黄清杰,3,马 亮,巴建明,窦京涛,母义明(.解放军总医院药品保障中心临床药学室,北京 00853;2.解放军26医院药械科,北京 0009;3.甘肃省中医院药学部,甘肃 兰州 730050;.解放军总医院内分泌科,北京00853)
中华医学会糖尿病学分会最新的流行病学资料显示,中国成人2型糖尿病的发生率已高达9.7%,全国患病人数达到9240万,中国可能已成为世界上患病人数最多的国家[1],给我国公共卫生事业带来了沉重的负担。糖尿病长期血糖控制不佳引起的微血管及大血管病变会导致多个靶器官受损甚至死亡。UKPDS、DCCT、ACCORD及ADVANCE等大型前瞻性临床研究显示,强化降糖治疗可以给糖尿病患者带来诸多获益,减缓慢性并发症的出现,提高糖尿病患者生存质量[2]。然而,DCCT与UKPDS研究也显示了强化血糖控制显著增加低血糖的发生率,而低血糖是我国及全世界糖尿病患者血糖安全达标的主要障碍[3-4]。低血糖最主要的危害是中枢系统及心血管的损害,易造成心脑等重要器官的永久性损害,甚至危及生命。如何有效地预防低血糖是糖尿病治疗过程中的一个重要环节。糖尿病是一种自我管理的疾病,但长期以来,我国糖尿病患者血糖达标率较低,2008年一项涵盖14省市60家医院调查示结果显示,我国糖尿病患者HbA1c平均值高达7.6%,达标率仅约23% (HbA1c< 6.5%)[5]。本研究旨在探讨住院2型糖尿病患者发生低血糖的危险因素,为临床糖尿病治疗过程中血糖安全达标、有效规避低血糖提供参考。
1 资料与方法
1.1 一般资料
选择2010年4月- 2011年12月于我院内分泌科住院的640例2型糖尿病患者,男381例,女259例,其中发生过明确低血糖的患者132例(低血糖组),未发生低血糖的患者508例(无低血糖组)。低血糖诊断标准:按照《2010年版中国2型糖尿病防治指南》的标准,接受药物治疗的糖尿病患者血糖水平≤3.9 mmol·L-1为低血糖。 排除诊断为1型糖尿病和其他类型糖尿病。
1.2 研究方法
对住院的糖尿病患者均采取一日7次的血糖监测(监测点包括:空腹、早餐后、午餐前、午餐后、晚餐前、晚餐后、睡前),详细记录血糖值,个别血糖波动较大,或更换方案时,还会增加监测0:00以及03:00的血糖值。
内分泌科临床药师按照《内分泌病区不良反应集中监测表》的工作模式,通过每日药学查房,详细记录患者年龄、性别、体重指数、糖尿病病程、糖化血红蛋白、血肌酐、低血糖出现时的血糖值、时间、症状以及采取的措施。
本研究所分析的低血糖发生的相关因素包括:定性变量,如:性别、是否合并冠心病、是否同时服用β受体阻滞剂、并发症种类;定量变量,如:年龄、糖尿病病程、体重指数(BMI)、血肌酐(Ser)、内生肌酐清除率(Ccr)、糖化血红蛋白(HbA1c)、住院时间,其中内生肌酐清除率采用血肌酐计算法,即Ccr(mL·min-1) = (140-年龄)×体重/72×血肌酐浓度(mg·dl-1)。对于女性患者,上述结果×0.85。
1.3 统计学方法
单因素分析中定性变量采用χ2检验或者是Fisher精确概率进行分析,而定量变量采用Wilcoxon秩和检验。低血糖与危险因素的相关性即多因素分析采用logistic回归分析,由于自变量较多,所以首先对自变量进行筛选,采用了三种筛选自变量的方法,分别是前进法、后退法、逐步法,三种筛选方法的结果基本一致,综合考虑后,最终的模型中保留了6个变量即年龄、糖尿病病程、BMI、Ccr、HbA1c、住院时间,然后以这6个变量为自变量建立回归模型。分析指标包括OR值、95%可信区间(95%CI)以及显著性检验结果(P)。所有的数据均采用SAS 9.1.3统计软件处理。
2 结果
2.1 单因素分析
同时服用β受体阻滞剂的糖尿病患者低血糖发生率明显低于未同时服用β受体阻滞剂(P< 0.05);未合并糖尿病慢性并发症的患者低血糖发生率明显低于合并糖尿病慢性并发症的患者(P< 0.05)。统计结果见表1(0:无糖尿病慢性并发症;1:糖尿病周围神经病变;2:糖尿病视网膜病变;3:糖尿病植物神经病变;4:糖尿病肾病;5:糖尿病大血管病变)。
低血糖组的BMI、住院时间以及糖尿病病程均与无低血糖组比较,差异具有统计学意义(P< 0.05)。统计结果见表2。
2.2 2型糖尿病患者发生低血糖的多因素logistic回归分析
统计结果显示,年龄、内生肌酐清除率、BMI、糖尿病病程以及住院天数均是低血糖发生的独立危险因素(P< 0.05)。具体见表3(0:无糖尿病慢性并发症;1:糖尿病周围神经病变;2:糖尿病视网膜病变;3:糖尿病植物神经病变;4:糖尿病肾病;5:糖尿病大血管病变)。
3 讨论
低血糖的发生不仅导致中枢系统和心脑血管的损害,还会导致外伤、骨折、情绪低落、抑郁症等。另有报道[6],严重低血糖会增加老年2型糖尿病患者发生痴呆的风险。低血糖的发生以及患者对于低血糖的恐惧心理已经成为阻碍糖尿病血糖安全达标的一个重要因素[7]。如何平衡血糖安全达标与低血糖发生之间关系,成为糖尿病临床治疗过程中的主要矛盾。低血糖发生的影响因素很多,比较常见的如过度锻炼、饮酒、高龄、肾功能不全、感染、能量摄入不足以及精神相关疾病(痴呆、抑郁、精神病)等[8]。本研究通过分析住院2型糖尿病患者住院期间的生化检验检查指标、是否合并冠心病及糖尿病慢性并发症、是否合用β受体阻滞剂来统计分析2型糖尿病患者在院期间发生低血糖的危险因素。

表1 两组患者一般资料的对比.例(%)Tab 1 Comparison of the general data between the two groups.case(%)
表2 两组患者一般资料及实验室指标的对比.±s(M)Tab 2 Comparison of the general data and the laboratory indexes between the two groups.±s(M)
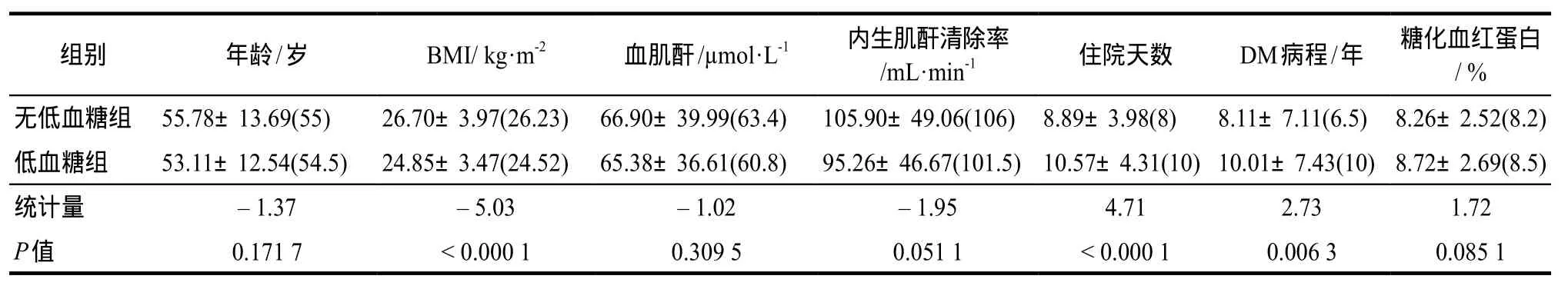
表2 两组患者一般资料及实验室指标的对比.±s(M)Tab 2 Comparison of the general data and the laboratory indexes between the two groups.±s(M)
组别 年龄/岁 BMI/ kg·m-2 血肌酐/µmol·L-1 内生肌酐清除率/mL·min-1 住院天数 DM病程/年 糖化血红蛋白/ %无低血糖组 55.78±13.69(55) 26.70±3.97(26.23) 66.90±39.99(63.4) 105.90±49.06(106) 8.89±3.98(8) 8.11±7.11(6.5) 8.26±2.52(8.2)低血糖组 53.11±12.54(54.5) 24.85±3.47(24.52) 65.38±36.61(60.8) 95.26±46.67(101.5)10.57±4.31(10)10.01±7.43(10)8.72±2.69(8.5)统计量 -1.37 -5.03 -1.02 -1.95 4.71 2.73 1.72 P值 0.171 7 < 0.000 1 0.309 5 0.051 1 < 0.000 1 0.006 3 0.085 1

表3 低血糖发生相关危险因素的logistic回归分析Tab 3 Logistic regressive analysis of the related risk factors in hypoglycemia
本研究通过logistic回归分析确定住院患者2型糖尿病患者发生低血糖的危险因素,结果显示:较长的糖尿病病程、肾功能不全、BMI过低均会增加低血糖发生风险,而由于住院期间的强化治疗,住院时间过长会增加低血糖的暴露。高龄则是低血糖发生的保护因素。虽然回归分析中,是否合用β受体阻滞剂对于低血糖的发生无显著性差异,但是已有报道,非选择性的β受体阻滞剂会引起糖尿病和非糖尿病患者严重低血糖的发生,β受体阻滞剂会使患者对于低血糖感知能力的下降以及升糖激素对于低血糖的反应延迟[9]。
随着2型糖尿病病程的延长,低血糖的发生风险会增加。分析原因可能是:(1)2型糖尿病是一种渐进性疾病,患者的β细胞功能随时间逐步下降,在确诊糖尿病时,患者50%的β细胞可能已经丧失功能,随着病程的延长,β细胞功能每年递减4%。(2)长期使用胰岛素治疗的2型糖尿病患者体内的胰高糖素对于血糖下降的升糖反应会下降,因此病程长的2型糖尿病患者会出现和1型糖尿病相同的自主神经衰退进而再次引发低血糖[10]。(3)随着病程的延长,2型糖尿病对于血糖控制情况的忽视,易出现依从性下降,例如:漏服药物、私自加大用药量或未经医生咨询改用其他降糖药物等情况,都会增加引起低血糖的风险。
本研究还提示低血糖组的BMI越小,低血糖发生风险越高。分析原因可能是由于消瘦的糖尿病患者,是以胰岛素绝对不足为主要病因,胰岛细胞功能较差,血糖波动大,易发生低血糖。而肥胖或超重糖尿病患者往往伴随胰岛素抵抗,胰岛细胞功能尚可,对于低血糖的发生是一个保护因素。
另外,本研究显示住院时间越长,低血糖发生的风险越高。这可能是由于,一方面,住院过程中,医生往往会采取积极的降糖治疗,可能会增加出现低血糖的风险;另一方面,入院早期采取的积极降糖治疗,在解除高糖毒性之后,可能会发生低血糖,若住院时间短,往往低血糖还未暴露,患者已经出院,而住院时间长的患者可观察到低血糖且被密切监测、详细记录[11]。
口服降糖药物以及胰岛素主要是由肾脏排泄,肾功能不全的患者常常会引起降糖药物在体内的蓄积,进而增加了发生低血糖的风险。相关研究也显示合并肾功能不全的老年患者中54%发生过低血糖[12]。本研究结果也显示了内生肌酐清除率越高(即肾脏功能越好),低血糖发生的风险越小。
以往研究显示老年人各项生化功能衰退、摄食减少、应激能力下降、肝肾功能下降,低血糖发生率明显升高[13]。而本研究显示年龄越大,低血糖的发生率越低,考虑可能与近年来糖尿病降糖治疗更加个体化有关,尤其对于易发生低血糖的老年糖尿病患者,降糖目标制订综合考虑预期寿命、身体的一般情况等因素。血糖控制目标放宽,低血糖的发生率也会有所降低。
总之,规避低血糖,达到安全降糖,延缓和减少并发症的发生,是每一个糖尿病患者的期望。本研究经过临床药师药学查房,获取2型糖尿病患者出现低血糖的详细资料,并通过统计分析,确定了引起低血糖发生的相关危险因素,为临床工作中减少和预防低血糖的发生提供参考。
[1] 中华医学会糖尿病分会.2010年版中国2型糖尿病防治指南[M].北京:北京大学出版社,2011:33.
[2] 江丽.从最新公布的糖尿病和心血管病行动研究看强化降糖治疗对糖尿病大血管病变的影响[J].心血管病学进展,2009,30(4): 643-645.
[3] 杨毅,李蓬秋.糖尿病治疗达标的主要障碍-低血糖[J].实用医院临床杂志,2010,7(4):8-11.
[4] Braithwaite SS, Buie MM, Thompson CL,et al.Hospital hypoglycemia: not only treatment but also prevention[J].Endocr Pract, 2004, 10 (2): 89-99.
[5] Pan CY, Yang WY, Jia WP,et al.Management of Chinese patients with type 2 diabetes, 1998-2006: the Diabcare-China surveys[J].Curr Med Res Opin, 2009, 25(1): 39-45.
[6] Whitmer RA, Karter AJ, Yaffe K,et al.Hypoglycemic episodes and risk of dementia in older patients with type 2 diabetes mellitus[J].JAMA, 2009, 301(15): 1565-1572.
[7] Amiel SA, Dixon T, Mann R,et al.Hypoglycemia in type 2 diabetes[J].Diabet Med, 2008, 25(3): 245-254.
[8] Desouza CV, Bolli GB, Fonseca V.Hypoglycemia, diabetes, and cardiovascular events[J].Diabetes Care, 2010, 33(6): 1389-1394.
[9] Lin YY, Hsu CW, Sheu WH,et al.Risk factors for recurrent hypoglycemia in hospitalized diabetic patients admitted for severe hypoglycemia[J].Yonsei Med J, 2010, 51(3): 367-374.
[10] Briscoe VJ, Davis SN.Hypoglycemia in type 1 and type 2 diabetes: physiology, pathophysiology, and management[J].Clin Diabetes, 2006, 24 (3): 115-121.
[11] Bailon RM, Cook CB, Hovan MJ,et al.Temporal and geographic patterns of hypoglycemia among hospitalized patients with diabetes mellitus[J].J Diabetes Sci Technol, 2009, 3(2):261-268.
[12] Holstein A, Plaschke A, Egberts EH.Clinical characterization of severe hypoglycemia: a prospective population-based study[J].Exp Clin Endocrinol Diabetes, 2003, 111(6):364-369.
[13] 孙般若,李昱芃,肖靖,等.老年糖尿病患者低血糖情况分析[J].中国医药导报,2011,8(14):147-149,152.

