难辨认孢子丝菌病临床分析
徐徉 李福秋
(吉林大学第二医院皮肤科,长春130041)
孢子丝菌病 (Sporotrichosis)是由申克孢子丝菌所引起的皮肤、皮下组织及其邻近淋巴系统的慢性感染性疾病。主要经皮肤创伤处感染申克孢子丝菌而传播,易累及裸露在外的皮肤,偶可因吸入分生孢子导致肺部感染,也可播散至全身多个系统,但不多见[1-2]。孢子丝菌病分为皮肤型和皮肤外型,皮肤型又可分为皮肤固定型、皮肤淋巴管型、皮肤播散型。由于宿主免疫力不同申克孢子丝菌进入机体引起孢子丝菌病的临床型别不同[3]。近年来就诊于我院皮肤科门诊的孢子丝菌病呈逐渐上升的趋势,已有报道申克孢子丝菌在吉林省自然环境中检出率较高,可能是高发的原因。一些病例由于皮损少见或者外用药物治疗不当及发病部位较特殊等原因造成孢子丝菌病丧失原有的典型特征,难以辨认,可暂称之为难辨认孢子丝菌病。对于刚刚进入临床工作的皮肤科医师,诊治经验尚不丰富时较易误诊。此类型孢子丝菌病与既往已知类型临床表现不相符,在皮肤科医生的临床工作中起到警示作用。现选取自2011年2~5月期间就诊于我院皮肤科门诊并经真菌培养确诊的面部孢子丝菌病8例分析如下。
1 临床资料
1.1 一般情况
8例面部孢子丝菌病患者中,男2例,女6例;年龄29~65岁,其中30岁以下1例,30~40岁2例,40~50岁3例,50~60岁1例,60岁以上1例。其病程长短不一,1~12个月不等,均有接触玉米秸史,其中5例有明确外伤史。
1.2 皮肤科表现
病例a、b右侧面部大面积暗红斑,其上见略密集的豆大的炎性红丘疹,有轻度浸润;病例c右侧颊部淡红斑,周围散在米粒大结节,侵犯右侧鼻翼部;病例d、e因自行外用药物后皮损表面附着黑色硬厚痂,皮肤表面凹凸不平,损害较深。病例f、g皮损呈疣状增生,部分增生表面可见颗粒状突起;病例h侵犯至鼻根部,基底呈暗红色,因反复搔抓,导致皮肤增生肥厚,表面粗糙不平,呈酒渣鼻样外观(见图1)。4例鼻部孢子丝菌病患者3例侵犯鼻尖部发病。
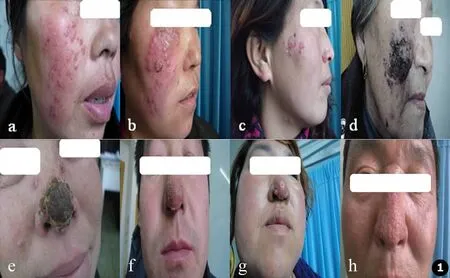
图1 病例a、b、c呈弥漫性散在分布的结节性皮损;病例d、e皮损表面覆有外用药物的黑痂;病例f、g鼻部皮损呈皮肤疣状赘生物样改变;病例h鼻部皮损侵犯至鼻根部,呈“酒渣鼻”样改变Fig.1 Case a,b,c:Sporadic nodular lesion on the right face;Case d,e:Cutis covering the black surface deposition of external application drugs;Case g,h:Cutaneous form exhibiting vegetations;Case h:Cutaneous form looking like rosacea
1.3 病理检查
8例患者全部行组织病理检查,石蜡切片,HE染色,5例见典型“三区病变”,3例病理学特征为炎性肉芽肿(见图2)。
1.4 实验室检查
8例患者中5例于病理检查时取部分组织块,余3例取脓液接种于沙氏培养基上,27℃恒温培养10 d左右,均见典型菌落生长 (见图3)。
2 治 疗
8例患者肝、肾功能及胸部X线等检查未见明显异常。给予伊曲康唑(斯皮仁诺)100 mg,2次/d口服,酮康唑外用等抗真菌药物治疗3个月后,面颊部孢子丝菌病患者皮损痊愈;鼻部孢子丝菌病患者e皮损痊愈;f、h鼻尖部疣状增生物较前明显变小,皮肤角化肥厚减轻;患者g鼻部皮肤变薄,触之扁平,遗留褐色色素沉着。
3 讨 论

图2 分别为病例c、e、f、g组织病理检查HE染色镜下照片:c(×200)、g(×200)见“三区病变”;e(×100)、f(×100)见弥漫炎细胞浸润,中性粒细胞、淋巴细胞等 图3 a.8例患者皮损组织在沙氏培养基25℃培养2周后可见黑褐色菌落,b.小培养示与菌丝垂直顶端梅花瓣状的分生孢子Fig.2 Case c,g(×200):Three zone changes;Case e,f(×100):A large number of mixed inflammatory cells infiltrated in the dermis including neutrophils,lymphocytes,macrophages and multinuclear giant cells Fig.3 a.Dark brown colonies of Sporothrix after two weeks on SDA at 25℃,b.Fungal culture shows quincuncial spores vertical to the main hyphae
孢子丝菌病是一种具有传染性的慢性真菌感染,可呈地域性的小规模流行。国外曾有2 000多例与职业有关的孢子丝菌病病例暴发,而我省于20世纪60年代初及70年代末有先后两次造纸厂工人的集团发病史,这些造纸厂均使用大量的芦苇为造纸原料[4]。孢子丝菌病典型的皮损表现为结节、慢性炎性肉芽肿、糜烂、浸润斑块等形态。初发时可无明显自觉症状,随后皮损逐渐加重,形成边缘隆起、中心溃疡伴结痂及脓性渗出的特征性皮肤损害,经普通抗炎反复治疗无效。而难辨认孢子丝菌病不具有该病典型的皮损特征,内因:宿主免疫力不同,皮损及发病部位较特殊,出现不典型皮损。外因:对皮损长期搔抓、自行外用不明药物等不良刺激导致皮损加重、色素沉着等。本组病例中5例于当地诊所诊断不明确,其中2例使用外用药物治疗,掩盖原有疾病的皮损表现;3例不符合孢子丝菌病典型皮损特征。金学洙等[5]在吉林农村的芦苇、玉米秸和土壤中分离出孢子丝菌。玉米为吉林大规模种植的粮食作物,玉米秸是乡下主要的炊事取暖原料,其干燥后较锋利易造成细小伤口。本组8例患者全部生活在吉林农村,根据患者病史资料分析本文讨论的8例患者中5例在搬运玉米秸过程中不慎感染了申克孢子丝菌发病,另外3例则可能是生活的环境中存在申克孢子丝菌,常年用玉米秸做炊事原料引起轻微划伤,通过细小伤口感染而发病。希望皮肤科医师在以后的临床工作中遇到一些不典型皮损但是根据患者居住的环境、病史等因素可考虑到此种疾病,及时做必要的组织病理及真菌学检查以明确诊断,使患者能够得到及时有效的治疗。
[1] Bonifaz A,Pernche A,Mercadillo P,et al.Successful treatment of AIDS-related disseminated cutaneous sporotrichosis with itraconazole[J].AIDSPatient Care STDS,2001,15(12):603-606.
[2] Carvalho MT,Decastro AP,Baby C,et al.Disseminated cutaneous sporotrichosis in a patient with AIDSreport of a case[J].Rev Soc Bras Med Trop,2002,35(6):655-659.
[3] 孔祥明,林俊萍,王雅坤,等.申克孢子丝菌基因差异、致病力与孢子丝菌病临床型别的关系[J].中华皮肤科杂志,2005,6(38):338-341.
[4] 王仲初,孙宝符.吉林省孢子丝菌发病情况调查报告[J].吉林大学学报(医学版),1982,8(3):82-83.
[5] 金学洙,李福秋,朱明姬,等.从芦苇及土壤中分离孢子丝菌的研究[J].中华皮肤科杂志,1998,5(31):298-299.

