腰椎滑脱椎体终板Modic改变的分布情况及影响因素
马 铮,丁文元,申 勇,杨大龙,徐佳欣,王 辉,谢东晓,胡彬欣
自1988年以来,Modic等[1]对椎体终板及终板下骨质在MRI上的信号改变进行描述及分类。关于其发生机制与下腰痛之间的研究日益增多,但对腰椎滑脱与Modic改变的关系以及不同类型腰椎滑脱Modic改变的分布研究较少。本研究中回顾分析了本院2005年10月~2011年10月诊治的264例腰椎滑脱症患者的影像学资料,对其Modic改变分布特点及与腰椎滑脱程度、椎间盘退变、体重指数、劳动量关系进行研究。同时本文对Modic改变在腰椎滑脱症的发生发展中的意义进行了讨论,进而探讨对腰椎滑脱伴Modic改变患者的有效治疗方式,现总结如下。
1 资料和方法
1.1 一般资料
选择2005年10月~2011年10月因腰椎滑脱症在本院行腰椎MRI及X线检查的264例患者,其中男性162例,女性102例;年龄为40~65岁,平均56.3岁;排除腰椎肿瘤、结核、感染、外伤及有既往腰椎手术史者,不同类型患者滑脱节段分布见表1。
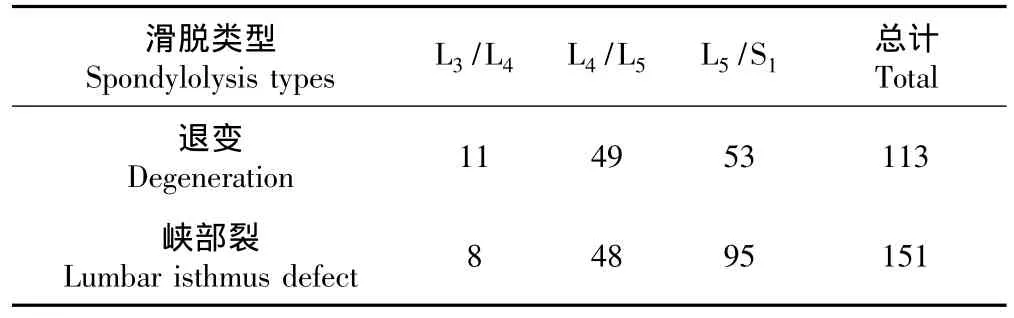
表1 不同类型滑脱患者的滑脱节段分布Tab.1 The level of spondylolysis on different types patients
1.2 影像学资料
MRI检查:采用高分辨1.5T MRI(Siemens Magnetom Symphony),行腰椎矢状面 T1WI、T2WI以及横断面T2WI。
X线检查:所有患者均行腰椎正侧位及腰椎过伸过屈侧位摄像。
1.3 影像学分析及观测指标
按照MRI上终板Modic改变标准进行分型[1-2](见图1~3):0型,椎体终板信号正常;Ⅰ型,T1WI上椎体终板及邻近骨为低信号,T2WI上正常终板为高信号;Ⅱ型,T1WI上比正常骨髓信号偏高,T2WI上也升高,但不如 T1WI显著;Ⅲ型,T1WI、T2WI上均为低信号。
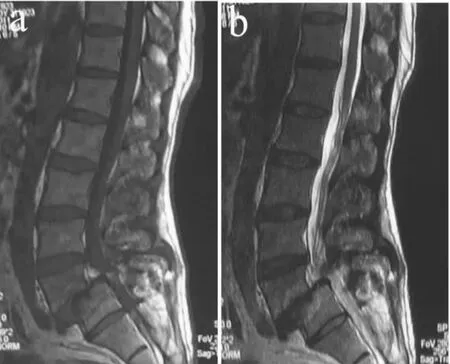
图1 Modic改变Ⅰ型Fig.1 Modic change type Ⅰ
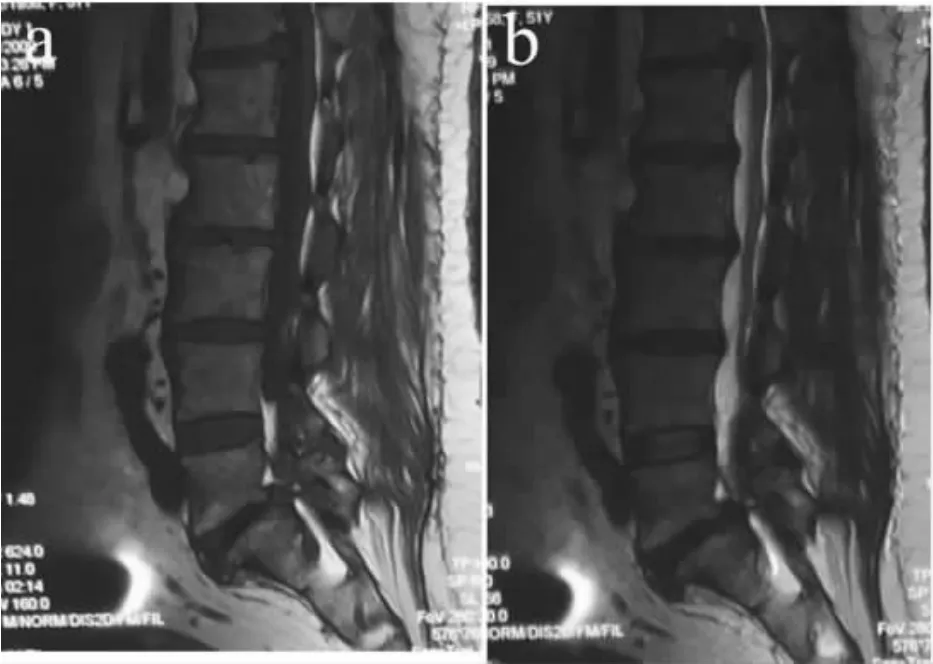
图2 Modic改变Ⅱ型Fig.2 Modic change type Ⅱ
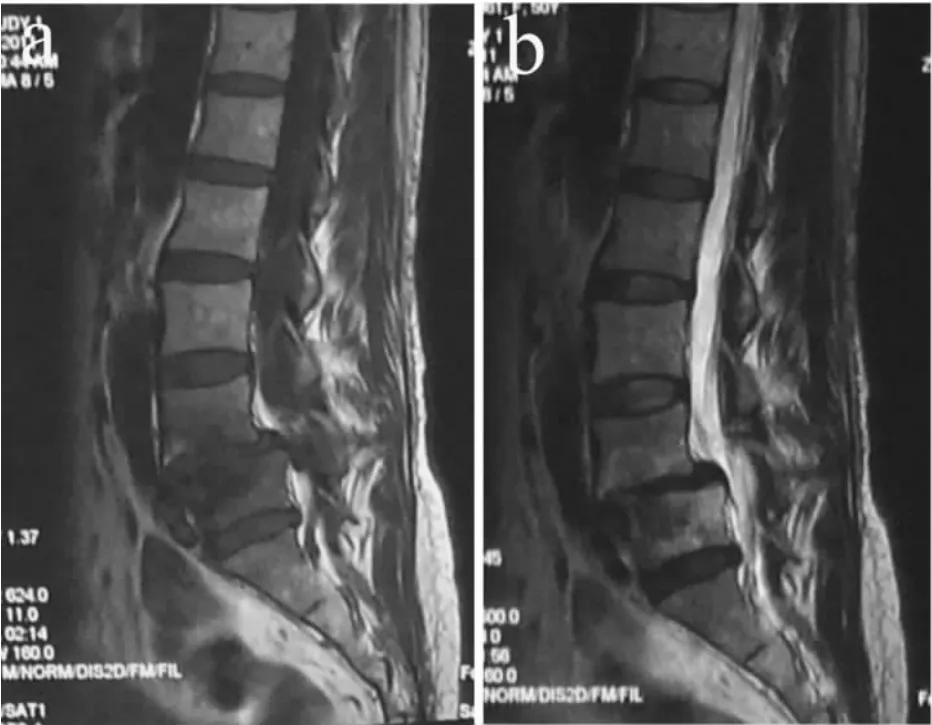
图3 Modic改变Ⅲ型Fig.3 Modic change type Ⅲ
椎间盘退变按Pfirrmann分级[3]标准分为5级。Ⅰ、Ⅱ级为正常椎间盘,Ⅲ~Ⅴ级为退变椎间盘。
腰椎滑脱程度根据 Meyerding方法[4]分为4级:Ⅰ级,上位椎体后下缘在下椎关节面后1/4;Ⅱ级,上位椎体后下缘在下椎关节面中后1/4;Ⅲ级,上位椎体后下缘在下椎关节面中前1/4;Ⅳ级,上位椎体后下缘在下椎关节面前1/4。
体重根据国际上通用的体重指数(body mass index,BMI)进行分级[5]。公式为:BMI= 体重(kg)/身高2(m2)。正常组,18.5≤BMI<23.0;超重组,23.0≤BMI<25.0;肥胖组,BMI≥25.0。劳动量根据Leboeuf-Yde方法[6]分为3级:1级,长期坐位工作(轻体力劳动);2级,站立和/或坐位工作(中度体力劳动);3级,长期负重工作(重体力劳动)。
1.4 统计学方法
所有影像学资料均由2位骨科医师独立双盲分析,所观测结果进行Kappa一致性检验。所用数据使用SPSS 13.0软件进行分析,计数资料使用χ2检验,等级资料相关性检验采用Logistic回归法,P<0.05为差异有统计学意义。
2 结 果
本研究中2位骨科医师对所测量指标的判断结果差异无统计学意义(P>0.05)。
2.1 一般分布特点
264例腰椎滑脱患者,108例(40.9%)发生Modic改变,其中Ⅰ型 19例(7.2%),Ⅱ型 61例(23.1%),Ⅲ型 28 例(10.6%)。出现 Modic 改变的节段为 L5/S1(71个)、L4/L5(34个)、L3/L4(3个),其发生率分别为 26.9%、12.9%、1.1%。
2.2 不同类型腰椎滑脱Modic改变分布特点
退变性滑脱113例,发生Modic改变的有45例(39.8%),其中7例(6.2%)发生 Modic Ⅰ型改变,38例(33.6%)发生ModicⅡ型改变,未发现ModicⅢ型改变。
峡部断裂性滑脱151例,发生Modic改变的有63 例(41.7%),其中12 例(7.9%)发生 ModicⅠ型改变,23例(15.2%)发生 ModicⅡ型改变,28例(18.5%)发生ModicⅢ型改变。
2.3 滑脱节段与非滑脱节段Modic改变发生率的比较
选择108例腰椎滑脱伴Modic改变患者的椎间盘邻近终板为研究对象,其中滑脱节段邻近终板Modic改变的发生率为88.9%(96例),非滑脱节段邻近终板Modic改变发生率为11.1%(12例)。滑脱节段椎间盘与非滑脱节段椎间盘Modic改变发生率差异有统计学意义(P<0.05)。
2.4 总体相关性分析
264例患者L3/L4/L5/S1共计792个椎间盘,按椎间盘退变程度划分Ⅰ~Ⅴ级分别为113个 、217个、233个、156个和73个,椎间盘所在节段对应的Modic发生率分别 6.2%(7 个)、29.5%(64 个)、46.4%(108 个)、52.6%(82 个)和24.7%(18 个)。滑脱Ⅰ~Ⅳ级分别68例、119例、60例和17例,其对应的 Modic发生率分别为30.9%(21例)、32.8%(39 例)、58.3%(35 例)和76.5%(13 例)。体重正常组(163例)、超重组(67例)和肥胖组(34例)的Modic发生率分别为 37.4%(61 例)、43.3%(29例)和52.9%(18例)。劳动量1~3级分别为85例、116例和63例,其对应的Modic发生率分别为34.1%(29 例)、36.2%(42 例)和58.7%(37 例)。
相关性采用kruskal-Wallis法进行检验,结果显示:椎间盘退变程度的 χ2=176.063(P<0.01),腰椎滑脱程度的 χ2=7.491(P<0.01),体重指数的χ2=6.093(P< 0.01),劳动量的 χ2=18.714(P<0.01)。再用Logistic回归分析得出回归方程为Y=-18.983+3.217D+1.372S+0.395B+0.163W(Y为Modic改变、D为椎间盘退变、S为滑脱程度、B为体重指数、W 为劳动量),P=0.000,EXP值(D=24.953,S=3.943,B=1.484,W=1.177)。该结果表明:椎间盘退变、腰椎滑脱程度、体重指数及劳动量均与Modic改变存在相关关系。
3 讨 论
3.1 腰椎椎体终板Modic改变的发生机制
研究表明椎间盘的退变是发生椎体终板Modic改变的强危险因素,脊柱中椎体终板是较薄弱部位,退变的椎间盘会增加终板所承受的应力,导致椎体中松质骨的微骨折[7-8]。椎间盘纤维环的破裂导致髓核内炎症介质的产生与释放,这些炎症介质通过终板扩散引起局部炎症反应[9]。Karchevsky等[10]研究发现椎体松质骨与终板在较大纵向压力作用下会发生结构破坏,导致微骨折或者其他形式的损伤。Leboeuf-Yde等[6]认为重体力劳动可能使终板易于受损。
3.2 退变性滑脱与峡部裂性滑脱生物力学特点
在正常情况下腰椎后柱与其他结构一起共同维持节段的稳定性。当椎弓峡部裂时,对抗剪切力和维持局部平衡的主要结构为椎间盘[11]。滑脱中扭转和剪切力的增加导致椎间盘加速退变[12]。同时椎体终板承受的轴向压力和剪切力增加,加速了终板的退变,甚至可能引起终板与松质骨的水肿。在椎间盘退变的情况下,椎体终板承受了长期反复的摩擦应力,可能导致骨性终板的硬化,即为ModicⅢ型改变。
文献[13]中结果显示椎间盘的退变是引起退变性滑脱的主要因素,椎间盘的退变引起下腰椎的侧方应力主要集中于椎间小关节,同时继发骨质增生、椎间小关节增生肥大、软骨的骨化等病理改变,这些改变使椎间稳定性增加,故退变性滑脱椎体滑移程度很少超过30%[14],这些病理变化可能使退变性滑脱椎体终板所承受的应力小于峡部断裂性滑脱中终板所受的应力。通过对大鼠椎体终板的研究发现,在退变的椎间盘模型中,椎体与软骨终板交界面血管芽内有淤血存在[15],所以终板与松质骨的硬化也相对少见,Modic改变以Ⅰ型、Ⅱ型多见。
3.3 腰椎滑脱与终板Modic改变的关系
本研究发现峡部断裂性滑脱椎体终板Modic改变发生率高于退变性滑脱,退变性滑脱Modic改变以Ⅱ型多见,峡部断裂性滑脱Modic改变以Ⅲ型居多,并且Modic改变多分布于相应滑脱节段。由此可见,腰椎滑脱可以增加椎间盘与终板所承受的应力负荷,导致椎体终板裂缝与终板下松质骨血管化,随着压力负荷的长期反复施加,可发生终板下骨髓脂肪变性或者骨质硬化。由椎间盘退变引起的滑脱中,其椎间稳定性优于峡部断裂性滑脱,椎间盘所受剪切力相对较小,对于终板的破坏也相对较轻,故退变性滑脱中Modic改变发生率较峡部裂性滑脱低,并且其骨质的血管化与硬化相对少见。
正常人腰椎及椎间盘要承受巨大剪切力,当发生峡部断裂时,对抗该剪切力的主要结构为椎间盘,这会加速椎间盘的退变,同时随着滑脱程度的加重,软骨终板可能会发生撕裂与水肿,导致ModicⅠ型改变。同时人体会代偿性身体重心后移,腰椎前凸角增加,骨盆向前倾斜[16],这样局部椎间盘所承受的轴向压力负荷增加,引起终板下骨质压缩、硬化,产生ModicⅢ型改变。本研究中退变性滑脱患者Modic改变发生率高于正常人群中Modic改变的发生率(7.4% ~12%),并且主要以Ⅱ型居多,滑脱程度与Modic改变发生率存在明显相关性,在退变性滑脱中,椎间盘的退变、周围韧带和小关节囊的松弛,引起椎体向前滑移。这些改变又引起受力点的重新分布,韧带与骨质的增生、关节突的肥大等使椎体间稳定性优于峡部裂性滑脱,对椎体终板的破坏也较小。虽然Modic改变的发生主要是由椎间盘的退变引起,但是椎体的向前滑移可以增加椎体终板所受的应力,此时滑脱就成为Modic改变发生的危险因素。
3.4 腰椎滑脱伴终板Modic改变的治疗
本研究中Modic改变与患者体重指数及劳动量存在相关性,并且Modic改变多发生于滑脱节段。所以对于腰椎滑脱的患者,超重及重体力劳动可以促进滑脱节段终板的破坏,产生椎体终板的Modic改变。对于腰椎滑脱患者,适当减轻体重及减少重体力劳动可以保护椎体终板,减轻患者的下腰痛症状。相关研究表明,Modic改变所产生的组织病理学变化可能使椎间盘内通过终板的营养物质交换减少,加速椎间盘的退变,说明通过临床干预,可以减少Modic改变的发生,从而对椎体终板起到保护作用,并减缓椎间盘退变的速度,进而抑制腰椎滑脱的程度的加重[17]。
对于已经发生Modic改变的腰椎滑脱患者,施行后路减压植骨融合内固定术,不仅对滑脱患者的椎间稳定性的恢复起到作用,而且刮除了退变的软骨终板,促进骨性终板与植骨粒间的融合,阻止压力负荷对病变终板的进一步损伤。研究表明,腰椎后路椎间减压植骨融合内固定术可以有效缓解Modic改变患者下腰痛症状[18]。进一步表明了对于Modic改变合并腰椎滑脱的患者施行手术治疗的必要性,并且施行腰椎后路植骨融合术,去除了病变终板,可以有效缓解此类患者的下腰痛症状。
[1] Modic MT,Steinberg PM,Ross JS,et al.Degenerative disk disease:assessment of changes in vertebral body marrow with MR imaging[J].Radiology,1988,166(1 Pt 1):193-199.
[2] Modic MT,Masaryk TJ,Ross JS,et al.Imaging of degenerative disk disease[J].Radiology,1988,168(1):177-186.
[3] Pfirrmann CW,Metzdorf A,Zanetti M,et al.Magnetic resonance classification of lumbar intervertebral disc degeneration[J].Spine(Phila Pa 1976),2001,26(17):1873-1878.
[4] Meyerding HW.Spondylolisthesis[J].Surg Gynecol Obstet,1932,54:371-377
[5] 孟昭恒,王远琴,宋庆伟,等.国内外10种肥胖判定标准的比较[J].中国公共卫生,2006,1l(4):147-150.
[6] Leboeuf-Yde C,Kjaer P,Bendix T,et al.Self-reported hard physical work combined with heavy smoking or overweight may result in so-called Modic changes[J].BMC Musculoskelet Disord,2008,9:5.
[7] Albert HB,Manniche C.Modic changes following lumbar disc herniation[J].Eur Spine J,2007,16(7):977-982.
[8] Kjaer P,Korsholm L,Bendix T,et al.Modic changes and their associations with clinical findings[J].Eur Spine J,2006,15(9):1312-1319.
[9] Crock HV.Internal disc disruption.A challenge to disc prolapse fifty years on[J].Spine(Phila Pa 1976),1986,11(6):650-653.
[10] Karchevsky M,Schweitzer ME,Carrino JA,et al.Reactive endplate marrow changes:a systematic morphologic and epidemiologic evaluation[J].Skeletal Radiol,2005,34(3):125-129.
[11] Grobler LJ,Novotny JE,Wilder DG,et al.L4-5 isthmic spondylolisthesis.A biomechanical analysis comparing stability in L4-5 and L5-S1 isthmic spondylolisthesis[J].Spine(Phila Pa 1976),1994,19(2):222-227.
[12] Farfan HF,Cossette JW,Robertson GH,et al.The effects of torsion on the lumbar intervertebral joints:the role of torsion in the production of disc degeneration[J].J Bone Joint Surg Am,1970,52(3):468-497.
[13] Potter BK,Freedman BA,Verwiebe EG,et al.Transforaminal lumbar interbody fusion:clinical and radiographic results and complications in 100 consecutive patients[J].J Spinal Disord Tech,2005,18(4):337-346.
[14] Barrey C,Jund J,Perrin G,et al.Spinopelvic alignment of patients with degenerative spondylolisthesis[J].Neurosurgery,2007,61(5):981-986.
[15] 孙鹏,王拥军,施杞.椎间盘软骨终板细胞的形态及表型特征研究[J].脊柱外科杂志,2003,1(6):346-349.
[16] 申勇,吴华荣,苗成利,等.成人峡部裂性腰椎滑脱病理进展的初步探讨[J].中国矫形外科杂志,2005,13(9):697-699.
[17] Roberts S,McCall IW,Menage J,et al.Does the thickness of the vertebral subchondral bone reflect the composition of the intervertebral disc?[J].Eur Spine J,1997,6(6):385-389.
[18] 马富海,吴小涛,洪鑫,等.不同术式治疗伴终板Modic改变的腰椎间盘突出症的疗效分析[J].脊柱外科杂志,2011,9(2):69-73.

