供体骨髓干细胞输注联合肝移植治疗终末期肝病的近期效果观察
江艺 张小进 吕立志 杨芳 蔡秋程 潘凡
肝移植术后长期应用免疫抑制剂是保持移植物长期存活的重要手段[1]。然而,这不仅增加受者沉重的经济负担,也会诱发感染、肿瘤、肝肾功能损害和糖尿病等并发症,部分患者仍发生排斥反应。近年来,许多学者对通过何种手段既避免受者排斥移植器官的发生,又终止或减少免疫抑制剂的应用进行了诸多的研究,同源骨髓干细胞联合器官移植是目前研究的热点之一[2]。然而,实质器官移植中,肝脏为所谓的 “免疫豁免”器官,其排斥反应的发生轻于肾脏[3],因此,同源骨髓干细胞联合器官移植诱导免疫耐受的实验研究,以及骨髓干细胞联合肾脏移植的临床研究受到了更早和更多的重视。研究证实,骨髓干细胞联合肾脏移植受者对移植肾脏表现出免疫耐受,术后无需长期服用免疫抑制剂[4-5]。在动物实验的基础上,2008年3月至2009年1月本中心课题组开展了同期供体骨髓干细胞联合肝脏移植8例,并与同期开展的常规肝移植患者进行对比,报道如下。
对象与方法
一、病例选择
2008年3月至2009年1月本中心行肝移植30例,其中8例同期供体骨髓干细胞联合肝移植的受者为实验组,其余仅行同种异体肝移植的22例受者为对照组。实验组8例患者对实施同期供体骨髓干细胞输注均知情同意,各例供者均为志愿捐赠的脑死亡者,受者对肝移植手术均知情同意,整个过程经我院伦理委员会审批同意。两组受者基本情况(表 1)。
二、方法
1.供体骨髓干细胞采集方法:参照冯晓勤等[6]的方法并适当改进:(1)脑死亡供者行肝肾联合快速切取结束后,再次消毒双侧腹股沟区和臀外侧,沿髂前上棘切开皮肤、皮下组织和肌肉,剔除附着在髂骨上的大部分肌肉,用骨科线锯分别从左右侧髂嵴上截取约8 cm×4 cm大小的髂骨块各一,立即无菌保存于0~4℃ 300ml HTK 液(含有 1.25 万单位肝素纳)中运送;(2)回手术室后,剥净附着于髂骨的肌肉组织,咬骨钳将髂骨咬成约 1 cm×1 cm 大小,500ml 乳酸钠林格氏液洗涤 2 遍,再反复冲洗骨髓腔,直至骨变白。双层纱布过滤洗涤液,置入50ml离心管中,4100×g离心10min收集骨髓细胞,弃上清,沉淀细胞用乳酸钠林格氏液重悬,再经淋巴细胞分离液密度梯度离心,纯化单个核细胞,离心洗涤3次,收集沉淀的骨髓细胞,滤网过滤1次。一般每个供体可以获得(1~5)×109个单个核细胞。将其加入含有 5﹪人血白蛋白的生理盐水100ml中备用。
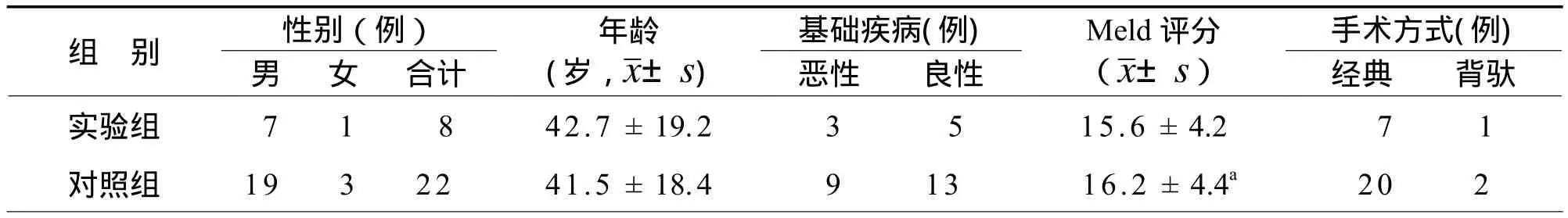
表1 两组间病例资料均衡性检验结果
2.骨髓干细胞检测:从上述制备好的 100ml 液体中取出 2ml 进行检测,有核细胞浓度为(1~5)×107/ml。流式细胞仪测定 CD34+细胞比例为1.5﹪~3.4﹪,推算采集的 CD34+细胞数为(3.5~14.0)×107/供体。
3.供体骨髓干细胞输注:肝移植手术结束,生命体征平稳后即可输注与供肝同源的骨髓干细胞,每个受者输注的单个核细胞数为 (1~5)×109个,经中心静脉输注,输注时间 1h。输注过程同时观察受者生命体征、是否出现皮疹等。
4.免疫抑制剂方案:两组受者肝脏血流开放前静滴甲泼尼龙 500 mg。对照组术后第 1 天甲泼尼龙 320 mg,以后每天递减 40 mg,至 40 mg 后改口服泼尼松 20 mg,每天 1次。实验组术后第 1 天甲泼尼龙 320 mg,以后每天递减 80 mg,至 80 mg后改口服泼尼松 20 mg,每天 1次。两组均于术后第 2 天开始口服他克莫司,对照组起始量 0.075 mg·kg-1·d-1,实验组 0.05 mg·kg-1·d-1,以后根据具体情况进行调整。若并发严重感染,则提前停用甲泼尼龙,他克莫司减量 50﹪以上。若发生排斥反应,则适当增加他克莫司用量,必要时甲泼尼龙 200 mg/d,冲击治疗 3 d。
5.观测指标:(1)免疫抑制剂用量:甲泼尼龙总量、出院时他克莫司剂量;(2)住院期间急性排斥反应及感染并发症发生情况;(3)肝功能恢复情况:术后第1、3、7天分别观测血清丙氨酸转氨酶(alanine aminotransferase,ALT)、天冬氨酸转氨酶(aspartate aminotransferase,AST)、血清总胆红素(total bilirubin,TBil)、谷氨酰转肽酶 (γ-glutamyl transpeptidase,γ-GT)、白蛋白 (albumin,Alb) 等 ;(4)住院时间、住院费用。
三、统计学分析
采用SPSS 11.0软件分析,率的对比用确切概率法。两均数间比较用t检验;成组设计多样本均数的比较用两因素方差分析,首先用Homogeneity of variance test进行方差齐性检验,多样本均数间的两两比较用SNK (Student Newman Keuls)法检验。以P < 0.05为差异有统计学意义。
结 果
一、治疗结果
全部 30例受者手术成功,出院率 100﹪。实验组受者骨髓干细胞输注过程无不良反应,亦未见明确的移植物抗宿主反应。
二、免疫抑制剂用量
实验组和对照组甲泼尼龙总用量分别为(1314±105)mg和(1884±256)mg,出院时他克莫司用量分别为(3.73±0.35)mg/d和(4.93±0.62)mg/d,实验组甲泼尼龙总用量和出院时每日他克莫司用量均低于对照组(t'=8.635,5.147,P=0.000)。
三、急性排斥和感染发生情况
实验组和对照组 3 个月内急性排斥反应发生率分别为 0﹪(0/8)和18.2﹪(4/22),差异无统计学意义(P=0.314)。实验组 3例(37.5﹪)发生感染,均为肺部细菌感染;对照组 10例(45.5﹪)发生感染,7例肺部感染,2例腹腔感染,1例脓毒血症,均有细菌感染,其中 3例合并霉菌感染,两组感染发生率差异无统计学意义(P=0.978)。
四、肝功能恢复情况
术后第1天、第3天实验组血清丙氨酸转氨酶、天冬氨酸转氨酶均低于对照组,[术后第1天:谷氨酸转氨酶分别为 (875.2±325.5) IU/L ,(1350.4±482.7) IU/L,t=2.543,P=0.016,天冬氨酸转氨酶分别为 (646.2±184.9) IU/L,(1021.8±325.4) IU/L,t=3.067,P=0.005。术后第 3 天,谷氨酸转氨酶分别为 (252.9±35.8) IU/L,(343.5±47.8) IU/L,t=4.866,P=0.000,天冬氨酸转氨酶分别为(227.8±38.0) IU/L,(310.8±61.7) IU/L,t=3.545,P=0.001]术后第7天两组间无显著差异。两组术后第1、3、7天血清总胆红素、谷氨酰转肽酶和白蛋白差异均无统计学意义(表2)。
五、住院时间和费用
实验组和对照组住院时间分别为(24.6±10.5)d和(25.9±9.3)d;住院费用分别为(22.5±3.5)万元和(24.8±8.6)万元。两组比较差异均无统计学意义(t=0.328,t=1.040,P=0.746,P=0.307)。
表2 术后不同时间2组肝功能恢复情况()

表2 术后不同时间2组肝功能恢复情况()
注:ALT为丙氨酸转氨酶,AST天冬氨酸转氨酶,TBil为血清总胆红素,Alb为白蛋白,γ-GT为谷氨酰转肽酶,与对照组相比,aP < 0.01
组 别 例数 ALT(IU/L) AST(IU/L) TBil(g/L) Alb (g/L) γ-GT(μmol/L)第1天实验组 8 875.2±325.5a 646.2±184.9a 69.6±34.3 29.4±4.2 98.5±31.1对照组 22 1350.4±482.7 1021.8±325.4 76.1±48.6 28.3±5.9 95.6±29.5第3天实验组 8 252.9± 35.8a 227.8± 38.0a 85.6±38.3 34.2±9.2 115.9±36.5对照组 22 343.5± 47.8 310.8± 61.7 79.5±40.7 35.4±8.9 132.1±31.5第7天实验组 8 72.1± 21.4 65.8± 18.4 58.2±26.5 38.2±8.2 94.9±35.7对照组 22 82.5± 24.0 79.4± 21.2 67.4±24.1 37.4±6.5 104.0±35.6
讨 论
本研究结果显示,接受同期骨髓干细胞输注的肝移植受者术后免疫抑制剂用量明显减少,早期肝细胞酶谱峰值更低,且未发生与骨髓干细胞输注相关的并发症。提示同期骨髓干细胞输注有利于肝移植受者术后恢复。
一、骨髓来源干细胞与移植肝再生
骨髓是成体中干细胞含量最丰富的组织,包括多种具有向不同组织细胞分化潜能的干细胞群体,其中以造血干细胞(hematopoietic stem cells,HSC)及间充质干细胞(mesenchymal stem cells,MSC)为主。骨髓来源干细胞(bone marrow-derived stem cells,BMDSC)同样具有向肝内细胞分化的潜能,而且认为BMDSC是肝卵圆细胞的重要来源之一[7]。大量肝损伤动物模型的研究发现,骨髓移植后2 d损伤肝内即出现移植骨髓来源的肝细胞和胆管细胞,而且随着时间的推移,这样的再生细胞也逐渐增多[8]。人类骨髓移植也得到了同样的结果,BMDSC参与实质细胞再生的效率可达40﹪,其中丙型肝炎肝损伤最重,BMDSC参与再生效率也最高[9]。部分肝切除一直是研究肝再生的经典模型,Fujii等[10]研究证实,70﹪肝切除后移植的绿色荧光蛋白(green fluorescent protein,GFP)标记的骨髓细胞,有70﹪参与肝窦内皮细胞(sinusoidal endothelia- lcells,SEC)的再生,而肝脏SEC在肝切除早期可以诱导增殖状态的肝细胞及静息状态的肝细胞增殖。以上研究证实,BMDSC既可以直接参与肝实质细胞再生,也可以通过参与非实质细胞再生而促进肝功能恢复。本研究在肝移植术后数小时内将供者来源的骨髓干细胞一次性输注给受者,术后肝功能恢复更快,可能由于部分供体干细胞直接参与再灌注损伤肝脏的再生与修复。
二、供者来源BMDSC与移植肝耐受
有报道显示,大约20﹪的肝移植受者对移植肝可以产生自发免疫耐受,从而停止免疫抑制剂的应用,但是尚无法证实这些病例移植后不使用免疫抑制剂是安全的[11]。Mellgren等[12]和Susanne等[13]分别在应用CD34+干细胞治疗先天遗传病和血液病后,由于受者肝功能衰竭而进行同一供者来源的活体肝移植(living donor liver transplantation,LDLT),结果发现移植肝耐受的发生,且移植后只需要小剂量应用免疫抑制剂,甚至可以完全停用。由此认为,同一供者来源的干细胞输注在诱导移植肝免疫耐受中发挥了重要作用。但是,输注之前应用放射或化学药物进行骨髓抑制处理,会对机体造成毒性损伤,而且,造血干细胞输注有引起移植物抗宿主病(graft-versus-host disease,GVHD)的危险,在某种程度上限制了这一方法的应用。2004年,Donckier等[14]在给2例肝病患者行LDLT前,没有进行骨髓抑制,而是先给受者输注HLA配型不符的供者来源CD34+细胞,然后分别在输注后第40 和55 天实施LDLT,结果诱导了供者特异性的免疫耐受,使肝移植物长期存活,而且没有观察到移植物抗宿主病(graft-versus-host diseaes,GVHD)的发生,证明HSC在这一治疗中起到了关键作用。2006年,Donckier等[15]又进行了LDLT之后第7天输注同一供者来源的干细胞的研究,也得到了同样的结果,而且在术后早期停止了免疫抑制治疗。以上报道中所输注的CD34+干细胞均是从G-CSF动员后的供者外周血中收集而来,而成体中骨髓的HSC含量最丰富,故认为这些细胞最可能来源于骨髓。本研究是直接从供体髂骨中采集骨髓干细胞,获得的单个核细胞的数量充足,通常可以达到1×109个以上。移植后实验组免疫抑制剂用量显著减少,而且无明确的排斥反应发生,感染发生率较对照组为低。随着病例数量的增加和观察时间的延长,可能会获得出更为满意的结果。
同期供体骨髓干细胞是一种安全有效的治疗方法。为了在临床推广应用供体骨髓干细胞输注联合肝脏移植这一新技术,除了保证供体骨髓干细胞采集和提取过程的绝对无菌、供受体血型相符外,尚需深入研究供体骨髓干细胞对肝移植受者免疫系统的影响,以及输注时机和输注方式等问题。
1 刘骅,曹晖,吴志勇.肝移植免疫耐受的研究进展[J].中华器官移植杂志,2005,26(6):381-382.
2 罗海英,王韫芳,孔维.骨髓来源干细胞在肝移植中的应用及其相关机制[J].科学通报,2007,52(16):1853-1858.
3 Wiesner RH,Rakela J,Ishitani MB,et al.Recent advances in liver transplantation[J].Mayo Clin Proc,2003,78(2):197-210.
4 Tatsuo Kawai,M.D,A.Benedict Cosimi,et al.HLA-mismatched renal transplantation without maintenance immunosuppression[J].N Engl J Med,2008,358(4):353-361.
5 Scandling JD,Busque S,Dejbakhsh-Jones S,et al.Tolerance and chimerism after renal and hematopoietic-cell transplantation[J].N Engl J Med,2008,358(4):407-411.
6 冯晓勤,李春富,何岳林.一种新的骨髓冲洗方法采集造血干细胞[G].第10届全国实验血液学会议论文摘要汇编,2005:266-267.
7 Petersen BE,Bowen WC,Patrene KD,et al.Bone marrow as a potential source of hepatic oval cells[J].Science,1999,284(5417):1168-1170.
8 Oyagi S,Hirose M,Kojima M,et al.Therapeutic effect of transplanting HGF-treated bone marrow mesenchymal cells into CCl4-injured rats[J].J Hepatol,2006,44(4):742-748.
9 Theise N D,Nimmakayalu M,Gardner R,et al.Liver from bone marrow in humans[J].Hepatology,2000,32(1):11-16.
10 Fujii H,Hirose T,Oe S,et al.Contribution of bone marrow cells to liver regeneration after partial hepatectomy in mice[J].J Hepatol,2002,36(5):653-659.
11 Devlin J,Doherty D,Thomson L,et al.Defining the outcome of immunosuppression withdrawal after liver transplantation[J].Hepatology,1998,27(4):926-933.
12 Mellgren K,Fasth A,Saalman R,et al.Liver transplantation after stem cell transplantation with the same living donor in a monozygotic twin with acute myeloid leukemia[J].Ann Hematol,2005,84(11):755-757.
13 Susanne MM,Christina P,Alfred K,et al.Successful stem cell transplantation following orthotopic liver transplantation from the same haploidentical family donor in a girl with hemophagocytic lymphohistiocytosis[J].Blood,2000,96(12):3997-99.
14 Donckier V,Troisi R,Toungouz M,et al.Donor stem cell infusion after non-myeloablative conditioning for tolerance induction to HLA mismatched adult living-donor liver graft[J].Transpl Immunol,2004,3(5):139-146.
15 Donckier V,Troisi R,Le Moine A,et al.Early immunosuppression withdrawal after living donor liver transplantation and donor stem cell infusion[J].Liver Transpl,2006,12(10):1523-1528.

