老年无牙颌患者首次配戴全口义齿前后口腔健康评价指数的变化
杨芳红
随着医学模式从单纯的生物医学模式到生物-心理-社会医学模式的转变,对患者生活质量的研究逐步引起了医学工作者的重视。既往国内有少量对老年无牙颌患者全口义齿的满意度的研究,但是尚未见有治疗前后口腔健康相关生活质量(Oral Health—Related Quality of Life,OHRQoL)变化的报道。我们应用老年口腔健康评价指数(Geriatric Oral health Assessment Index,GOHAI)中文版量表测量了初次使用全口义齿的80例老年无牙颌患者治疗前后的口腔健康相关生活质量的变化,现报告如下。
1.材料和方法
1.1 病例选择 所有病例均来自2009年9月至2010年12月来我科就诊并初次使用全口义齿的老年无牙颌患者,其中男43例,女37例,年龄60-72岁,平均64±3.2岁,无精神疾病及颞下颌关节疾病、口腔粘膜疾病,唾液腺分泌正常,有一定文化程度和理解能力,愿意合作。
1.2 治疗和观察方法 所有病例由专职主治医师全程诊治,采用二次印模法取模(初次用海藻酸印模材,第二次用聚醚型硅橡胶),选用Hanau H2型牙合架、贺利氏三层色Bayer牙,基托材料为2号色仿生牙托粉(上海齿科材料厂),要求所有义齿均由专人制作。配戴义齿后详细向患者交待注意事项以及义齿的使用和保养等知识,并及时进行调整。应用老年口腔健康评价指数(GOHAI)中文版,在患者初次就诊和初戴义齿1月后分两次由同一医师指导完成量表的填写。该量表中文版由凌均棨等研制,经过文化调适,初步被证实应用于我国老年人具有良好的性能,共有12个条目,涉及生理功能(4个条目:条目1-4)、心理社会功能(5个条目:条目6、7、9、10、11)、疼痛与不适(3个条目:条目5、8、12)三个维度,分值在12—60分,分数越高则口腔健康相关生活质量状况越好[1]。(各项结果以均数±标准差(±s)表示,见表1。
1.3 统计学分析:应用SPSS13.0软件对治疗前后的得分采取配对设计资料的Wilcoxon秩和检验,设α=0.05,P<0.05具有统计学意义。
2.结果
所有80例患者都完成了治疗和随访,量表填写完整,无缺失条目。只是极少数患者在理解条目5“‘能够正常吃东西,不会感到口腔不舒服’您有这种情况吗?”时感到困难,经过工作人员的解释后都能够理解并完成调查。
配戴义齿前得分最低的条目是条目2“咬或咀嚼食物有困难”,最高的是条目3“顺畅吞咽食物”;配戴义齿后得分最高的条目是条目3“顺畅吞咽食物”,最低的是条目6“限制与他人交往”。(表1)
初戴义齿1月后GOHAI量表的条目除条目4略有降低(无统计学差异)外得分都有升高,其中有7个条目的差异具有统计学意义,分别是条目1、2、5、7、9、10、11。尤其是条目11“在别人面前吃东西感到不舒服”、条目7“对牙齿、牙龈或假牙外观感到满意”有较大幅度的升高。(表1)
GOHAI量表总分、生理功能方面和心理社会功能方面得分在戴义齿前后比较具有统计学意义(表 2)。
3.讨论
随着医学观念的转化,新的生物医学模式已形成,这种变化也给全口义齿修复注入了新的内涵,口腔修复体不应简单地看作一副假牙,或是一个机械物体、工艺品,而应看成一个生物治疗装置,用以恢复患者缺损部位的形态和功能,同时满足患者的生理、心理需要[2]。以往国内外有较多关于全口义齿满意度的研究[2-5]。国内曾剑玉等研制出了全口义齿满意度问卷,该问卷包含外观、语音功能、咀嚼功能、固位功能、舒适性5个方面的内容,主要侧重于考察义齿的各种性能以及患者对义齿的接受程度,而很少考察义齿对患者心理社会功能的影响程度[4]。GOHAI量表于1990年由美国学者研制,涵盖了生理功能、心理社会功能、疼痛与不适3方面内容,能较全面地反映患者的OHRQoL,已被多个国家和地区翻译成不同版本[6-8]。中文版的研制也显示出了良好的信度、效度和反应度,为我国老年人OHRQoL的研究,提供了有效的测评工具[1]。但迄今为止,在国内尚未得到推广应用。
表1 初戴全口义齿1月后GOHAI各条目得分比较(±s)
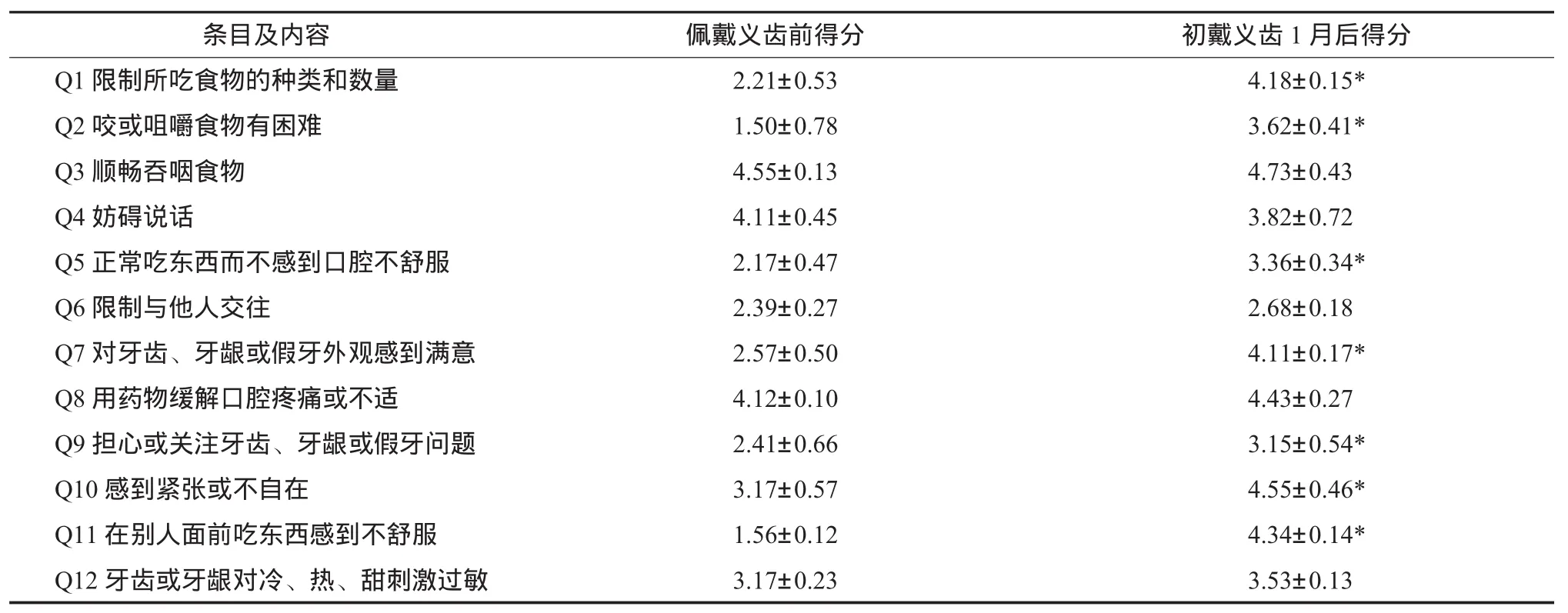
表1 初戴全口义齿1月后GOHAI各条目得分比较(±s)
注:*示同一条目下,初戴义齿前后得分有显著性差异(P<0.05)
条目及内容 佩戴义齿前得分 初戴义齿1月后得分Q1限制所吃食物的种类和数量 2.21±0.53 4.18±0.15*Q2咬或咀嚼食物有困难 1.50±0.78 3.62±0.41*Q3顺畅吞咽食物 4.55±0.13 4.73±0.43 Q4妨碍说话 4.11±0.45 3.82±0.72 Q5正常吃东西而不感到口腔不舒服 2.17±0.47 3.36±0.34*Q6限制与他人交往 2.39±0.27 2.68±0.18 Q7对牙齿、牙龈或假牙外观感到满意 2.57±0.50 4.11±0.17*Q8用药物缓解口腔疼痛或不适 4.12±0.10 4.43±0.27 Q9担心或关注牙齿、牙龈或假牙问题 2.41±0.66 3.15±0.54*Q10感到紧张或不自在 3.17±0.57 4.55±0.46*Q11在别人面前吃东西感到不舒服 1.56±0.12 4.34±0.14*Q12牙齿或牙龈对冷、热、甜刺激过敏 3.17±0.23 3.53±0.13
表2 GOHAI量表及其三个方面得分比较(±s)
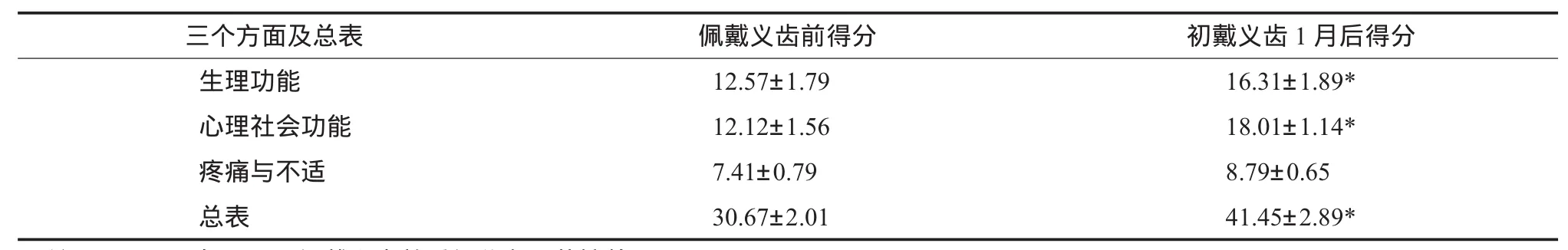
表2 GOHAI量表及其三个方面得分比较(±s)
注:*示同一条目下,初戴义齿前后得分有显著性差异(P<0.05)
三个方面及总表 佩戴义齿前得分 初戴义齿1月后得分生理功能 12.57±1.79 16.31±1.89*心理社会功能 12.12±1.56 18.01±1.14*疼痛与不适 7.41±0.79 8.79±0.65总表 30.67±2.01 41.45±2.89*
初次配戴全口义齿的患者可能会出现异物感、口水多、恶心、发音不清等现象,这是由于义齿改变了口内空间和舌活动空间以及部分患者对义齿敏感所致,通过健康宣教以及心理疏导,大多数患者在初戴义齿1月后能适应义齿[9]。本研究采用中文版GOHAI量表考察了80例无牙老年患者初诊时及配戴义齿1月后OHRQoL的变化,结果显示配戴义齿1月后大部分条目得分升高,而且除了生理功能方面升高外心理社会功能方面升高的尤其明显,这与Veyrune等的研究基本一致[10]。至于条目4“您的牙齿或者假牙妨碍您说话吗”配戴义齿后得分反而降低,或是由于配戴义齿后说话需要训练和适应的时间较长有关。条目6“您有没有因为牙齿或者假牙的原因而限制自己与他人的交往?”得分在配戴义齿前后无统计学差异,或是因为限制老年人与他人交往的因素多种多样,牙齿或者假牙仅是其中一小部分;或老年人交往的群体大部分均具有无牙颌的特征。而Shigli等人的研究在部分条目上与本研究出现了不同的结果,如条目5、6、8、10、11,这可能是所研究人群的生活习惯、文化背景、价值观念等的差异造成的[11]。本研究说明全口义齿的配戴在短期内不仅改善了老年无牙患者的口腔相关生理功能,更为重要的是满足了上述患者的心理和社会交往的需求,从而提示我们在临床工作中应该充分考虑到患者的生活质量状况。
[1]凌均棨,王阿丹.老年口腔健康评价指数(GOHAI)中文版的研制[J].中华老年口腔医学杂志,2003,1(3):129-133
[2]谭文宏,白乐康.总义齿修复前的健康教育对修复满意度的影响[J].口腔颌面修复学杂志,2010,11(4):207-209
[3]Kalk W,Batt C.Patients,complaints and satisfaction 5 years after complete denture treatment[J].Community Dent Oral Epidermiol,1990,8:27-31
[4]曾剑玉,洪 流,李国珍.全口义齿满意度问卷的研究[J].广东牙病防治杂志,1997,5:1-2
[5]曾剑玉.无牙颌患者个人因素对全口义齿审美的影响[J].口腔颌面修复学杂志,2001,2(2):1-2
[6]Atchison KA,Dolan TA.Development of the Geriatric Oral Health Assessment Index[J].J Dent Educ,1990;54:680-687[7]Atieh MA.Arabic version of the geriatric oral health assessment index[J].Gerodontology,2008;25:34-41
[8]Ergul S,Akar GC.Reliability and validaty of the Geriatric Oral Health Assessment Index in Turkey[J].J Gerontol Nurs,2008;34:33-39
[9]张进城.健康宣教和心理疏导对全口义齿初戴效果的影响[J].中华老年口腔医学杂志,2010,8(3):172-173
[10]Veyrune JL,Tubert-Jeannin S,Dutheil C,et al.Impact of new prostheses on the oral health related quality of life of edentulous patients[J].Gerodontology,2005;22:3-9
[11]Shigli K, Hebbal M.Assessmentofchanges in oral health-related quality of life among patients with complete denture before and 1 month post-insertion using Geriatric Oral Health Assessment Index[J].Gerodontology,2009;27:167-173

