睫状体平坦部外滤过术对高眼压兔模型眼压及房水滤过的影响
吴 烈 桑子瑾 杨迎新 周浩川 唐 聪 胡晓丹
为探讨睫状体平坦部外滤过术对于难治性青光 眼的降眼压效果及滤过机制,本实验在制作出慢性高眼压模型后,以高眼压兔眼为对照,采用前路小梁切除术、后路睫状体平坦部外滤过术、睫状体平坦部外滤过术联合硅胶引流条植入的术式,观察手术前后兔眼眼压、中央前房深度变化及房水滤过情况,为临床应用提供依据。
1 材料和方法
1.1 材料
1.1.1 实验动物:新西兰白兔28只,雌雄不限,体重2.3~2.5kg,兔龄 12~16 个月,健康无眼疾,普通级环境分笼饲养。所有动物由中国药品生物制品检定所试验动物中心提供[许可证编号:SCXK(京)2005-0004]。
1.1.2 主要试剂:丝裂霉素C干粉(浙江海正药业有限公司,批号:国药准字H33020786)、卡波姆滴眼液(博士伦投资有限公司北京办事处,批号:1015)。
1.1.3 主要仪器:Schiötz眼压计(苏州医疗器械厂产YZ2A型压陷式眼压计)、数字化裂隙灯前段分析系统(重庆康华科技有限公司产SLM-3型)、眼超声生物显微镜UBM(天津索维电子技术有限公司产SW-3200型)。
1.2 术前检查
所有实验兔适应性喂养3 d后行以下检查。
1.2.1 测量正常眼压值范围:随机选取其中5只在随后的3 d内于每日7时、10时、13时、16时、19时使用Schiötz眼压计测双眼眼压,计算本组动物的正常眼压值范围。其它动物于每日7时测双眼眼压。3 d后剔除眼压不在正常范围内者。
1.2.2 UBM检查:随机选取其中10只,全麻下行UBM检查,测量双眼中央前房深度值,计算本组动物的正常中央前房深度值范围。
1.3 造模方法
眼表麻醉后用1 ml注射器由角膜缘穿刺进入前房,抽取0.1 ml房水后留置针头,置换成抽取有0.2%卡波姆滴眼液+0.025%地塞米松注射液的注射器,推注入0.1 ml后缓慢退出针头,用无菌棉签轻压穿刺口数秒。造模24 h后眼压≥23mmHg,持续1周以上为造模成功。1周内眼压下降者可再次注射复方卡波姆溶液,1周后眼压下降者不再注射。
1.4 分组方法
将28只实验兔随机分为高眼压组、前路组、后路Ⅰ组、后路Ⅱ组,每组各7只。每只随机选取1只眼作为正常对照,不予造模及手术;另1只眼于造模1周后分别做如下处理:高眼压组不予手术,前路组行小梁切除术,后路Ⅰ组行睫状体平坦部巩膜下外滤过术,后路Ⅱ组行睫状体平坦部巩膜下外滤过术联合硅胶引流条植入术。
1.5 手术方法
1.5.1 小梁切除术:在鼻上方作以穹窿部为基底的结膜瓣,距角膜缘3 mm处平行作一4 mm长、1/2~2/3厚度的巩膜板层切口,板层分离至角膜透明区内0.5 mm处,两侧剪开成2 mm×4 mm的巩膜瓣,将饱和吸附0.2%丝裂霉素的棉片置于巩膜瓣下浸润2 min后充分冲洗,在巩膜瓣下作1 mm×2 mm的小梁切除,虹膜根部作部分切除,覆盖巩膜瓣,缝线固定巩膜瓣及结膜瓣两端。
1.5.2 睫状体平坦部外滤过术:在鼻上方作以穹窿部为基底的结膜瓣,距角膜缘4 mm处平行作一4 mm长、1/2~2/3厚度的巩膜板层切口,板层分离至角膜缘外2 mm处,两侧剪开成2 mm×4 mm的巩膜瓣,将饱和吸附0.2%丝裂霉素的棉片置于巩膜瓣下浸润2 min后充分冲洗,在巩膜瓣下作1.5 mm×3 mm的巩膜切除,睫状体平坦部作部分切除,覆盖巩膜瓣且不予缝合,如有少量玻璃体溢出则作部分切除,缝线固定结膜瓣两端。
1.5.3 睫状体平坦部外滤过术联合硅胶条植入:按1.5.2所述步骤制作巩膜瓣,并行巩膜及睫状体平坦部部分切除后,缝线固定1 mm厚、2 mm宽的硅胶条,一端植入眼内2 mm长,一端植入Tenon’s囊下5 mm长,覆盖巩膜瓣且不予缝合,如有少量玻璃体溢出则作部分切除,缝线固定结膜瓣两端。
1.6 观察内容
术后3天、1周、2周、4周、6周观察兔眼眼压、滤过泡;术后1周、2周、4周、8周UBM测量中央前房深度;高眼压组与其它各组同期观察,即手术组手术当天相当于高眼压组造模后1周。
1.7 统计方法
采用SPSS13.0软件进行整理和统计分析。总体均数的估计采用t检验,同一时间段不同组间均数的比较采用单因素方差分析,如果方差分析各组总体均数不全相等则采用最小显著差(LSD-t)检验进行多重比较。以P<0.05为有统计学差异。
2 结果
2.1 正常眼压值范围
本组实验兔正常眼压平均值(15.43±2.97)mmHg,范围为10~22 mmHg;造模后眼压≥23mm Hg者可视为高眼压。
2.2 各组眼压值及变化规律
2.2.1 各组眼压变化规律:高眼压组在造模1~3周,眼压平稳维持在30 mmHg以上;造模4~5周,眼压逐渐下降至正常范围。各手术组术后3 d内,眼压迅速下降至15 mmHg以下;手术3 d后,眼压在12~20 mmHg范围内波动(图1)。
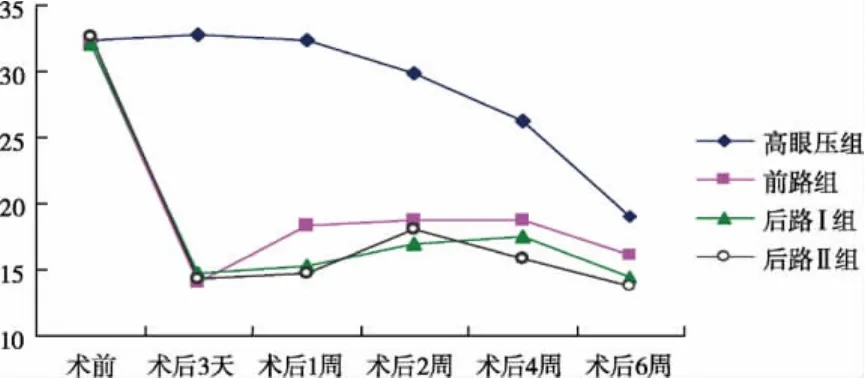
图1 各组兔眼眼压变化曲线
2.2.2 各时间段3种术式降眼压效果比较:术前各组眼压值均数无明显差异(P>0.05);术后 1~4 周,各手术组与高眼压组相比眼压值均明显降低(P<0.01),但各手术组间两两比较无差异(P>0.05);术后6周,与高眼压组相比,前路组眼压下降但无统计学意义(P>0.05),后路Ⅰ组眼压值降低(P<0.05),后路Ⅱ组眼压值下降明显(P<0.01),各手术组间两两比较无统计学差异(P>0.05)(表 1、表 2)。
表1 各组各时间段眼压值(mmHg,)

表1 各组各时间段眼压值(mmHg,)
注:①P<0.01;②P<0.05。
高眼压组 前路组 后路Ⅰ组 后路Ⅱ组 P值术前 7 32.36±4.71 32.10±5.43 32.15±5.69 32.67±7.12 0.998术后 3 天 7 32.74±4.09 14.04±3.17 14.79±5.07 14.26±4.24 0.000①术后 1 周 7 32.32±3.71 18.29±4.65 15.34±3.85 14.67±5.65 0.000①术后 2 周 6 29.81±3.83 18.81±6.01 17.00±3.88 18.07±3.65 0.000①术后 4 周 6 26.19±3.26 18.71±2.49 17.51±5.41 15.90±3.44 0.001①术后 6 周 5 19.00±2.20 16.13±3.21 14.49±1.65 13.77±3.63 0.041②n

表2 各时间段各组眼压值的两两比较(LSD-t检验)
2.3 中央前房深度值及变化规律
2.3.1 各组中央前房深度变化规律:本组兔眼中央前房深度正常范围为(2.653±0.106)mm。高眼压组造模1~3周前房明显加深,超出正常范围,前路组术后1周中央前房明显变浅且低于正常,术后2~6周仍小于后路各组。后路各组术后1周中央前房在正常范围,术后2~6周中央前房有所加深(图2)。

图2 各组兔眼中央前房深度变化曲线
2.3.2 各时间段3种术式对中央前房深度影响的比较:术前各组中央前房深度值差异无统计学意义(P>0.05),术后各时间段高眼压组前房深度均明显大于手术组(P<0.05)。术后1周前路组中央前房深度小于后路各组(P<0.05),后路2组间比较无明显差异(P>0.05)。术后各时间段前路组中央前方深度值均小于后路Ⅰ、Ⅱ组(表3、表4)。
2.4 术后滤过泡形态及功能(参考Kronfeld分型标准〔1〕):各时间段的功能型滤过泡形态中,前路组以Ⅰ型多见,后路两组以Ⅱ型多见(表5)。各手术组均未发现结膜滤过泡渗漏。
2.5 术后滤过道情况:前路组术后1周滤过道通畅,4周滤过道趋于瘢痕化并关闭。后路Ⅰ组术后1周滤过道通畅,4周滤过道通畅变差,8周滤过口闭合。后路Ⅱ组术后1~4周滤过道通畅,8周滤过口仍部分通畅。
3 讨论
高眼压兔模型的成功制作是本实验成功的关键,卡波姆是一类丙烯酸与丙烯基蔗糖或丙烯基季戊四醇交联而成的高分子聚合物,是制备凝胶剂的常用基质辅料,附着力强,滞留时间长。将其注入前房后,卡波姆凝胶堵塞房角,阻碍房水排出,导致眼压升高。同时,兔眼局部出现球结膜充血、角膜水肿、血管翳生长等明显反应,与难治性青光眼的常见临床表现有相似之处。有文献报道,卡波姆诱发的兔青光眼模型具有引起眼压中度升高、稳定时间长等优点。徐岩〔2〕等采用0.3%卡波姆和0.025%地塞米松的复方卡波姆溶液前房内注射,高眼压持续20~50天,平均眼压为29~35 mmHg,但造模后眼部并发症明显。王影〔3〕采用同样方法造模时选用了成年兔以减少因高眼压导致的眼球破裂,也验证了该方法造模后眼压高、持续久及并发症重的特点。
表3 各组各时间段中央前房深度值(mm,)

表3 各组各时间段中央前房深度值(mm,)
注:①P<0.01。
高眼压组 前路组 后路Ⅰ组 后路Ⅱ组 P值术前 7 2.993±0.101 2.995±0.118 2.997±0.094 2.995±0.139 1.000术后 1 周 7 3.005±0.092 2.503±0.106 2.601±0.068 2.567±0.082 0.000①术后 2 周 6 2.966±0.062 2.575±0.047 2.626±0.057 2.648±0.096 0.000①术后 4 周 6 2.948±0.050 2.622±0.036 2.664±0.064 2.670±0.100 0.000①术后 8 周 5 2.941±0.029 2.626±0.034 2.670±0.082 2.678±0.077 0.000①n
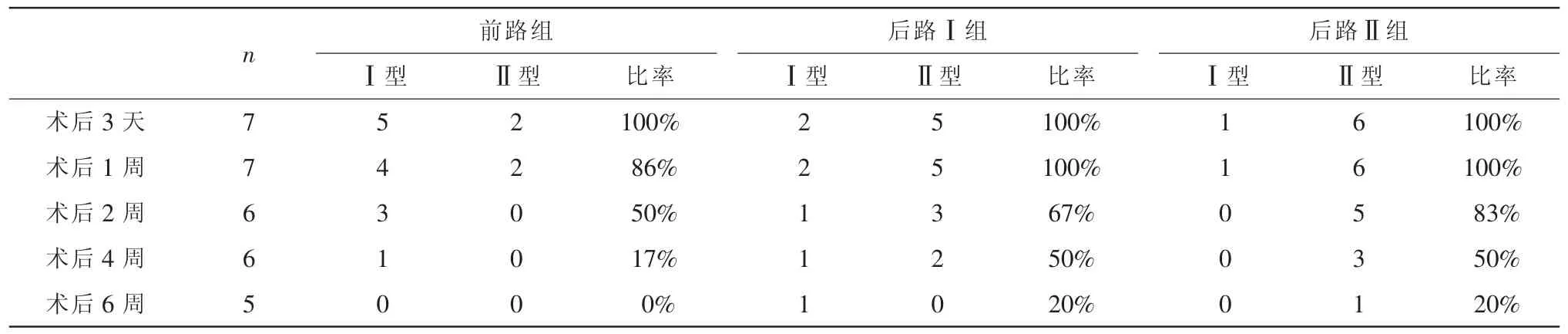
表5 各手术组各时间段功能型滤过泡的情况
本实验造模采用了0.2%复方卡波姆溶液,与预实验中0.3%复方卡波姆溶液相比,不仅高眼压状态维持稳定,而且高眼压导致的角膜扩张和后极部损伤较小。由于模型动物的高眼压状态可以持续5周,而抗青光眼手术在造模后1周进行,因此,手术组眼压观察时限选择为术前至术后6周。
眼压是评价抗青光眼手术效果的主要标准。因为本实验研究中兔眼压在造模后持续5周左右开始有自行下降的趋势,所以各手术组的眼压观察是以高眼压组的眼压变化为基线进行同期对照。实验结果表明,短期内前路小梁切除术与后路睫状体平坦部外滤过术均有降眼压作用,但以后路抗青光眼手术的降眼压效果更为持久。
术后前路组比后路2组前房略浅,术后1周左右略低于正常范围,可能与术后前房压力减小但后房压力仍然偏高,晶状体虹膜隔向前推移有关;而后路2组不仅没有出现前房变浅,反而加深。前期实验也证实,睫状体平坦部外滤过术能够引起正常兔眼前房加深,从而有助于减少眼前节并发症〔4〕,这也成为该术式的优势之一。从本组滤过泡和滤过通道的变化情况看,后路2组的滤过功能明显比前路小梁切除术组好,而后路Ⅱ组又较后路Ⅰ组好,说明联合硅胶引流条植入更有利于维持滤过通道,加强房水滤过功能。但本实验研究也存在不足之处,由于观察的动物数较少,可能难以避免偏倚的发生,不过眼压、前房深度、滤过泡和滤过通道的变化趋势仍可以为后续研究提供一些参考。
附图
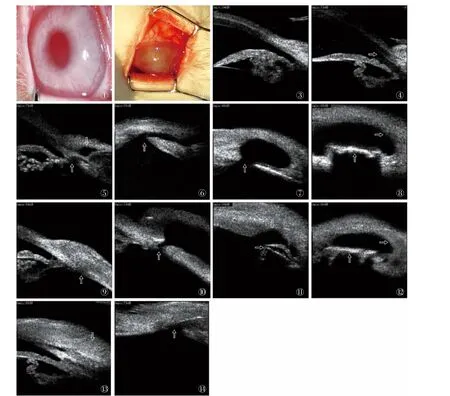
图1 正常兔眼,结膜未见明显充血水肿,角膜清亮透明,虹膜及瞳孔清晰可见。图2 兔眼造模后7天,角膜混浊,明显扩张,角膜血管翳达瞳孔缘。图3 正常兔眼前房角。图4 高眼压组兔眼造模1周,被卡波姆堵塞的前房角(→),房角加宽,前房加深。图5 前路组术后1周,切口及巩膜瓣较清晰(↑),滤过道稍窄,滤过泡腔较小(↓)。图6 后路Ⅰ组术后1周,切口及巩膜瓣清晰,滤过道通畅(↑),滤过泡腔中度大小。图7 后路Ⅱ组术后1周,滤过泡形态良好,硅胶引流条在位,滤过道通畅(↑)。图8 后路Ⅱ组术后1周(水平状切面),滤过泡(→)及引流条(↑)清晰可见。图9 前路组术后4周,滤过泡局限包裹(↑),滤过道关闭。图10 后路Ⅰ组术后4周,切口及巩膜瓣形态欠清,有少量玻璃体,滤过泡腔较大,但滤过道狭窄(↑)。图11 后路Ⅱ组术后4周,滤过泡扁平(↓),引流条可见(→),滤过通道通畅。图12 后路Ⅱ组术后4周(水平状切面),滤过泡扁平(→),引流条(↑)清晰可见。图13 后路Ⅰ组术后8周,球结膜局限包裹,巩膜切口闭合(↓)。图14 后路Ⅱ组术后8周,结膜滤过泡包裹,巩膜瓣粘连,切口未闭合,滤过道部分通畅(↑)。
[1]李美玉.青光眼学[M].北京:人民卫生出版社,2004:643.
[2]徐 岩,陈祖基,宋洁贞.复方卡波姆诱发的兔高眼压模型与其它兔高眼压模型的比较研究[J].中华眼科杂志,2002,38(3):172-175.
[3]王 影.中医睫状体平坦部滤过术的实验及临床研究[D].北京:中国中医科学院,2007.
[4]吴 烈,桑子瑾,杨迎新,等.后路外滤过术对正常兔眼前房及其切口相关组织形态学研究[J].中国中医眼科杂志,2010,3(20):130-133.

