神经电刺激在改善膀胱功能障碍上的应用
赵雪燕 石 萍* 郭智霖 王金武 蓝 宁
1(上海交通大学Med-X研究院,上海 200030)
2(上海交通大学医学院附属第九人民医院,上海 200011)
引言
我国脊髓损伤(spinal cord injury,SCI)患者人数已过百万,并以每年6万的速度剧增[1]。调查显示,在2006年北京脊髓损伤患者中,颈、胸椎损伤占53.2%,其中不完全性损伤占46.9%[2]。骶髓上损伤患者会出现神经源性的膀胱贮尿和排尿的双重功能障碍[3]。持续的膀胱痉挛引起膀胱内压升高,尿液沿输尿管逆流造成肾功能衰竭,这是导致 SCI患者后期(指SCI发生1年以后)死亡的第一位原因[4]。一些其他中枢神经和外周神经受损疾病,如脑卒中、帕金森症、糖尿病、多发性硬化症、脊柱裂等,或者抑制性冲动和兴奋性冲动失调等非神经源性疾病,也会引起患者下尿路功能障碍,如尿潴留、膀胱过度活动症(尿急尿频、尿失禁)等[5]。美国约有10%~17%的成年人患有膀胱过度活动症,并存在性别差异[6]。下尿路功能障碍严重影响患者的生活质量和社交关系,对个人和社会造成很大的经济负担。恢复与重建患者的膀胱功能,对于提高这些人的生活质量、降低死亡率具有重要意义。传统处理方式(留置导尿管、间隙性清洁导尿、外接尿袋等)以及保守治疗(行为治疗、物理治疗、药物治疗等),并不能完全治愈大部分神经源性下尿路功能障碍患者[7]。对于经保守治疗失败(无效或不能耐受)的膀胱功能障碍患者,可以使用植入式刺激器对骶神经根进行电刺激,以达到改善膀胱功能的目的,此方法一般在改变下尿路解剖结构的不可逆手术治疗之前考虑采用[8]。
1 电刺激疗法的神经生理学基础

图1 下尿路的中枢神经控制通路Fig.1 Central nervous pathways controlling the lower urinary tract
下尿路的主要功能是贮尿和周期性排尿,是通过膀胱和尿道来协同完成。下尿路同时受到交感神经(T10-L2)、躯体神经(S2-S4)、副 交感神经(S2-S4)、脑桥排尿中枢(pontine micturition center,PMC)和大脑皮层的协调控制(见图1),此外膀胱还受到由大部分的有髓鞘Aδ神经纤维和小部分的无髓鞘C神经纤维所组成的盆底传入神经的控制[9]。交感神经主要支配膀胱顶、膀胱颈和尿道,躯体神经主要传导膀胱感觉和压力信息,交感神经和躯体神经协调控制膀胱放松和括约肌收缩,以达到贮尿的目的。副交感神经主要支配膀胱逼尿肌和尿道括约肌,其兴奋可促进膀胱收缩排尿。S3神经根支配膀胱逼尿肌和大部分的尿道外括约肌以及会阴部肌肉,因此骶神经根电刺激在治疗盆底功能障碍时通常都是刺激S3神经根。性功能主要受S2神经根支配,刺激S2神经根可使男性患者阴茎勃起或恢复女性阴道湿润功能。大脑皮层将贮尿或排尿控制信息传递给脑桥排尿中枢,脑桥排尿中枢控制逼尿肌和尿道括约肌的协同作用。排尿通路中的神经可放大微小的膀胱压力信号,以检测膀胱内压不断增大至足以排尿,还要协调膀胱和尿道,使排尿时膀胱收缩、尿道打开,而贮尿时膀胱放松、尿道关闭。正常成年人开始排尿时的膀胱内压有较宽的变化范围,并能自主控制排尿时间。当神经控制出现紊乱时,就会导致神经源性下尿路功能障碍。下运动神经元损伤(如骶髓或盆底神经损伤)时,会引起膀胱反射消失。上运动神经元损伤(如骶髓以上SCI或脑桥上大脑皮层损伤)时,会引起膀胱过度活动(痉挛性膀胱或反射性膀胱)、逼尿肌-尿道外括约肌协同失调或膀胱松弛[5]。然而,非神经源性下尿路功能障碍的产生原因还不是很清楚,其症状多为尿失禁、疼痛等。
2 对骶神经根的电刺激方式
经保守治疗失败的骶髓上中枢神经损伤患者,其膀胱功能障碍可采用电刺激的方法治疗,其中电刺激骶神经根是目前使用最广泛的一种电刺激方式。目前,骶神经根电刺激方法有两种(见图2):一种是骶神经前根电刺激(sacralanteriorroot stimulation,SARS),结合完全性骶神经后根切除术(complete sacral posterior rhizotomy,CSPR;又称骶神经去传入,sacral deafferentation,SDAF);另一种是骶神经电调节(sacral neuromodulation,SNM),也称骶神经电刺激(sacral nerve stimulation,SNS)。SARS是利用电脉冲直接刺激骶神经前根(传出神经)引起神经和肌肉的即时反应,同时配合完全性骶神经后根切除术,以阻断膀胱和直肠的感觉信号的传递。SNM是用电脉冲刺激骶神经根调节大脑和骶神经间的传导紊乱,重建神经抑制和兴奋膀胱间的平衡,以达到恢复膀胱功能的目的。
3 骶神经前根电刺激和骶神经电调节的机制
3.1 骶神经前根电刺激
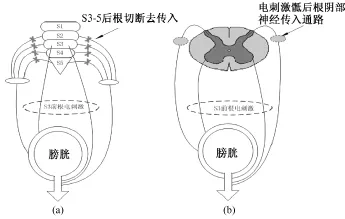
图2 骶神经电刺激(a)和骶神经电调节(b)比较示意图Fig.2 Comparison between SARS(a)and SNM(b)
硬膜内电刺激骶神经S2-S4前根以促进膀胱排尿的方法由 Brindley首先提出[10],称为 Brindley技术。1982年,英国的 Finetech公司(现为 Finetech医疗公司)生产出第一个商用的基于SARS原理的Finetch-Brindley膀胱刺激器。中国同济大学和长征医院合作研发了基于相同原理的PDC-1型膀胱功能电刺激器,经犬动物试验显示效果良好[11]。通过电流刺激骶神经,使副交感传出神经兴奋,引起逼尿肌和尿道括约肌的收缩。尿道括约肌和逼尿肌的电刺激阈值分别为0.5 V和2.5~3 V,尿道括约肌(横纹肌)的收缩速度和收缩强度远大于逼尿肌(平滑肌),且在刺激间期逼尿肌仍收缩,而括约肌松弛。SARS技术正是利用尿道括约肌和逼尿肌的收缩特性不同,使膀胱在相邻两次刺激之间有效排尿,这种间断的排尿方式称为刺激后排尿(poststimulus voiding)。为了减少反射性尿失禁的发生,SARS需同时配合完全性骶神经后根切除术使用,即在硬膜内或硬膜外将S2-S4后根切断,若存在S5和尾神经根则也切断[12,14]。完全性骶神经后根切除术有如下好处:一是解除由膀胱传入神经引起的神经源性逼尿肌过度活动、逼尿肌-尿道外括约肌协同失调和自主神经反射失调;二是提高膀胱的顺应性和贮尿能力,防止尿液从膀胱输尿管反流到肾脏,保护上尿道(肾脏);三是降低或根除由膀胱或肠道的神经反射所引起的血压升高的危险。不完全性骶神经后根切除(也称选择性骶神经后根切除)[15]是仅切除支配尿道括约肌的神经纤维,同时采用硬膜外电极,但通过手术分开支配逼尿肌和尿道括约肌的神经纤维很难。
目前,有硬膜内(三极)和硬膜外(两极)两种电极,可分别通过硬膜内、硬膜外和骶髓处手术植入。硬膜内电极较常用,可用于2~4刺激通道的电刺激器,通道数取决于椎管大小和患者是否残留盆底疼痛感觉。在硬膜内植入电极时,先切开L3-S4椎板暴露出硬脊膜,在蛛网膜连接处剥离神经根,根据其大小、位置和对电刺激的运动反应一一识别,切断神经后根,将电极放到S2和S3-S4神经根上,缝合硬脊膜[16]。硬膜外电极主要用于不稳定腰椎损伤、蛛网膜炎和使用油性脊髓造影剂造影等不易分离骶神经根的患者。硬膜外电极植入时直接放置在骶管内硬膜外的 S2-S4神经旁[17],它保留了硬膜内神经根的完整性,一旦手术失败可允许用其他方法进一步治疗。此后,Robert等提出骶髓处手术方法[8],植入电极时只需要将单个骶神经椎板切开,手术时间缩短,同时降低了手术过程中损伤骶神经根的风险。电极导线位于胸腔皮下,导线另一头连接接收器,接收器一般安放在患者有感觉的左上侧腹部皮下。手术一定要确保安全,防止深度静脉血栓和压疮的形成。体内设备无电源,由体外设备供电。体外刺激器由患者自行操作,将能量和控制信号以无线方式发送给皮下接收器,皮下接收器和体外发射器的位置须对应,能量和控制信号通过接收器转换为电脉冲信号并传导至电极,以刺激骶神经前根。体外控制器可调节刺激参数,以帮助不同患者有效排尿。
目前,SARS配合完全性骶神经后根切除术被认为是治疗完全性SCI患者膀胱功能障碍的理想方法。然而,完全性骶神经后根切除,会使患者失去原有的骶部感觉功能、反射性排便、男性患者的反射性勃起和射精,降低盆骨肌的肌力,手术操作不慎会引起短暂的神经受损(很少出现长期的神经受损)[18]。此外,配合完全性骶神经后根切除术的SARS有如下缺点[19]:一是开始排尿时的膀胱内压已经超过正常压力峰值,植入了Finetch-Brindley膀胱刺激器的患者平均膀胱压力峰值要比正常人高很多;二是硬膜内电极植入时进行的椎板切除术创伤很大,手术中患者感染和脑脊液漏出的风险增大;三是电极导线在皮下经背部到腹部,容易损坏;四是刺激骶神经使膀胱排尿时所需要的能量比较高,不完全性SCI患者就会感到疼痛;五是刺激的同时引起下肢运动。
3.2 骶神经电调节
由于完全性骶神经后根切除会引起其他原有功能丧失,于是Kirkham就尝试不切除骶神经后根而是利用电调节来抑制逼尿肌的过度活动,这种方法称为骶神经前后根刺激(sacral posterior and anterior root stimulator,SPARS)技术,但存在膀胱逼尿肌-尿道外括约肌协同失调影响排空尿液的问题[20]。相对于配合骶神经后根切除术的 SARS方法,患者更倾向于选择这种无损伤的电刺激方法[21]。
骶神经电调节的概念源于1981年美国加州大学Tanagho和Schmidt的实验研究,他们在对截瘫患者进行伴有骶神经后根切除术的硬膜外S3神经前根单侧刺激实验[22]时,观察到与以往实验完全相反的现象:膀胱逼尿肌的活动被抑制。“骶神经电调节”的概念——电刺激骶髓传入神经调节、传出神经通路,概念用于区别电刺激只能兴奋传出神经、引起肌肉收缩这一单向作用的错觉。此后,该技术授权给美国Medtronic公司,开发出基于SNM原理的InterStim骶神经电刺激系统,并于2000年引入中国。现在,SNM已经广泛应用于治疗难治性下尿路功能障碍,且疗效良好[23-24]。SNM 基于神经的可塑性和大脑的功能重组性,作用于膀胱、盆底、脊髓和脑多个层面,但其具体生理机制尚未完全弄明白[25]。对于不同的膀胱功能障碍SNM的作用机制可能也不完全相同。膀胱过度活动可能是由于膀胱组织改变,或由于脊髓、脊髓上与自主排尿有关的中枢神经系统的改变,其中膀胱正常时处于休眠状态的C神经纤维被激活可能起着重要作用。对于神经源性膀胱,多数研究者认为SNM是通过刺激阴部传入神经,从而对膀胱节前神经元和盆底传出神经产生了抑制作用,并可调节大脑皮层的膀胱控制中枢。对SCI患者阴部神经进行电刺激,发现抑制了膀胱过度活动并增加了膀胱容量[26]。对不完全性SCI患者进行为期两周的阴部神经电刺激,通过对fMRI研究发现,与膀胱感觉控制相关的中脑导水管周围灰质(Periaqueductal Gray,PAG)的活动在刺激后比刺激前有所下降。笔者认为,可能是由于电刺激阴部神经增加了传入信号,弥补了大脑所丧失的脊髓传入信号,从而使 PAG活动趋于正常[27]。然而,对于一些SCI患者的膀胱功能障碍利用阴部传入神经的理论并不能很好地解释,因此提出了另一种理论:SNM在刺激膀胱排尿时,激活了协调逼尿肌和尿道括约肌的脊髓中间神经元,可以阻滞C神经纤维的活动,以抑制过度活动的膀胱[28]。
SNM可采用单侧刺激或双侧刺激。由于膀胱两侧分别有不同的神经支配,理论上讲双侧骶神经刺激要比单侧骶神经刺激更有效。然而,在较低刺激强度下,双侧刺激并未引起膀胱的兴奋,反而抑制了膀胱收缩。荷兰Scheepens等通过随机对照试验发现,在利用SNM治疗膀胱功能障碍时,只在某些个体上双侧刺激比单侧刺激更能有效地缓解症状,而在总体上双侧刺激并不优于单侧刺激。笔者建议在单侧刺激试验失败的情况下,可考虑双侧刺激[29-30]。
SNM的缺点是电极放置位置比较盲目,故治疗效果可能不佳,很难知道这是因为SNM技术上的缺陷还是电极未准确放置于目标神经处,而采用Medtronic的四极倒刺电极(Tined Lead)可增强刺激效果。皮下导线分别连接刺激电极和植入到体内的脉冲发生器,脉冲发生器提供预设参数的电脉冲。早期的脉冲发生器是植入到前腹壁的下方,但需要在患者身上开3个切口,手术时间久,患者术后可感觉到脉冲发生器的移位或植入处的疼痛。后采用将脉冲发生器植入到臀部的方法,可克服以上缺点[31]。手术植入的方式有多种,其中骶椎间孔方法(经典手术方法)多被泌尿和结肠直肠外科医生采 用[32],倒 刺 电 极 的 “两 步 植 入 ”(two-stage procedure)微创手术可使疗效更佳[33],逆向椎板切开技术多被医生用于缓解疼痛[34]。体外设备有两个:一个是由患者携带的用于控制脉冲发生器开关的控制磁铁和调控器,另一个是由医生调整脉冲发生器刺激参数的程控仪。刺激参数的初始设定和后续有效调整,是SNM获得良好治疗效果的关键因素。
4 骶神经前根电刺激和骶神经电调节的模式
电刺激器的主要刺激参数有刺激电流/电压的脉冲幅值、脉宽和频率,其中脉冲幅值是影响SARS疗效的主要因素,频率是影响SNM疗效的主要因素。
英国Finetch医疗有限公司生产的植入式Finetech-Brindley排尿控制系统(见图 3)使用了SARS技术,系统的体内植入部分由三极电极、导线和三通道的皮下接收器构成,体内部分无电池,由体外发送器供电。电极分硬膜内和硬膜外两种,电极平均长度为1~2 cm[35]。导线由3股用硅橡胶管包埋的螺旋状金属丝制成,直径为75 μm,中间股为阴极,两侧为阳极,实际应用时两个阳极处于短路状态,故这三股金属丝可作为一个刺激通道。接收器是双通道的。体外部分由三线圈的发射器、传导线和一个带电池的控制盒组成,发送频率是7或9 MHz。刺激器有3种模式,分别用于膀胱排尿、排便和协助性功能。排尿时,通常刺激脉冲幅值5~10 V,脉宽 400 ms,频率 26 Hz,刺激时间 3 ~ 6 s,间歇时间6~9 s,刺激3~5次可完全排净膀胱,刺激脉宽与尿液体积、电脉冲强度有关。排便时,刺激时间10 s,间歇时间20 s,一般不超过5 min的刺激就足以使直肠排空,其他参数与排尿相同。刺激阴茎勃起时,需连续电刺激且脉冲幅值为10~15 V。医生根据患者情况制定一个使用时间表,如可定时在早晨、中午、下午、晚上或睡前各使用一次 Finetech-Brindley排尿控制系统。植入部分不含电池,故可多年使用[36]。
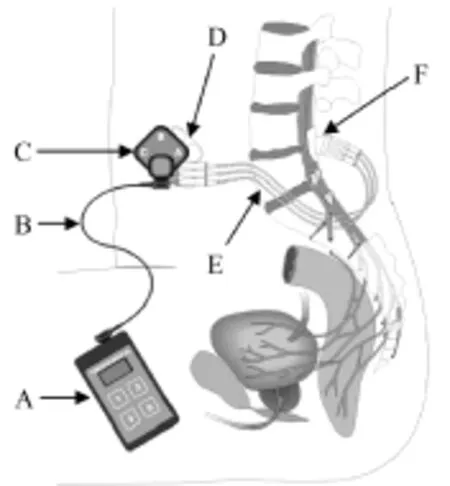
图3 Finetech-Brindley排尿控制系统(A-控制盒,B-传导线,C-发射器,D-接收器,E-电极导线,F-电极)Fig.3 Finetech-Brindley Bladder Control System(A-external controller,B-transmitter lead,C-transmitter block,D-implant receiver,E-cables, F-electrodes)(http://www.finetech-medical.co.uk/)
国内自行研发的PDC-1型膀胱功能电刺激器,与Finetech-Brindley的排尿控制系统结构类似,由接收块、体内连接缆线、刺激头、体外控制器、体外连接缆线、发射头和测试块组成。根据实验,确定刺激脉冲幅值范围为5.2~35 V,首例患者使用的刺激脉宽是400 μs,频率是18 Hz,信号工作时间是5 s、间歇时间是 10 s[37]。
美国Medtronic公司生产的Interstim骶神经电刺激系统(见图4)使用SNM技术,植入体内部分有四极倒刺电极、延长线以及由电池供电的脉冲发生器(又称起搏器)。通常倒刺电极植入到S3骶孔,在单相刺激时,4个电极都作为阴极或都作为阳极;在双相刺激时,4个电极中既有阴极又有阳极,比如1个阴极和3个阳极。体外仅需一个控制器,用于开启和关闭脉冲发生器以及对其重新编程。患者可在设定范围内自行调节电刺激的幅度,以使自己感觉舒适;医生可通过医用程控仪,设置刺激参数的范围。每个患者对刺激的感受可能不同,但大部分患者的感觉是在盆骨处有中等程度的刺痛感或麻痛感。通常设置刺激电压0.1~1.5V,频率10~15 Hz,脉宽 210 μs,刺激时间 20 s,间歇时间 8 s。刺激波形的上升沿和下降沿的设置范围为0~30 s,这种渐进的刺激过程可以减轻或消除刺激过程中患者的不适感。InterStim II NS Model 3058和InterStim INS Model 3023工作在中等能量(幅度3 V,脉宽210 μs,频率 14 Hz,周期 16 s开、8 s关,2 个阳极、2个阴极的双相脉冲)消耗下,电池使用寿命分别是4.4年和7年[38]。当电池快耗完电时,需经手术更换电池,患者无需住院进行该手术。

图4 Interstim骶神经电刺激系统Fig.4 Interstim® Sacral Neuromodulation(http://www.medtronic.com/)
5 应用
5.1 术前患者筛选
SARS和SNM要获得最佳的治疗效果,有赖于准确地选择合适的患者。SARS主要通过尿动力学检查来选择合适的患者,SNM主要通过植入前的试验性电刺激来评估患者是否适合植入电刺激器以及最佳植入位置。如果急迫性尿失禁次数等客观指标改善达到50%以上,则认为患者可以植入永久性电刺激器。
SNM试验性刺激的一种方案是:在患者全身麻醉下,根据表面标志确定骶后孔位置,再将临时测试导线(通常是 Tuohy针)放到 S3骶后孔,根据运动或感觉反应调整电极的最佳位置,调整好后将电极用胶带固定,另一头与外部刺激器连接。此法被称为经皮神经评价(percutaneous nerve evaluation,PNE),或被称为外周神经评价(peripheral nerve evaluation,PNE)。PNE试验通常持续3~7天,患者无需住院。试验结束后取出试验导线,医生根据患者排尿日记或患者的主诉,调整电极位置或电压大小,使患者能正确使用刺激器,以评估症状的改善情况。经PNE试验确认,大约50%的患者可植入电极和永久性刺激器[39]。电极用塑料锚固系统(plastic anchoring aystem)固定到骶椎背面筋膜,然后永久缝合。在PNE试验中,感染、导线上细菌增殖和电极移位(经皮电极由胶带固定于皮肤,可能会随患者的运动而移动,产生虚假的实验结果)的发生率较高,且PNE试验也不适合评价SNM治疗排便失禁和便秘的有效性,同时也不足以准确地选择间质性膀胱炎和神经源性膀胱患者[40]。这时,可采用SNM试验性刺激的另一种方案,即永久性导线-倒刺电极的微创伤“两步植入”法,分试验和植入两步。倒刺电极的刺激电流作用范围,比PNE试验中所使用的临时测试导线的作用范围大很多。患者经局部麻醉后,选择电刺激下具有最佳运动反应(局部麻醉患者也可看感觉反应)的骶孔,通常是S3骶孔。医生在荧光屏检查或X射线的指导下,准确地将倒刺电极经皮刺入S3骶孔以进行单侧刺激;或将两根倒刺电极放在S3骶孔两侧进行双侧刺激,并与周围组织固定。倒刺电极的另一头在腹部皮下与临时延伸导线连接,从对侧皮肤将临时延伸导线引出,与临时的外部刺激器连接。如果试验成功,倒刺电极无需取出,仅将倒刺电极与植入的永久性刺激器连接即可。这种方法的试验时间一般比前种方法的时间长,至少14 d。较长的试验时间更能准确地选择合适的患者[41],而且使用倒刺电极能更安全、更有效地治疗膀胱过度活动症和尿潴留患者[42]。此法还可减少电极移位的发生,感染率也并未增高,几乎无细菌在导线上增殖[43]。但最近Nazema调查发现,这两种电极所引起的电极移位的再手术率并没有太大差别[44]。Kessler等人研究表明,相比PNE试验43%的响应率,两步植入法试验的响应率可达67%[45]。大约80%的患者经两步植入法试验,确认可植入永久性刺激器。但是,采用两步植入法试验的费用比PNE试验的费用高很多。一般认为,如果PNE试验失败,可尝试采用两步植入法试验;若两步植入法试验也失败则认为该患者不适宜进行 SNM治疗[46]。神经生理评价、心理评估和生活质量评估也可辅助选择合适的患者,但这些评估技术还有待改进[40]。
Seif等人在小型猪(minipig)上进行PNE试验,发现准梯形波(quasi-trapezoidal signal)刺激要比矩形波刺激更有效,能促使逼尿肌收缩和抑制逼尿肌不稳定,这可能是由于准梯形波能更有效地刺激与SNM有关的骶神经纤维[47]。如果准梯形波应用到人的身上,也能产生类似的效果,可以减少对SNM无效的患者数量。Scheepens等人对比了211名SCI不足7个月和长于7个月的患者,发现在进行PNE试验时,后者试验效果较差[48]。笔者认为,这是由于患者损伤时间过久,SNM不易恢复神经反射间的正常平衡状态。Hassouna等调查发现,PNE试验后,早期(小于6个月)植入永久性刺激器要比晚期植入永久性刺激器的治疗效果好,这说明疾病的发展可能会限制SNM的治疗效果[49]。
5.2 适应症
对于使用Finetech-Brindley膀胱刺激器的患者,需同时满足以下几个条件[36]:一是患者的骨骼已成熟,一般要求18岁以上;二是患者为完全性SCI;三是患者的神经系统处于稳定状态;四是不使用抗胆碱能药物的情况下,患者在膀胱贮尿时表现有反射性膀胱收缩,以保证骶髓的副交感神经完整。SARS的适应症有慢性尿潴留、尿频尿失禁,此外也用于恢复大便排空和一些男性患者的性功能。少数患有多发性硬化症、脊髓肿瘤、横向脊髓炎、脑瘫、脊髓脊膜膨出等的神经源性膀胱功能障碍患者,也可使用Finetech--Brindley膀胱刺激器。个别未满18岁但骨骼已成熟的患者,应用此刺激器的效果也较好。不完全性 SCI患者使用 Finetech-Brindley膀胱刺激器会感到疼痛,故一般不采用SARS治疗。患者还应具有手部握持功能,否则需他人协助操作体外控制器。
Interstim骶神经刺激器经美国FDA批准,可用于治疗难治性急迫性尿失禁、难治性尿频尿急和非梗阻性的尿潴留。患者还需同时满足以下条件:一是经6个月以上保守治疗失败;二是若为尿失禁,应为非神经源性,且持续12个月以上;三是试验刺激显示至少一种症状有50%以上的改善。目前,正在研究的一些新的SNM适应症有间质性膀胱炎[50]、慢性盆腔疼痛综合症[51]、压力性尿失禁[52]、排便失禁[53]、女性先天性便秘、脊椎裂和栓系综合症等,其中前两者已经被临床证明用SNM治疗的效果很好。Medtronic公司在2009年声明,Interstim骶神经电刺激系统应用到神经源性患者、妊娠和分娩的患者以及16岁以下患者上,其安全有效性还未经实验证实。SNM应用到长期的完全性SCI患者身上的尝试也没成功[54],但它对早期完全性SCI患者是否有效,仍需临床随机实验的验证[55-56]。
5.3 疗效
植入Finetech-Brindley膀胱刺激器的患者人数至今已有3 000多人,一些患者的植入时间超过20年[36];约90%的患者生活质量得到了明显提高,长期使用的效果也很稳定,小部分患者还需同时使用间歇导管[57-58]。植入刺激器后,患者可自主控制性排尿,根除了尿失禁,残余尿量明显减少,膀胱顺应性和容量都明显增加,减轻或消除了上尿路的扩张,降低了尿路感染和尿结石的发生率,肾功能保持稳定,减少了便秘[59-60]。大部分患者的自主神经反射不良症状消失,新植入患者的自主神经反射不良则完全根除[8]。此外,50% ~60%的男性患者在电刺激S2前根时,获得阴茎勃起。
至2009年,植入Interstim的患者人数超过5.5万[38]。调查显示,植入 Interstim后,急迫性尿失禁患者中80%的人症状得到了改善,50%的人完全恢复到正常水平;在膀胱过度活动(尿急尿频)且无尿失禁的患者中,一半以上的人症状获得明显改善[61-62]。除膀胱功能改善外,SNM 还可以重建盆底感觉,缓解盆底肌的紧张和疼痛,减少膀胱疼痛(间质性膀胱炎),恢复肠道的正常功能。
目前,SARS和SNM技术尚不能实现生理性排尿。由于缺乏随机的对照临床实验,很难比较SARS和SNM的疗效。
5.4 并发症
SARS的并发症有:感染(多数可以控制)、脑脊液漏(多发生在硬膜内植入型)、电刺激疼痛、排尿不尽等,部分患者因此弃用刺激器[58,63]。在体内设备出现故障后,需手术更换或调整植入位置,其中调整或更换接收器很容易,导线的修复所需手术时间较久,体外设备故障无需手术即可更换,但这类故障的发生率随刺激器技术的完善已大大降低。在术后一段时间内,刺激会引起暂时性的腿部痉挛[8]。一些患者可能在刺激间歇排尿不净,需要使用导尿管或避孕套(男性)。
植入基于SNM原理的Interstim膀胱刺激器的患者中,大约33%会出现各种并发症:试验刺激阶段常见的并发症是因刺激电流过强而引起的的疼痛,植入刺激器的慢性刺激阶段常见的并发症有植入电极或刺激器部位的疼痛感、电极移位、手术部位皮肤感染和过敏、短暂轻度的电击感、肠道功能变化、设备故障、月经周期变化等[61,64]。这些并发症通常是暂时的,大多数可通过手术调整或一些短期处理方法来解决。电极移位可用X线观察到,患者可定期到医院由医生对脉冲发生器重新编程,以便及时解决由于电极移位引起的刺激效果不理想的问题。患者在植入刺激器后,不能进行 MRI检查,在进行一些治疗或检查时要关闭刺激器,如透热疗法、超声诊断、放射治疗、射频/微波消融、震波碎石、心脏起搏器/除颤器、电凝/电刀、高压氧舱治疗、表面电刺激治疗仪、止痛泵、心电(ECG)或脑电(EEG)检查等,这是因为它们通过影响电极可能会造成神经损伤以及干扰检查[65]。防盗探测器和机场安检等用的筛选设备可能会造成刺激器的关闭或启动,或让患者感觉像是刺激突然增强,故使用此类设备前也应先关闭刺激器。此外,潜水等运动引起的大气压变化,可能会损害植入体内的刺激器,故患者也不适于进行此类运动。
6 展望
SARS和SNM技术应用于经保守治疗失败的下尿路功能障碍患者的研究已经进行了几十年。SARS利用间断性的电刺激(需要时刺激)骶髓传出神经,引起逼尿肌收缩,帮助膀胱排尿,并消除尿道感染和协助排便,提高部分男性患者的性功能,已经广泛且成功地用于治疗完全性SCI患者的下尿路功能障碍,而对于其他神经源性疾病所引起的下尿路功能障碍的研究则较少。SARS需要配合不可逆切断骶神经后根,故使用前要慎重考虑。SNM对神经无损伤,手术创伤小且具有可复性,通过连续电刺激骶髓传入神经,重建神经系统的平衡,可消除或降低膀胱过度活动,防止膀胱内压过高,恢复膀胱储尿功能,对排便失禁和便秘以及盆底疼痛等也有较好的改善效果。然而,其具体机制还有待进一步研究阐明,扩展的适应症也尚待足够的临床实验验证。SARS和SNM治疗推荐应用于成年患者,而对于大多数处于成长期的儿童患者,植入设备则难以适应其身体结构的变化,刺激器和电极进一步优化和微型化后将有望应用于儿童患者。目前,对于特定病症产生最佳治疗效果的刺激模式尚未完全确定。
SARS的手术过程需进一步简化,同时减少电极移位和手术费用,无导线的微刺激器将是一个很大的进展。植入式SPARS设备不推荐患有严重逼尿肌-外括约肌失调的患者使用,且 SPARS是否和配合骶神经后根切除术的SARS同样有效需进一步验证,尤其是在降低对上尿道危害方面。选择性骶神经电刺激技术有望应用于下一代骶神经前根电刺激器,通过阳极阻滞选择性的兴奋部分,副交感神经纤维引起逼尿肌收缩而尿道括约肌无收缩,以提供更接近生理性的排尿。选择性电刺激在一定的刺激模式下,使支配逼尿肌的小直径神经纤维兴奋,而阻滞支配括约肌的大直径神经纤维的冲动传导,同时它还能避免以往SARS刺激时引起的下肢运动。采用双相准梯形波刺激时,上升沿括约肌的募集逐渐减少,在理论上电刺激时选择性地仅使逼尿肌神经兴奋是可行的。在实际中,Narendra等通过犬动物实验,观察到准梯形脉冲与幅值相同的传统矩形脉冲所引起的膀胱内压无显著差异,此外还提高了膀胱贮尿时的括约肌压力[66],与后根切除术配合可能实现膀胱在低压下的排尿[67]。选择性电刺激为达到最佳的治疗效果,需要采用更低的刺激电流和更小的电极尺寸,脉冲类型可编程,并要求刺激器是相互隔离的电流源供电以保证安全,符合要求的植入式刺激器目前还在研究阶段。刺激电极植入前,需通过试验性电刺激选择合适的患者。
SNM的作用机制可通过以下几种方法进一步研究:利用环套电极(cuff electrode)刺激单个神经元来观察膀胱活动,有助于深入理解SNM的机制,MRI和PET扫描也能辅助研究高级中枢神经系统在SNM治疗过程中的响应机制。近年来,出现了一些新的神经调节方式[68]:
1)用表面刺激或经皮刺激的方式刺激后胫神经(posterior tibial nerve stimulation,PTNS),对保守治疗失败的慢性非神经源性排尿障碍效果不错。最近研究显示在治疗帕金森症、多发性硬化症引起的神经源性膀胱功能障碍上也有较好的效果[74-75],但症状改善的情况不是很稳定。
2)有阴部神经电刺激(pudendalnerve stimulation,PNS),利用现有的Interstim产品或无线网络 式 微 刺 激 器 BION系 统[69](美 国 Boston Scientific公司),对阴部神经进行电刺激。动物实验研究表明,在膀胱充盈时刺激阴部传入神经可引起逼尿肌收缩以排尿[70],这可能是由于存在不经脑桥由骶髓直接控制逼尿肌和尿道括约肌协同作用的神经反射。人体实验表明,阴部神经电调节对间质性膀胱炎、盆底疼痛和膀胱过度活动症也有很好治疗效果[71-72],这给那些不适于接受包括 SNM 在内的其他治疗方法(或治疗失败)的患者带来了希望。
3)电刺激背阴茎神经(dorsal genital nerve)也可用来治疗膀胱功能障碍[73],这种方法可直接经皮进行,优点在于生殖器背部的神经相对容易识别,且易于双边刺激,但长期使用可能失效。
骶髓内微刺激随着电极技术的发展变得可行,用微电极刺激位于骶髓中间外侧柱的副交感节前神经元引起逼尿肌收缩,不会影响位于骶髓前角Onuf核的支配尿道括约肌的神经纤维,可治疗SCI患者的膀胱逼尿肌-尿道括约肌协同失调[76]。一些学者尝试研究“智能”刺激,即在刺激前和刺激中对膀胱进行监测和评价,然后通过电刺激神经来积极纠正膀胱的功能障碍。现有多种实验模型,都还有待发展成为可植入的技术。如条件刺激方式[77-78],即利用压力感受器检测膀胱内压或用环套电极记录膀胱传入神经纤维的电信号来评估膀胱的状况。当监测到不希望的膀胱收缩使膀胱内压升高时,则立即启动刺激抑制逼尿肌活动,直至膀胱内压下降到安全范围,这种刺激模式还能降低刺激器的能量消耗。将条件刺激和SARS刺激膀胱排尿结合起来,则可避免切断骶神经后根。随着对骶髓区的神经生理和SCI等疾病影响下膀胱回路的神经化学、组织、电学特性变化的深入了解和新技术的引进,对膀胱功能障碍的认识将逐渐从“解剖学”转变到更加“功能性”的认识[40],这有利于人们找到更合适的治疗方法。
[1]Qiu J.China Spinal Cord Injury Network:changes from within[J].Lancet Neurol,2009,8(7):606 -607.
[2]卫波,李建军,周红俊.2006年北京市脊髓损伤发病相关因素调查[C]//第二届北京国际康复论坛论文集.北京:中国康复研究中心,2007:8-18.
[3]Potter PJ.Disordered control of the urinary bladder after human spinal cord injury:what are the problems?[J].Prog Brain Res,2006,152:51-57.
[4]Frankel HL,Coll JR,Charlifue SW,et al.Long-term survival in spinal cord injury:a fifty year investigation[J].Spinal Cord,1998,36(4):266-274.
[5]Jeong SJ,Cho SY,Oh SJ.Spinal cord/brain Injury and the neurogenic bladder[J].Urol Clin North Am,2010,37(4):537-546.
[6]Temml C,Heidler S,Ponholzer A,et al.Prevalence of the overactive bladdersyndrome by applying the International Continence Society definition [J].Eur Urol,2005,48(4):622-627.
[7]Van Rey FS,Heesakkers JP.Applications of neurostimulation for urinary storage and voiding dysfunction in neurological patients[J].Urol Int,2008,81(4):373 -378.
[8]Vignes JR,Bauchet L,Ohanna F.Dorsal rhizotomy combined with anterior sacral root stimulation for neurogenic bladder[J].Acta Neurochir Suppl,2007,97(Pt 1):323 -331.
[9]Fowler CJ,Griffiths D,de Groat WC.The neural control of micturition [J].Nat Rev Neurosci,2008,9(6):453 -466.
[10]Brindley GS.Emptying the bladder by stimulating sacral ventral roots[J].J Physiol,1974,237(2):15 -16.
[11]雷波,刁颖敏,张梦杰,等.PDC-1膀胱功能电刺激器的原理及其动物试验[J].医疗卫生装备,2003,24(4):5-7.
[12]Sauerwein D.Surgical treatment of spastic bladder paralysis in paraplegic patients.Sacral deafferentation with implantation of a sacral anterior root stimulator[J].Urologe A,1990,29(4):196-203.
[13]Vignes JR,Liguoro D,Sesay M,et al.Dorsal rhizotomy with anterior sacral root stimulation for neurogenic bladder[J].Stereotact Funct Neurosurg,2001,76(3-4):243-245.
[14]Vignes JR,Bauchet L,Ohanna F.Dorsal rhizotomy combined with anterior sacral root stimulation for neurogenic bladder[J].Acta Neurochir Suppl,2007,97(Pt 1):323 -331.
[15]Haleem AS,Boehm F,Legatt AD,et al.Sacral root stimulation for controlled micturition:prevention of detrusor-external sphincter dyssynergia by intraoperative identification and selective section of sacral nerve branches [J].J Urol,1993,149(6):1607-1612.
[16]Brindley GS,Polkey CE,Rushton DN.Sacral anterior root stimulators for bladder control in paraplegia[J].Paraplegia,1982,20(6):365-381.
[17]Sauerwein D, Ingunza W, FischerJ, etal. Extradural implantation of sacral anterior root stimulators[J].J Neurol Neurosurg Psychiatry,1990,53(8):681 -684.
[18]CFSC Medicine.Bladder management for adults with spinal cord injury:a clinical practice guideline for health-care providers[J].J Spinal Cord Med.,2006,29(5):527 -573.
[19]ISNP.The Finetech - Brindley Sacral Anterior Root Stimulator[OL].www.neuropelveology.ch/index.php?id=46&L=1,2009/2010-10-20.
[20]Kirkham AP,Knight SL,Craggs MD,et al.Neuromodulation through sacral nerve roots 2 to 4 with a Finetech-Brindley sacral posterior and anterior root stimulator[J].Spinal Cord,2002,40(6):272-281.
[21]Sanders PM,Ijzerman MJ,Roach MJ,et al.Patient preferences for next generation neural prostheses to restore bladder function[J].Spinal Cord,2011,49:113 -119.
[22]Tanagho EA,Schmidt RA.Bladder pacemaker:scientific basis and clinical future[J].Urology,1982,20(6):614 -619.
[23]Bolton JF,Harrison SC.Neuromodulation 10 years on:how widely should we use this technique in bladder dysfunction?[J].Curr Opin Urol,2009,19(4):375 -379.
[24]Kessler TM, La Framboise D, Trelle S, etal. Sacral Neuromodulation for Neurogenic Lower Urinary Tract Dysfunction:Systematic Review and Meta-analysis[J].Eur Urol,2010,58(6):865-874.
[25]Elkelini M,Abuzgaya A,Hassouna M.Mechanisms of action of sacral neuromodulation[J].Int Urogynecol J Pelvic Floor Dysfunct,2010,21(2):439 -446.
[26]Dalmose AL,Rijkhoff NJ,Kirkeby HJ,et al. Conditional stimulation of the dorsal penile/clitoral nerve may increase cystometric capacity in patients with spinal cord injury[J].Neurourol Urodyn,2003,22(2):130-137.
[27]Zempleni MZ,Michels L,Mehnert U,et al.Cortical substrate of bladder control in SCI and the effect of peripheral pudendal stimulation[J].Neuroimage,2010,49(4):2983 -2994.
[28]Wang Y,Hassouna MM.Neuromodulation reduces c-fos gene expression in spinalized rats:a double-blind randomized study[J].J Urol,2000,163(6):1966 -1970.
[29]Scheepens WA,de Bie RA,Weil EH,et al.Unilateral versus bilateral sacral neuromodulation in patients with chronic voiding dysfunction[J].J Urol,2002,168(5):2046 -2050.
[30]Scheepens WA,Jongen MM,Nieman FH,et al.Predictive factors for sacral neuromodulation in chronic lower urinary tract dysfunction[J].Urology,2002,60(4):598 -602.
[31]Scheepens WA,Weil EH,Van Koeveringe GA,et al.Buttock placement of the implantable pulse generator:a new implantation technique for sacral neuromodulation-a multicenter study[J].Eur Urol 2001,40:434-438.
[32]Lavano A,Volpentesta G,Piragine G,et al.Sacral nerve stimulation with percutaneous dorsal transforamenal approach in treatment of isolated pelvic pain syndromes [J].Neuromodulation,2006,9(3):229-233.
[33]Spinelli M,Giardiello G,Arduini A,et al.New percutaneous technique of sacral nerve stimulation has high initial success rate:preliminary results[J].Eur Urol,2003,43(1):70 -74.
[34]Villavicencio AT,Leveque JC,Rubin L,et al.Laminectomy versus percutaneous electrode placement for spinal cord stimulation[J].Neurosurgery,2000,46(2):399 -406.
[35]Shobab L.Regaining control:treatment options for spinal cord injury bladder dysfunction [J]. The JournalofYoung Investigators,2003,6(7)retrieved 20 October 2010 from http://www.jyi.org/features/ft.php?id=539.
[36]Finetech Medical Ltd.,Finetech-Brindley FAQs for Patients and Carers[OL].http://www.finetech-medical.co.uk/FAQs/FinetechBrindleyFAQsforPatientsandCarers/tabid/136/language/en - GB/Default.aspx,2008/2010-10-20.
[37]刁颖敏,雷波,张梦杰,等.膀胱功能电刺激器信号标准的研究[J].中国康复医学杂志,2004,19(1):49-51.
[38]Medtronic Ltd.,Sacral Nerve Neurostimulation Systems[OL].http://www. medtronic. com/for-healthcare-professionals/products-therapies/urological/sacral-nerve-neurostimulationsystems/index.htm,2010/2010-10-20.
[39]Siegel SW.Selecting patients for sacral nerve stimulation[J].Urol Clin North Am,2005,32(1):19-26.
[40]Spinelli M.The future of the Sacral Nerve Stimulation[J].Pelviperineology,2007,26:17-18.
[41]Kessler TM,Madersbacher H and Kiss G.Prolonged sacral neuromodulation testing using permanent leads:a more reliable patient selection method?[J].Eur Urol,2005,47(5):660 -665.
[42]Marcelissen TAT,Leong RK,de Bie RA,et al.Long-term results of sacral neuromodulation with the tined lead procedure[J].J Urol,2010,184(5):1835 - 1836.
[43]Huwyler M,Kiss G,Burkhard FC,et al.Microbiological tinedlead examination:does prolonged sacral neuromodulation testing induce infection?[J].BJU Int,2009,104(5):646 -650.
[44]Siddiqui NY,Amundsen CL,Corey EG,et al.Lead migration after sacral neuromodulation:surgical revision in fascial versus tined anchoring systems[J].Int Urogynecol J Pelvic Floor Dysfunct,6 Oct,2010 [Epub ahead of print].
[45]Kessler TM,Burkhard FC,Madersbacher H,et al.Safety of prolonged sacral neuromodulation tined lead testing[J].Curr Med Res Opin,2008,24(2):343-347.
[46]Scheepens WA,Van Koeveringe GA,de Bie RA,et al.Longterm efficacy and safety results of the two-stage implantation technique in sacral neuromodulation [J].BJU Int,2002,90(9):840-845.
[47]Seif C,Cherwon E,Martinez Portilló FJ,et al.Improved sacral neuromodulation in the treatment of the hyperactive detrusor:signal modification in an animal model[J].BJU Int,2003,91(7):711-715.
[48]Scheepens WA,Jongen MM,Nieman FH,et al.Predictive factors for sacral neuromodulation in chronic lower urinary tract dysfunction[J].Urology,2002,60(4):598 -602.
[49]Hassouna MM,Elkelini MS.Early versus late treatment of voiding dysfunction with pelvic neuromodulation[J].Can Urol Assoc J,2007,1(2):106 -110.
[50]Marinkovic SP,Gillen LM,Marinkovic CM.Minimum 6-year outcomes for interstitial cystitis treated with sacral neuromodulation [J].Int Urogynecol J Pelvic Floor Dysfunct,17 Sepy,2010 [Epub ahead of print].
[51]Gajewski JB,Al-Zahrani AA.The long-term efficacy of sacral neuromodulation in the management ofintractablecases of bladder pain syndrome:14 years of experience in one centre[J].BJU Int,2010:1 - 7.
[52]Yamanishi T,Kamai T,Yoshida K.Neuromodulation for the treatment of urinary incontinence [J].Int J Urol,2008,15(8):665-672.
[53]Uluda?O, Melenhorst J, Koch SM, et al. Sacral neuromodulation:long term outcome and quality of life in patients with faecal incontinence [J].Colorectal Dis,19 Oct,2010 [Epub ahead of print].
[54]Schurch B, Reilly I, Reitz A, et al. Electrophysiological recordings during the peripheral nerve evaluation(PNE)test in complete spinal cord injury patients[J].World J Urol,2003,20(6):319-322.
[55]SievertKD, Amend B, Gakis G, etal. Early sacral neuromodulation prevents urinary incontinence after complete spinal cord injury[J].Ann Neurol,2010,67(1):74 -84.
[56]Kessler TM.Re:Early sacral neuromodulation prevents urinary incontinence after complete spinal cord injury [J].Eur Urol,2010,57(5):918-919.
[57]Kutzenberger J,Domurath B,Sauerwein D.Spastic bladder and spinal cord injury:seventeen years of experience with sacral deafferentation and implantation of an anterior root stimulator[J].Artif Organs,2005,29(3):239 -241.
[58]Kutzenberger J. Surgical therapy of neurogenic detrusor overactivity(hyperreflexia)in paraplegic patients by sacral deafferentation and implant driven micturition by sacral anterior root stimulation:methods,indications,results,complications,and futureprospects [J]. ActaNeurochirSuppl, 2007,97(Pt 1):333-339.
[59]Creasey GH,Grill JH,Korsten M,et al.An implantable neuroprosthesis for restoring bladder and bowel control to patients with spinal cord injuries:a multicenter trial[J].Arch Phys Med Rehabil,2001,82(11):1512 -1519.
[60]Vastenholt KM,Snoek GJ,Buschman HP,et al.A 7 - year follow-up of sacral anterior root stimulation for bladder control in patients with a spinal cord injury:quality of life and users'experiences[J].Spinal Cord,2003,41(7):397 -402.
[61]Brazzelli MA,Fraser C,Grant A.Systematic review of the efficacy and safety of sacral nerve stimulation for urinary urge incontinence and urgency-frequency[EB/OL].Commissioned by the National Institute for Clinical Excellence.www.nice.org.uk/ip082systematicreview,2004-02-20/2010-10-20.
[62]Siddiqui NY,Wu JM,Amundsen CL.Efficacy and adverse events of sacral nerve stimulation for overactive bladder:A systematic review[J].Neurourol Urodyn,2010,29(Suppl 1):18-23.
[63]Soni BM,Oo T,Vaidyanathan S,et al.Complications of sacral anterior root stimulator implantation in a cervical spinal cord injury patient:increased spasms requiring intrathecal baclofen therapy followed by delayed fracture of lumbar spine leading to intractable spasms compelling disuse of the sacral anterior root stimulator[J].Spinal Cord,2004,42(2):136 -138.
[64]White WM,MOBLEY JD 3rd,Doggweiler R,et al.Incidence and predictors of complications with sacral neuromodulation[J].Urology,2009,73(4):731 -735.
[65]Krames ES,Peckham PH,Rezai AR.Neuromodulation[M],Al-Kaisy AA,and Kham KR.Sacral Nerve Root Stimulation for Painful Bladder Syndrome/Interstitial Cystitis. London:Academic Press,2009:931-944.
[66]Bhadra N, Grünewald V, Creasey G, etal. Selective suppression of sphincter activation during sacral anterior nerve root stimulation[J].Neurourol Urodyn,2002,21(1):55 -64.
[67]BhadraN, Grünewald V, CreaseyGH, etal. Selective activation of the sacral anterior roots for induction of bladder voiding[J].Neurourol Urodyn,2006,25(2):185 -193.
[68]Peters KM.Alternative approaches to sacral nerve stimulation[J].Int Urogynecol J Pelvic Floor Dysfunct,2010,21(12):1559-1563.
[69]Bosch JL.The bion device:a minimally invasive implantable ministimulator for pudendal nerve neuromodulation in patients with detrusor overactivity incontinence[J].Urol Clin North Am,2005,32(1):109-112.
[70]Peng CW,Chen JJ,Cheng CL, et al.Role of pudendal afferents in voiding efficiency in the rat[J].Am J Physiol Regul Integr Comp Physiol,2008,294(2):660 - 672.
[71]Carmel M,Lebel M,Tu le M.Pudendal nerve neuromodulation with neurophysiology guidance:a potential treatment option for refractory chronic pelvi-perineal pain[J].Int Urogynecol J Pelvic Floor Dysfunct,2010,21(5):613 -616.
[72]Peters KM,Killinger KA,Boguslawski BM,et al.Chronic pudendal neuromodulation:expanding available treatment options for refractory urologic symptoms[J].Neurourol Urodyn,2010,29(7):1267-1271.
[73]Goldman HB,Amundsen CL,Mangel J,et al.Dorsal genital nerve stimulation for the treatmentof overactive bladder symptoms[J].Neurourol Urodyn,2008,27(6):499 -503.
[74]Kabay S, Kabay SC, Yucel M, et al. Theclinicaland urodynamic results of a 3-month percutaneous posterior tibial nerve stimulation treatment in patients with multiple sclerosisrelated neurogenic bladder dysfunction [J].Neurourol Urodyn,2009,28(8):964-968.
[75]Kabay SC,Kabay S,Yucel M,et al.Acute urodynamic effects of percutaneous posterior tibial nerve stimulation on neurogenic detrusor overactivity in patients with Parkinson 's disease [J].Neurourol Urodyn,2009,28(1):62-67.
[76]Tai C,Booth AM,de Groat WC,et al.Bladder and urethral sphincter responses evoked by microstimulation of S2 sacral spinal cord in spinal cord intact and chronic spinal cord injured cats[J].Exp Neurol,2004,190(1):171 -183.
[77]Horvath EE,Yoo PB,Amundsen CL,et al.Conditional and continuous electrical stimulation increase cystometric capacity in persons with spinal cord injury[J].Neurourol Urodyn,2010,29(3):401-417.
[78]Martens FM,Heesakkers JP,Rijkhoff NJ.Minimal invasive electrode implantation for conditional stimulation of the dorsal genital nerve in neurogenic detrusor overactivity[J].Spinal Cord,5 Oct,2010 [Epub ahead of print].

