我院临床病原菌的分布及耐药性分析
李秋华,郎梅春,周小锋
(九江市第三人民医院检验科,江西 九江 332000)
随着感染性疾病的增多,抗菌药物应用日益广泛,细菌的耐药性也越发严重,尤其是多重耐药的现象尤为严重。了解我院病原菌的分布特点和耐药情况,对于指导临床合理选用抗生素、降低病人死亡率和院内感染发生率具有重要意义。
1 材料与方法
1.1 菌株来源 选取我院微生物室2010年1月至2010年12月病原菌检出结果,进行统计分析。
1.2 菌株分离、鉴定及药敏 按全国临床检验操作规程进行分离,鉴定用法国BioMerieux公司的VITEK32全自动分析仪进行。试剂:Mueller-Hinton琼脂培养基为英国OXOID有限公司产品。药物敏感实验采用K-B纸片扩散法,药敏纸片为杭州天和微生物试剂有限公司产品,所有药敏结果均按美国临床实验室标准协会(CLSI)2005年(修订版)标准判定。
1.3 质控菌株 大肠埃希菌ATCC25922、金黄色葡萄球菌ATCC25923和铜绿假单胞菌ATCC27853。超广谱β-内酰胺酶(ESBLs)试验检测质控菌株为肺炎克雷伯菌ATCC700603,按照美国CLSI2005年(修订版)标准推荐的标准纸片扩散确证法进行检测判定。
2 结果
2.1 标本来源 我院2010年1月至2010年12月共送细菌培养1676份,送检标本以痰、分泌物、血液为主,分泌物指创面、脑脊液、胸水、腹水等各种引流液。其中痰846份,占50.5%;分泌物390份,占23.3%;血液351份,占20.9%;尿液89份,占5.3%。
2.2 菌种分布 共分离出病原菌908株。以痰、分泌物标本的分离率最高,病原菌分布以革兰阴性杆菌为主,占47.2%,其中铜绿假单胞菌居于首位占14.2%;其后依次为肺炎克雷伯菌、大肠埃希菌、鲍曼不动杆菌等;ESBLs检出率49.8%,其中肺炎克雷伯菌ESBLs检出率为39.5%,大肠埃希菌ESBLs检出率为60.2%。革兰阳性球菌占36.6%,以金黄色葡萄球菌为主占12.3%,其中耐甲氧西林金黄色葡萄球菌(MRSA)检出率为51.3%;凝固酶阴性葡萄球菌占7.9%,其中耐甲氧西林凝同酶阴性葡萄球菌(MRCNs)检出率为50.7%;肠球菌中以屎肠球菌为主占6.8%,粪肠球菌占3.0%。分离真菌147株,占16.2%,白假丝酵母菌居首位占7.9%,其后依次为热带假丝酵母菌、光滑假丝酵母菌及其他真菌。见表1。
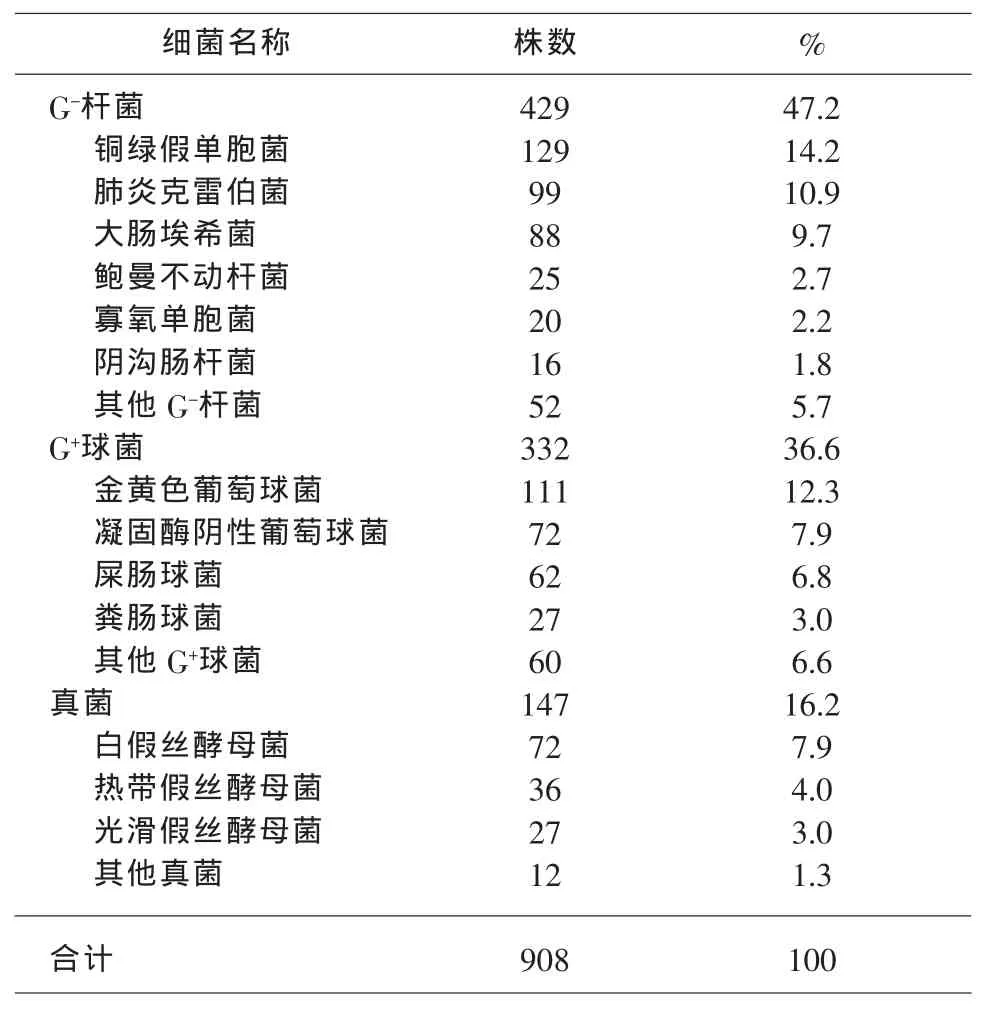
表1 病原菌菌种分布
2.3 常见G+球菌的耐药率 耐甲氧西林金黄色葡萄球菌(MRSA)对抗菌药物的耐药性明显高于甲氧西林敏感金黄色葡萄球菌(MSSA);肠球菌中粪肠球菌对抗生素耐药率较低,约在40%左右,屎肠球菌对抗生素的耐药率均较高,在90%左右;未发现万古霉素耐药的金色葡萄球菌及肠球菌。见表2。
2.4 常见G-杆菌的耐药率 铜绿假单胞菌对亚胺培南、阿米卡星、哌拉西林/他唑巴坦、左氧氟沙星耐药率较低,小于30%;但对氨苄西林、阿莫西林/棒酸、头孢唑林、头孢替坦耐药率很高达90%以上。鲍曼不动杆菌除对亚胺培南、哌拉西林/他唑巴坦较敏感外,对其余抗生素均有较高的耐药率。肺炎克雷伯菌对氨苄西林耐药率为100%,对其余抗生素耐药率较低。见表2。

表2 常见G+球菌与G-杆菌对常用抗生素的耐药率(%)
3 讨论
本组资料显示送检的1676份标本以痰、分泌物、血为主,共分离出病原菌908株,以痰、分泌物标本的分离率最高。检出的病原菌以G-杆菌为主,占47.2%,G+球菌占36.2%,真菌占16.2%,与相关文献报道较一致[1]。近年来,由于抗生素的滥用,医院感染革兰阴性杆菌的构成发生了变化,即肠杆菌科细菌下降,而耐药率高的非发酵菌分离率逐渐上升,并已成为医院感染的主要菌群之一。本次调查结果中,革兰阴性杆菌是引起医院感染的主要病原菌,并以铜绿假单胞菌为主,与文献报道一致[2]。
抗菌药物耐药性监测结果显示,铜绿假单胞菌与鲍曼不动杆菌呈多重耐药性;由鲍曼不动杆菌导致的各系统感染在医院感染中有逐年上升的趋势,应高度重视。大肠埃希菌和肺炎克雷伯菌都是产超广谱β-内酰胺酶的常见菌,本研究显示我院ESBLs检出率与其他文献报道基本一致[3]。ESBLs的检出率呈现逐年上升的趋势。亚胺培南是目前抗G-杆菌最好的抗菌药物[4],对大肠埃希菌和肺炎克雷伯菌未发现耐药现象,对铜绿假单胞菌的耐药率为22.5%,与文献报道一致[5]。G+球菌中,金黄色葡萄球菌的感染占首位,其中MRSA的检出率为51.3%。药敏试验MRSA对青霉素、苯唑西林、氨苄舒巴坦完全耐药,对左氧氟沙星的耐药率达65.4%。MRSA特点为多重耐药性和高耐药性,多重耐药性即对多种抗生素、血清抗体及金属离子显示抗药性。本次调查未发现耐万古霉素金黄色葡萄球菌,因此万古霉素目前成为治疗MRSA最有效的药物[6],但近年已有耐万古霉素MRSA的报道。
近年来,真菌引起的感染有上升趋势,应引起高度重视。深部真菌感染对危重患者是一个致命的威胁,抗真菌药品种少,疗效不满意,毒性较大,诱发深部真菌感染的高危因素为广谱抗菌药物的应用、反复感染、侵袭性操作、长期卧床等。因此抗生素的合理应用在控制院内真菌感染的作用显得尤为重要。
细菌培养与药敏结果是临床诊断治疗的重要依据,需重视利用药敏结果指导抗菌药物的选用工作,减少抗感染药使用的盲目性。加强病原菌的分布特点与抗菌药物耐药情况的监测,可减少和延缓细菌耐药性的产生,为临床安全、有效、合理的使用抗菌药物提供重要依据。
[1]孟祥红,董 梅,孙红宁,等.ICU患者病原菌分布和耐药性分析[J].中国实验诊断学,2008,12(5):65.
[2]汪 复.2006年中国CHINET细菌耐药性监测[J].中国感染与化疗杂志,2008,8(1):1-9.
[3]汪 复.2007年CHINET大肠埃希菌和克雷伯菌属耐药性监测[J].中国感染与化疗杂志,2009,9(3):185-191.
[4]胡锡池,赵英伟,严子禾.耐头孢西丁肠杆菌科细菌Ampc酶的检测及耐药性分析[J].中国医院药学杂志,2007,27(5):634.
[5]刘晓莉,黄云昆,单 斌,等.2010年昆明地区细菌耐药性监测与分析[J].实验与检验医学,2011,29(5):113-116.
[6]黄小林,丁 露,陈开淼,等.2006年-2010年昌大一附院金黄色葡萄球菌耐药性变迁[J].实验与检验医学,2011,29(3):244-246.

