产科弥散性血管内凝血实验室诊断评价分析
乔凤伶,江咏梅,石华,杨惠
(1.成都中医药大学医学技术学院,四川 成都 610075;2.四川大学华西第二医院检验科,四川 成都 610041)
弥散性血管内凝血(disseminated intravascular coagulation,DIC)是由不同原因引起的、获得性的、无特殊定位的血管内广泛凝血系统活化和微血栓形成,临床上以出血和血栓并存,以及多器官功能衰竭为特征的综合征[1-4]。产科DIC常继发于产科的严重并发症,如产后出血、胎盘早剥、羊水栓塞、先兆子痫、宫内死胎等,有较高的发病率和死亡率,严重影响母子两代人的生存和健康。妊娠高血压疾病是诱发产科患者并发DIC的主要基础疾病之一。众所周知,正常妊娠期间随孕周增加孕妇的止血平衡逐渐向高凝状态转移[5],除凝血因子Ⅺ外,几乎其它所有凝血因子的活性都有明显 增 高[6],纤 维 蛋 白 (原 )降 解 产 物 (fibrin/fibrinogen degradation products,FDP)水平随着孕妇凝血平衡向高凝状态转移而升高[7]。鉴于以上原因,现有DIC诊断标准是否适合于产科患者,目前国内外并没有明确报道。本研究拟回顾产科严重并发症并发DIC患者的临床诊治过程,对其实验室指标进行评价,评估现有实验室诊断标准是否适合产科DIC诊断。
1 对象和方法
1.1 研究对象
四川大学华西第二医院2008年6月至2009年6月间患有产科并发症并进行DIC筛查的患者230例,年龄18~45岁,平均年龄30岁。
1.2 凝血指标测定
血小板(platelet)计数:BD公司生产的EDTA-K2真空血常规采血管采集标本,结果分析使用SYSMEX-2100全自动血细胞分析仪及仪器配套试剂定量分析;凝血指标分析的标本采集使用BD公司生产的109mmol/L枸橼酸三钠抗凝真空采血管,标本采集后1h内制备血浆并立即进行分析,结果由SYSMEX生产的CA7000及其配套试剂分析进行定量分析。血浆凝血酶原时间(prothrombin time,PT)检测所用的组织凝血活酶的国际敏感度指数(international sensitivity index,ISI)为1.2,PT正常对照值为10.5s。肝肾功由日立公司生产的7600全自动生化分析仪及配套试剂定量测定。本实验室已通过ISO15189质量认证,各项实验指标质量控制结果均良好,实验结果可靠。
1.3 DIC诊断标准
本院DIC的诊断标准为:(1)临床表现:①存在易引起DIC的基础疾病;②有下列2项以上临床表现:多发性出血,不易用原发病解释的微循环衰竭或休克,多发性微循环栓塞的症状体征,抗凝治疗有效。(2)实验室检查指标为1995年武汉会议提出[8],同时具备下列3项以上异常:①血小板低于100×109/L;②血浆纤维蛋白原(fibrinogen,FIB)含量低于1.5g/L或进行性下降或高于4.0g/L;③血浆FDP高于20μg/ml或D二聚体(D-dimer,D-D)水平升高或D-D阳性,本院参考值分别为<5μg/ml和63.8~246μg/L;④PT缩短或延长3s以上或呈动态变化;⑤抗凝血酶Ⅲ(antithrombin-Ⅲ,AT-Ⅲ)活性或含量降低,本院参考值为75%~125%。
1.4 统计学方法
采用medcal软件处理系统进行统计学分析,用受试者工作特征(receiver operating characteristic,ROC)曲线及其曲线下面积(area under the curve,AUC)比较并评价各诊断评分标准的诊断性能,P<0.05为差异有统计学意义。
2 结果
2.1 诊断病例构成
在纳入的230例患者中,根据本院DIC诊断标准,经临床表现,患有产科并发症、出血或血栓形成等症状体征,以及实验室资料综合分析,64例最终被诊断并发DIC。其病例组成结构为:妊娠期高血压疾病22例、胎盘前置14例、胎盘早剥及胎膜早破8例、产后出血7例、宫内死胎4例、妊娠期肝内胆汁淤积症4例、妊娠期糖尿病3例、妊娠期脂肪肝2例,其中妊娠期高血压疾病是诱发患者并发DIC的主要基础疾病之一,占34.4%,其次是胎盘前置、胎膜早破及胎盘早剥、产后出血,分别占21.9%、12.5%及10.9%。诊断的所有患者经临床积极处理后痊愈,其中3例行子宫全切除术,1例行宫角次全切除术。
2.2 ROC曲线分析不同凝血指标对产科DIC的诊断特性
常用凝血指标ROC曲线分析结果见图1,表1显示不同凝血指标对于产科并发DIC患者的最佳诊断界值及其对产科DIC的诊断特性,不同凝血指标ROC曲线两两比较差异见表2,各凝血指标新的诊断界值和本院现用的诊断界值相比存在明显差异(P<0.001)。
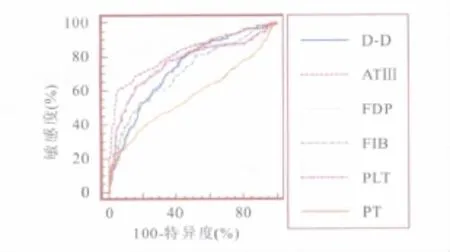
图1 各凝血指标的ROC曲线Fig.1 ROC curve of coagulation parameters
3 讨论
临床引起产科DIC发生的主要基础疾病为羊水栓塞、宫内死胎、妊娠高血压疾病、胎盘前置、产后出血等。本研究结果显示妊娠高血压疾病是诱发产科患者并发DIC的最主要基础疾病,占34.4%,此结果与Levi[9]提出的结论一致。因为此种病理妊娠可引起患者体内存在广泛的血管内皮损伤从而启动凝血系统,导致高凝状态发生,严重者可引起微血管性溶血及其他器官功能障碍,故其实验室检查常表现为多种凝血指标异常。此外,胎盘前置、胎盘早剥、产后出血等亦是诱发产科DIC主要基础疾病之一。
DIC的临床诊断目前国内外并没有公认的标准,因其特殊的病理生理变化,DIC的临床诊断主要依赖于实验室检查,多项实验指标用于DIC的判断已得到临床初步肯定并应用于临床。ROC分析结果显示AT-Ⅲ诊断界值与临床所用基本相符,关于AT-Ⅲ用于DIC诊断的界值,目前相应临床研究较少无法比较。ROC分析确定FDP的诊断界值≥8.9 μg/ml,远低于临床武汉会议所定界值20μg/ml,其原因可能与研究病例纳入标准不同有关,但是明显高于本实验室制定的界值,高于本实验室对正常孕妇孕周相关的凝血指标的变化结果[10]。ROC确定的D-D、FIB含量诊断界值均高于临床标准,PT值较临床标准缩短,此结果与正常妊娠期间随孕周增加孕妇的止血平衡逐渐向高凝状态转移,除凝血因子Ⅺ外,几乎其它所有凝血因子的活性都有明显增高,与FDP水平随着孕妇凝血平衡向高凝状态转移而升高[5-7]相一致,进一步提示产科DIC的诊断并不能直接引用现有任何标准的诊断界值,此结论本研究曾经证实[11]。本研究结果显示PLT计数的诊断界值亦较临床应用的标准高,其机制不明确,有待于临床进一步研究。
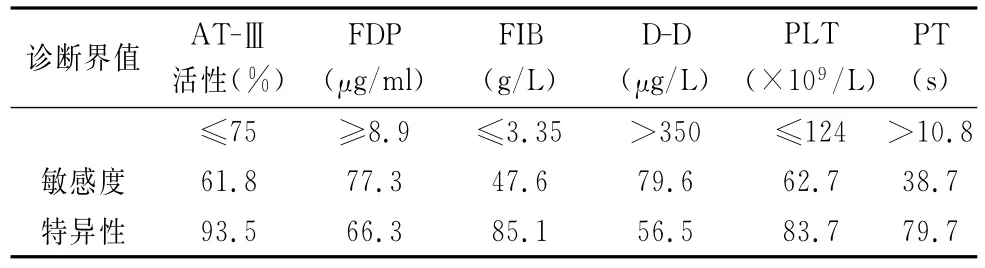
表1 各凝血指标对产科DIC最佳诊断界值及其诊断特性Tab.1 The best diagnostic cutoff value and diagnostic features of these paremeters
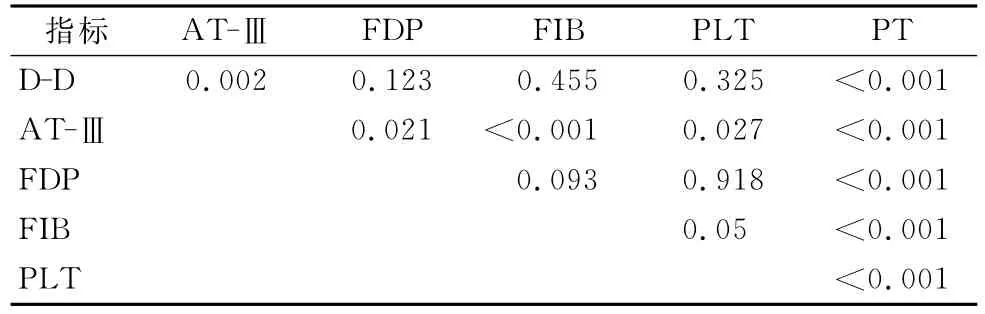
表2 不同凝血指标ROC曲线两两比较P值Tab.2 P value for paired comparison between ROC curves of different coagulation parameters
ROC分析结果显示,临床常用凝血指标中AT-Ⅲ对产科DIC的诊断特性最佳,与其他凝血指标两两比较,P<0.05,有统计学意义。此结果提示AT-Ⅲ对DIC诊断可能起重要作用,与Toh等[12]研究结果一致,但是其早期诊断性能及其产科DIC的诊断特性有待于前瞻性研究进一步验证。FIB的诊断敏感性低,但是其降低对DIC的诊断特异性较佳,与近年来国际研究结果一致[4,13]。FDP和PLT计数对产科DIC的判断性能仅次于AT-Ⅲ,D-D主要体现其诊断敏感性较好,且FDP、D-D与PLT计数、FIB相比无统计学差异,提示纤溶分子标志物对确定DIC的存在并不优于FIB测定及血小板计数,曾有学者[14]提出PLT计数降低可反映PLT消耗及凝血酶的产生,对判断DIC的存在有帮助,本研究结果验证了这一点。PT敏感性最差,但是PT延长对DIC诊断具有较好的特异性,所有的凝血指标与PT比较,P<0.001,有统计学意义,提示PT测定对早期判断DIC的存在可能没有价值,但是作为典型DIC的判断是有帮助的。
总之,对于处在生产这一特殊生理时期的患者,临床可能需要寻找适合于不同孕周及围生期的各项凝血指标DIC诊断界值,建立适合不同孕周及围生期的DIC诊断标准,尽可能做到DIC早期发现、早期诊断、早期干预。本研究虽然初步提出不同凝血指标DIC的诊断界值,但由于是回顾性资料,病例纳入时未考虑孕周的影响,故其对产科DIC的判断效果还有待前瞻性研究验证、修改。
[1]Levi M,Ten Cate H.Disseminated intravascular coagulation[J].N Engl J Med,1999,341(8):586-592.
[2]Bick RL.Disseminated intravascular coagulation current concepts of etiology,pathophysiology,diagnosis,and treatment[J].Hematol Oncol Clin North Am,2003,17(1):149-176.
[3]Levi M,de Jonge E,Meijers J.The diagnosis of disseminated intravascular coagulation[J].Blood Rev,2002,16(4):217-223.
[4]Gando S,Iba T,Eguchi Y,Ohtomo Y,et al.A multicenter,prospective validation of disseminated intravascular coagulation diagnostic criteria for critically ill patients:comparing current criteria[J].Crit Care Med,2006,34(3):625-631.
[5]Bremme KA.Haemostatic changes in pregnancy[J].Best Pract Res Clin Haematol,2003,16(2):153-168.
[6]O′Riordan MN,Higgins JR.Haemostasis in normal and abnormal pregnancy[J].Best Pract Res Clin Obstet Gynaecol,2003,17(3):385-396.
[7]Brenner B.Haemostatic changes in pregnancy[J].Thromb Res,2004,114(5-6):409-414.
[8]邓家栋.临床血液学[M].上海:上海科学技术出版社,2001:1452.
[9]Levi M.Disseminated intravascular coagulation(DIC)in pregnancy and the peri-partum period[J].Thromb Res,2009,123Suppl 2:S63-S64.
[10]常勇,杨惠.孕周相关常规凝血指标的变化及其参考值范围:纵向序贯研究[J].中华检验医学,2009,3(32):335-337.
[11]乔凤伶,江咏梅,杨惠,等.产科DIC诊断中国际ISTH标准与日本标准的评价分析[J].实用妇产科杂志,2010,26(4):300-304.
[12]Toh CH,Downey C.Performance and prognostic importance of a new clinical and laboratory scoring system for identifying non-overt disseminated intravascular coagulation[J].Blood Coagul Fibrinolysis,2005,16(1):69-74.
[13]Bakhtiari K,Meijers JC,de Jonge E,et al.Prospective validation of the International Society of Thrombosis and Haemostasis scoring system for disseminated intravascular coagulation[J].Crit Care Med,2004,32(12):2416-2421.
[14]Taylor FB Jr,Toh CH,Hoots WK,et al.Towards definition,clinical and laboratory criteria,and a scoring system for disseminated intravascular coagulation[J].Thromb Haemost,2001,86(5):1327-1330.