高频次牙周洁治对2型糖尿病伴慢性牙周炎患者的临床疗效
易 文 王 璇 贾洪诚 刘静明
糖尿病与牙周病在我国人群中患病率均较高,目前,我国2型糖尿病占糖尿病患者的90%左右,且多数为老年人,该群体的不断扩大引起研究者的关注。研究表明,两者之间存在双向影响关系[1],早在1997年,美国糖尿病协会就将牙周病定为糖尿病的第六大并发症,糖尿病是牙周炎的全身背景之一,二者互为影响。本研究选取2型糖尿病伴牙周炎患者为研究对象,在牙周基础洁治完成后的维护期,通过口腔卫生指导及高频次牙周龈上洁治等手段,研究该方法对患者牙周炎症状况及血糖的影响。
1.资料和方法
1.1 病例选择 40名病例均来自北京同仁医院内分泌科门诊,其中男性22名,女性18名,年龄为60-73岁,平均年龄66.2岁。纳入标准:①被诊断为2型糖尿病,且血糖控制相对稳定,空腹血糖不超过9mmol/L,餐后血糖不超过14mmol/L;同时确诊为慢性牙周炎,平均PD不超过5mm;②了解试验内容并自愿参加;③能每月复诊并接受牙周治疗。排除标准:①口腔内正常发挥功能的牙齿少于10颗,戴有义齿者;②参加实验前6个月内接受过抗生素治疗;③有其他全身疾病,如心血管病、肝病、肾病、免疫系统疾病;④有吸烟及酗酒等不良嗜好。入选患者按照性别、年龄匹配的原则以及就诊顺序分配到A组(实验组)和B组(对照组),两组均为20人。
1.2 试验步骤 试验开始前所有患者均接受口腔卫生指导及牙周洁治,同时进行牙周检查及血糖检查并记录基线水平。口腔卫生指导包括:选择合适的牙刷及学会正确的刷牙方法,学会使用牙线、牙间隙刷等辅助口腔卫生,了解牙周病的病因,学会有效的控制菌斑的方法。试验时间为6个月,A组每月复诊一次,进行口腔卫生宣教及牙周龈上洁治,洁治方法采用EMS超声设备,工作头A尖,功率中等;B组无特殊处理。试验结束时(6个月末),两组患者均进行牙周检查及血糖检查。
1.3 临床检查指标 牙周检查包括菌斑指数(plaque index,PLI),牙龈出血指数(bleeding index,BI)。PLI参照1964年Sillness标准[2],BI参照1981年Mazz标准[3],检查存留所有天然牙,每颗牙齿检查6个位点。血糖检查包括:糖化血红蛋白(glycosylated hemoglobin A1,HbA1C)测定。牙周检查和治疗由不同口腔医师完成,且不知分组情况。
1.4 统计学方法 使用SPSS17.0统计软件对数据进行处理,采用协方差分析,将糖化血红蛋白设为协变量,进行两组的比较,检验水准为α=0.05。
2.结果
2.1 两组患者基线各临床指标的比较 两组患者基线各临床指标的比较见表1。两组患者治疗前PLI、BI、HbA1c进行t检验,差异无统计学意义(P>0.05),组间分布无差异。
表1 两组基线水平时PLI、BI、HbA1c的比较()

表1 两组基线水平时PLI、BI、HbA1c的比较()
2.2 两组患者治疗前后的组内比较 两组患者治疗前后的组内比较见表2。由表2可见,实验组的所有检查指标及对照组的菌斑指数实验结果与基线水平差异有统计学意义(P<0.05)。其中,试验组糖化血红蛋白减低0.59%。
表2 PLI、BI、HbA1c在治疗前后的组内比较()
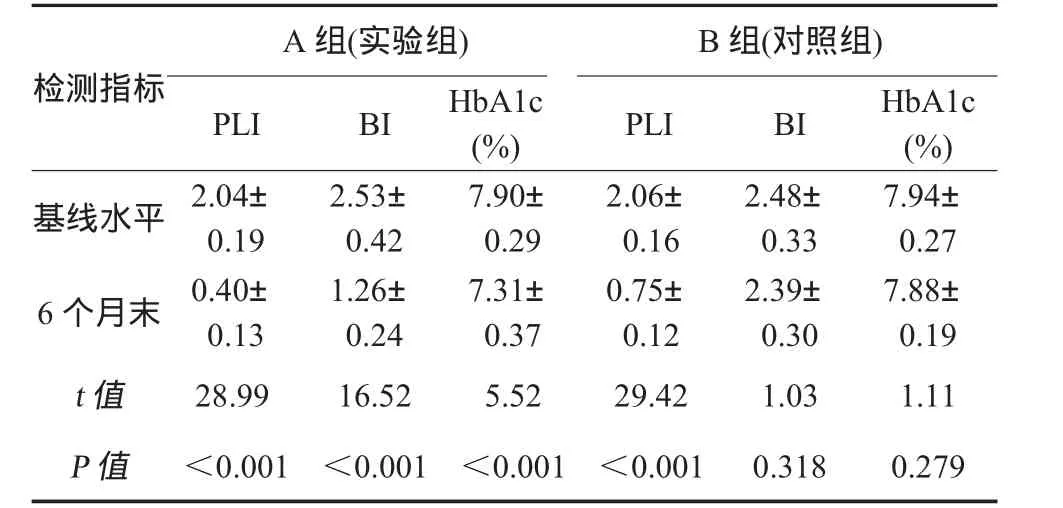
表2 PLI、BI、HbA1c在治疗前后的组内比较()
2.3 两组患者6个月末牙周检查指标的比较以HbA1c为协变量,对两组患者6个月末牙周检查指标进行协方差分析,结果见表3。由表3可见,在校正了血糖水平对实验结果的影响后,实验处理因素对牙周指标的影响有意义,实验组PLI和BI较对照组改善明显。
表3 两组患者6个月末牙周检查指标的比较()
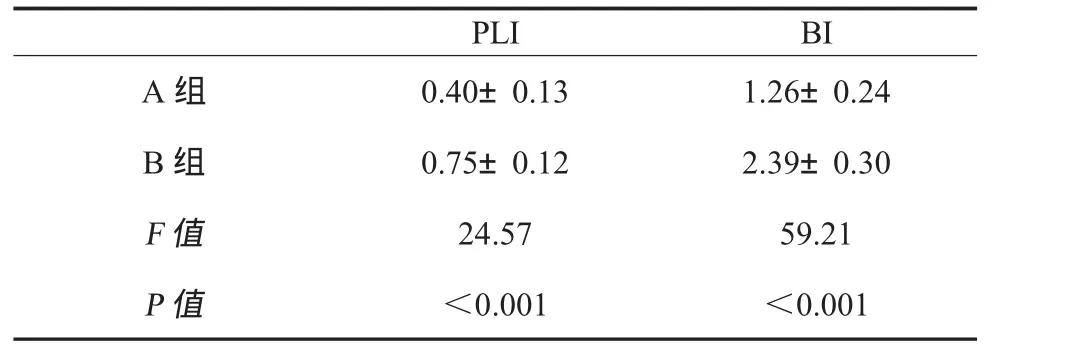
表3 两组患者6个月末牙周检查指标的比较()
3.讨论
糖尿病是牙周炎的危险因素之一,糖尿病患者牙周炎的发病率较普通患者明显增高,其牙周病变程度更为严重,糖尿病的某些病理机制也和牙周炎的进展有关,牙周炎反过来也可以影响糖尿病患者的血糖控制情况[4]。诸多研究表明,牙周治疗,包括基础治疗和手术治疗,可以改善糖尿病患者牙周状况,但对血糖控制水平则观点不一,此类研究也没有提及高频次口腔卫生措施的作用。Smith等[5]对糖尿病伴有牙周炎患者进行牙周基础治疗后2个月,发现牙周袋深度明显降低,但是糖化血红蛋白水平无明显改善。付云等[6]对糖尿病伴有牙周炎患者进行刮治和根面平整后8周,发现探诊出血和牙周袋深度均明显减少,但糖化血红蛋白只有重度牙周炎患者才有下降,而轻、中度牙周炎没有明显变化。
本研究表明,高频次的口腔卫生措施即口腔卫生指导和每月一次的牙周龈上洁治可以明显改善糖尿病患者的口腔卫生状况和牙周健康状况。牙龈出血指数是牙周临床参数中最能反映牙周炎症活动的临床指标,而牙周袋深度和牙周附着水平反映的是牙周炎症破坏的结果,同时,糖尿病高血糖导致牙周局部微循环障碍也和牙龈出血密切相关,所以研究中选取牙龈出血指数作为观察指标,揭示高频次口腔卫生措施对糖尿病患者牙周炎活动性的影响。从结果上看,实验组的牙龈出血指数明显改善,而对照组无明显改善,说明高频次口腔卫生措施可以降低牙周炎症活动程度,减缓牙周破坏。同时,实验组的HbA1C水平下降约0.59%,有统计学意义,而对照组HbA1C水平无明显变化,证明高频次口腔卫生措施可以改善糖尿病患者的血糖控制。这与李峥等[7]的研究结果类似,说明牙周健康对糖尿病患者控制血糖水平的重要性。
牙周治疗后有利于HbA1C水平的控制,其机制尚不清楚,但有研究[8]证明牙周炎可能通过增加血浆中肿瘤坏死因子浓度,从而引起胰岛素信号路径和胰岛素敏感性的改变。可以推测,通过牙周治疗减轻了牙周局部的炎症反应,降低了肿瘤坏死因子的水平,从而有利于HbA1C水平的控制。本研究中,实验组和对照组PLI均明显改善,实验组BI和HbA1C水平也改善明显,而对照组则没有改善,说明HbA1C水平和口腔卫生状况无直接关系,而和牙周炎症状况密切相关,从而佐证了上述推理。
目前,尚未见糖尿病伴有牙周炎患者对牙周治疗的反应性的相关报道。HbA1C能够反映出患者近3个月的血糖控制情况[9],而机体血糖水平能够影响到牙周组织的炎症反应和愈合能力,从而影响到对牙周治疗的响应性。本研究,将糖化血红蛋白作为协变量,对两组患者6个月末牙周检查指标进行协方差分析,探讨高频次的牙周洁治对2型糖尿病伴慢性牙周炎患者的临床疗效,结果摒除糖尿病对牙周炎的影响因素发现,糖尿病伴有牙周炎患者对牙周基础治疗的反应良好,牙龈出血指数明显降低,牙周炎症明显改善。
鉴于伦理问题,本研究没有做更长时间的观察,就研究结果来看,可以认为高频次的牙周洁治可以明显改善2型糖尿病伴慢性牙周炎患者的牙周炎症状况及血糖水平。另外,超声设备引起牙周治疗中的不适感要小[10]。这在缺少牙周专科医师的情况下,无疑具有一定的指导意义,糖尿病伴慢性牙周炎患者没有条件接收牙周刮治和牙周手术时,可以进行高频次的口腔卫生措施包括超声龈上洁治,仍具有重要意义。
[1]Matthews DC.The relationship between diabetes and periodontal disease[J].J Can Dent A ssoc,2002,68(3):161-164
[2]Silness J,Loe H.Periodontal disease in pregnancy.II.Correlation between oral hygiene and periodontal conditione[J].Acta Odontol Scand,1964,22(2):121-135
[3]MazzaJE,Newman MG,SimsTN.Clinicaland antimicrobial effect of stannous fluoride on periodontitise[J].J Clin Periodontol,1981,8(3):203-212
[4]Lakschevitz F,Aboodi G,Tenenbaum H,Glogauer M.Diabetes and periodontal diseases:interplay and links e[J].Curr Diabetes Rev,2011,7(6):433-439
[5]Smith GT,Greenbaum CJ,Johnson BD,et al.Short-term responses to periodontaltherapy in insulin-dependent diabetic patients e[J].J Periodontol,1996,67(8):794-802
[6]付 云,凌均棨,邓永忠,等.糖尿病患者牙周非手术治疗对血糖水平的影响[J].中华口腔医学杂志,2000,35(6):444-446
[7]李 峥,沙月琴,张博学,等.社区牙周干预对2型糖尿病患者牙周健康及血糖代谢水平的影响[J].北京大学学报(医学版),2011,43(2):285-289
[8]Colombo NH,Shirakashi DJ,Chiba FY,et al.Periodontal Disease Decreases Insulin Sensitivity and Insulin Signaling[J].J Periodontol.2011 Nov 16
[9]Diabetes and periodontal diseases.Committee on Research,Science and Therapy.American Academy of Periodontology[J].J Periodontol.2000,71(4):664-678
[10]王 璇,贾洪诚.两种刮治方法对老年牙周炎患者的临床疗效及患者疼痛感受的比较[J].中华老年口腔医学杂志,2011,9(3):154-157

