纳洛酮联合氨茶碱治疗早产儿原发性呼吸暂停80例疗效分析
黄惠清
(广东省佛山市第一人民医院儿科 528000)
早产儿原发性呼吸暂停是一种危重急症,若不及时发现或抢救失当可致脑损伤,甚至猝死。2007年6月~2010年6月,本科采用纳洛酮联合氨茶碱治疗早产儿原发性呼吸暂停40例,疗效满意,现报道如下。
1 资料与方法
1.1 一般资料
选择2007年6月~2010年6月本院新生儿科收治的符合原发性呼吸暂停诊断标准[1]的患儿80例,除外新生儿窒息缺氧、水电解质代谢紊乱、胃食管返流、颅内出血、肺部疾患及母亲使用麻醉药等所致的继发性呼吸暂停。将80例患儿随机分为治疗组(40例)与对照组(40例),2组性别、胎龄、出生体重、呼吸暂停发生时间经统计学处理无显著性意义(P>0.05)。
1.2 治疗方法
所有病例予吸氧、保暖、保持呼吸道通畅、抗感染及维持水电解质酸碱平衡等常规治疗,在首次发生呼吸暂停之后,予以氨茶碱负荷量5mg/kg加入10%葡萄糖20mL静脉滴注,12h后给予2.5mg/kg维持量,每12h静脉滴注1次;治疗组同时加纳洛酮,首次予0.1mg/kg静脉注射,然后按0.1mg/kg加10%葡萄糖20mL以0.02~0.04mg·kg-1·h-1静脉泵入,疗程为3d。
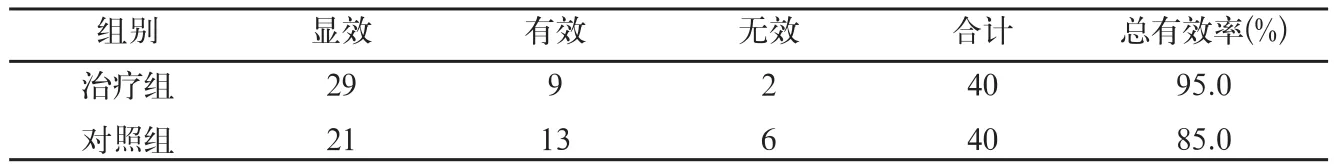
表1 2组疗效比较(例)
1.3 疗效判断标准
①显效:用药48h内呼吸暂停停止发作;②有效:用药72h内呼吸暂停发作次数减少;③无效:用药72h后呼吸暂停无减少或加重。
2 结果
治疗组总有效率优于对照组,差异有统计学意义(P<0.05),见表1。
3 讨论
呼吸暂停是新生儿尤其是早产儿常见的临床症状,发生率较高,早产儿呼吸暂停发生率为23%,极低出生体重儿为49%[1]。早产儿的多种疾病能引起呼吸暂停,也有部分患儿没有明确的发病原因,称为原发性呼吸暂停,以生后3~5d发病多见,胎龄越小,发生率越高。其确切的发病机制尚不十分清楚,可能与早产儿神经和呼吸中枢发育不完善有关。呼吸暂停反复发作如不及时抢救,长时间缺氧可损害中枢神经系统,导致脑性瘫痪甚至猝死,故呼吸暂停必须及时发现和治疗。
对原发性呼吸暂停早产儿,除予常规的人工刺激足底、托背及给氧等一般处理处,药物治疗仍为主要措施。目前药物最常用氨茶碱,氨茶碱可通过刺激呼吸中枢,增加呼吸中枢对二氧化碳的敏感性,改善呼吸肌功能,增强患儿自主呼吸,从而缓解呼吸抑制;但氨茶碱的兴奋作用同时也增加了脑组织等重要器官的耗氧量,因而加重患儿的缺氧,致呼吸节律不规则,副作用大,疗效欠佳。本研究显示,每日静滴2次常规剂量的氨茶碱,对患儿呼吸暂停症状缓解的疗效不显著。
近年来研究证实[2~3],早产儿脐血中β-内啡肽(β-EP)水平高于足月儿,呼吸暂停早产儿血浆中β-内啡肽含量明显高于非呼吸暂停儿,可见早产儿呼吸暂停与其血浆中β-内啡肽增高有关[4]。上述研究为纳洛酮治疗早产儿呼吸暂停提供了理论依据。β-内啡肽是内源性阿片样物质,具有广泛生物活性,可抑制呼吸、循环、中枢神经等系统,当早产儿发生呼吸暂停时,机体缺氧、酸中毒刺激β-内啡肽分泌增加,抑制呼吸,进一步加重缺氧。纳洛酮是阿片受体特异性拮抗剂,能与脑内阿片受体结合,使β-内啡肽失去活性,有效阻止内源性阿片样物质所介导的各种效应,兴奋呼吸中枢,明显增加早产儿的呼吸频率,改善通气功能,纠正呼吸暂停;同时还能改善脑血流,增加脑灌注压,减轻脑水肿,促进神经细胞功能恢复,阻断缺氧继发性脑损伤。目前,纳洛酮已广泛应用于临床,本研究在应用氨茶碱治疗早产儿原发性呼吸暂停的基础上,联合应用纳洛酮,并与对照组比较,结果治疗组显效29例,有效9例,总有效率95.0%;对照组显效21例,有效13例,总有效率85.0%,2组比较差异有统计学意义。
本研究以为,纳洛酮联合应用氨茶碱治疗早产儿原发性呼吸暂停的效果优于单用氨茶碱,疗效显著(P<0.05)。联合用药无明显不良反应,值得临床推广使用。
[1]金汉珍,黄德珉,官希吉.实用新生儿学[M].3版.北京:人民卫生出版社,2003,230~231.
[2]张雪峰,董笑梅,叶鸿瑁.早产儿原发性呼吸暂停研究进展[J].国外医学儿科分册,2004,3(31):134~135.
[3]陆琳琳.早产儿呼吸暂停的临床干预的新进展[J].临床护理杂志,2007,4(6):59.
[4]张雪峰,董笑梅,叶鸿瑁.β-内啡肽在早产儿原发性呼吸暂停发病中的作用及纳洛酮疗效观察[J].小儿急救医学,2004,11(6):376~378.