不同开胸体位对病人术中血流动力学的影响
张强华,周 钢,王东伟
(佳木斯大学附属第一医院,黑龙江佳木斯 154003)
胸外科常规应用的全麻开胸手术体位是左侧卧位或右侧卧位,术式是在此基础上实行的后外侧切口入路胸腔内手术操作。由于将病人置于左侧或右侧体位后心肺等发生解剖位移变化,对呼吸和循环功能可以产生一定程度影响,尤其是术前心肺功能较差的病人其影响可能更加严重。如何判断这类病例能否耐受手术麻醉侵袭确保手术安全进行,这个问题值得麻醉和外科临床探讨[1]。目前在临床是经左胸还是右胸术式对病人心肺功能保护有利也还存在着争论[2]。为此本文选择食管癌手术病例进行前瞻性研究,在全麻术中设计平卧位为基点,左侧卧位或右侧卧位不同时间段的血流动力学指标为变量,全程监测心血管系统变化,并分析数据的变化规律以阐明手术体位与心功的关系,为指导开胸术式选择,保障其全麻和手术安全提供理论参考依据。
1 资料和方法
1.1 一般资料
2007—01~2010—12,我们收集佳木斯大学附属第一医院胸心外科住院手术的食管癌病例120例,在全麻下进行标准经左胸或右胸食管癌切除手术,其中男 95例,女25例,年龄45~72岁,平均(59±12.58)岁。术前经食管X线造影,CT和食管镜等检查均诊断为食管中段鳞癌。依手术入路术式不同随机将120例病例分成左胸手术组60例(右侧卧位)和右胸手术组(左侧卧位)60例。做心电和心脏超声心动等检查除外近期有冠心病心肌梗塞等心脏病史,按ASA心脏功能分级全组病例均为心功Ⅰ级和Ⅱ级,适合全麻开胸手术。
1.2 病例入组标准
(1)食管中段癌;(2)无心脏病史;(3)标准左或右后外侧开胸手术入路;(4)术中无出血及输血;(5)术中未应用心血管药物;(6)麻醉手术中病人平稳无干扰因素;(7)侧卧位及手术时间≥2h。
1.3 麻醉和监测方法
全组病例均为经气管插管吸入和静脉复合全身麻醉。气管插管型号7.0~8.0 F。麻醉诱导:依次静脉注射芬太尼3μ g/kg,琥铂胆碱 2mg/kg,异丙酚 2mg/kg。气管插管后接Royal77型麻醉机行机械通气,术中间断吸入异氟醚,持续静脉泵入异丙酚5.0~8.0mg/kg,间断静注维库溴铵0.15~0.5mg/kg。应用 PM9000心电监测仪连续监测 HR(次/min),SBP(mmHg),DBP(mmHg),M AP(mmHg),PD(脉压差,数值=SBP-DBP mmHg)和SpO2%等心脏血流动力学指标。待病人麻醉状况平稳后首先检测平卧位时的上述指标,并将此平均数据作为心功基础数值。在病人转成左侧卧位或右侧卧位手术后依同法继续监测,在麻醉手术0~60min和60~120min时间段每5min记录一次数据,统计分析监测数据并进行两组对比。
1.4 统计学处理
应用SPSS13.0统计学软件对文中资料进行统计分析,计量资料以± s表示 ,组间比较用t检验,率比较用χ2检验,以P<0.05为差异有统计学意义。
2 结果
全组麻醉手术均顺利无术中意外发生,无麻醉手术并发症及死亡。无心衰及其它心血管病事件。全组手术平均完成时间为4.76h。右侧卧位(左胸手术)的HR和PD平均值低于左侧卧位组(右胸手术),并且HR和PD的变异率也低于左侧卧位组。两组三种体位下的心脏血流动力学指标详见表1。
表1 不同开胸体位术中血流动力学指标变化(± s,n=120)
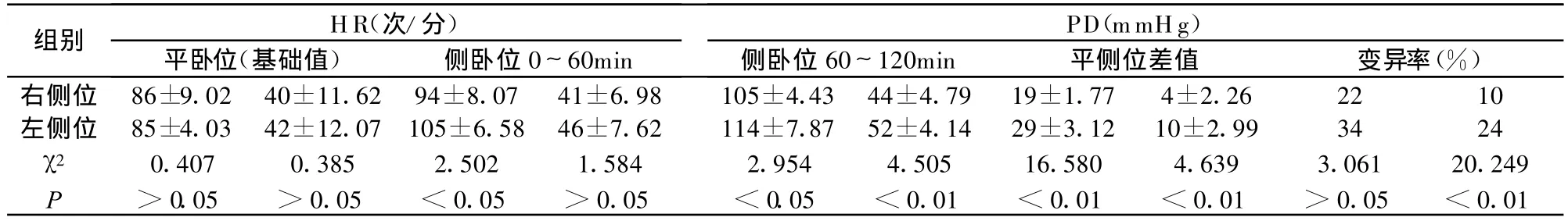
表1 不同开胸体位术中血流动力学指标变化(± s,n=120)
组别 HR(次/分)PD(mmHg)平卧位(基础值) 侧卧位0~60min 侧卧位60~120min 平侧位差值 变异率(%)右侧位 86±9.02 40±11.62 94±8.07 41±6.98 105±4.43 44±4.79 19±1.77 4±2.26 22 10左侧位 85±4.03 42±12.07 105±6.58 46±7.62 114±7.87 52±4.14 29±3.12 10±2.99 34 24 χ2 0.407 0.385 2.502 1.584 2.954 4.505 16.580 4.639 3.061 20.249__P___________>0.05_________>0.05_________<0.05_________>0.05_________________________________________________________________<0.05_<0.01_<0.01_<0.01_>0.05_<0.01
3 讨论
无论是采用左侧卧位还是右侧卧位的开胸手术体位,因为心肺解剖位置的变化都会对心脏功能产生一定影响,增加麻醉、手术中的风险。开展全麻开胸不同体位下的心脏功能量化研究对临床工作有指导意义。本文之所以选择食管癌病例进行不同开胸体位的血流动力学观察,是考虑到食管手术本身对心肺功能影响小,能比较客观的反映开胸体位与心功的单一关系。在研究观察时间上是以2h为限,也最大程度的排除了长时间麻醉手术侵袭和术中出血等干扰因素,因此研究结果比较客观准确的反映了病人术中体位因素影响心血管系统的实际情况。目前食管癌的标准术式是经左或右胸的侧卧位后外侧切口手术,右侧卧位是经左胸Sweet手术,左侧卧位是右胸Ivor Lewis手术,正常心脏大部位于左侧胸腔,右侧卧位的Sweet手术时心脏在手术野的上方。这种状况下的心脏舒张和收缩较平卧位时阻力增加,同理左侧卧位的Ivor Lewis手术时心脏位于手术野的下方,此时心脏射血阻力较平卧位和右侧卧位更进一步加大,心脏在阻力下做功可增加心脏的额外负担,具体可以发生HR增快,BP升高,心脏每搏输出量下降等病理生理改变。因此麻醉及胸心外科术中为确保手术安全往往采取一些必要措施加强心血管系统的功能保护[3]。本组在侧卧位0~60min时我们观测发现首先发生血流动力学变化的指标是HR而不是血压,说明当心脏有外力作用时,心率变化比血压变化发生较早也较敏感是预示心功异常的最敏感指标之一。当侧卧位60~120min时心率和血压都发生了明显变化,左侧位时HR比平卧位的基础值平均增加了(29±3.12)次/分,PD增加了(10±2.99)mmHg,右侧位 HR比平卧位增多(19±1.77)次/分,PD增多(4±2.26)mmHg,这些变化应当是体位改变后心脏的代偿反应。曾有作者报道用监测心排量的方法评价术中心脏功能,而我们经研究认为监测心率比心排量更敏感更简单实用,易于掌握和操作[4]。以往在麻醉中监测心功常用的指标大多选用SBP和DBP,在正常生理条件下SBP反映外周血管阻力负荷,DBP则是血管张力的容量负荷,但在全麻和侧卧位开胸的状态下,由于麻醉药物阻滞等因素使病人的血管张力下降,手术体位的改变和肺血流重力作用使约有20%心肺血液发生重新分配[5],心肺血流的变化增大了心脏的后负荷,两者均可以影响心脏的射血分数,临床心脏检测可见SBP升高DBP下降,表现为PD增大。本组临床观察到这一现象,所以将PD值作为评价心脏血管阻力负荷指标,综合了SBP和DBP两项因素以判断术中的心功状况。经研究分析我们认为,全麻开胸手术在初始阶段PD相对恒定而SBP和DBP升高或下降,提示可能麻醉过浅或过深;麻醉的平稳期DBP相对恒定,而PD在一定数值内增减变化则说明手术体位对心脏的影响程度;麻醉后期PD超出恒定范围,并伴SBP和DBP下降则需要警惕是否有心脏功能失代偿。本文又从HR和PD变异率研究中发现HR两组最终比较差异无统计学意义(P>0.05)而PD差异却有明显的统计学意义,说明PD是最可靠的反映心脏功能本质的代偿指标。据此我们建议将HR作为反映全麻开胸血流动力学变化早期最敏感的反应指标,PD则是麻醉手术中后阶段最可靠的心功代偿指标。因此,全麻右侧卧位开胸手术比左侧卧位开胸手术对心功的影响小,对于高龄心肺功能较差的胸部手术病人应当尽量选择右侧卧位左胸术式,以减少麻醉和手术体位对心血管系统的不良刺激,避免并发症发生。在侧卧位开胸术中还应密切监测HR和PD,尤其注意PD的变化,以确保麻醉和手术的安全。
[1]周钢,田宝文,朱晓锋,等.Ivor Lewis与Sweet手术治疗食管癌的临床评价[J].黑龙江医药科学,2010,33(6):17-18
[2]车嘉铭,项捷,陈凯,等.管状胃在食管、贲门癌手术中的临床应用[J].中国胸心血管外科临床杂志,2010,17(2):96-98
[3]王立伟,王建华,戴体俊.磷酸肌酶在心内直视手术中对心肌的保护作用[J].黑龙江医药科学,2010,33(6):34-35
[4]杨秀娟,张强华,郭红.胸段硬膜外复合地氟醚麻醉对开胸手术病人血液动力学及氧合的影响[J].黑龙江医药科学,2003,26(3):55-56
[5]陈士寿,陈燃,曾一平,等.单肺通气期间体位对血液氧合的影响[J].临床麻醉学杂志,2006,22(3):193-195

