股骨骨折髓钉固定术后延迟愈合及不愈合原因分析
张勇,黄立新,董天华
(苏州大学附属第一医院骨科,江苏苏州 215006)
股骨干骨折是指在小粗隆下2~5cm至股骨髁上2~5 cm的骨折,是骨科临床上最常见的骨折之一。损伤机制多由强大暴力引起。此类骨折经手术治疗大多能一次性痊愈,但因股骨是人体内最大的骨骼,而且是下肢主要的负重骨之一,如果治疗不当,可引起长期的功能障碍和残疾,同时给患者的身心健康带来一定的创伤。相比其他内固定方式,股骨髓内钉是经骨干轴心的中心性固定,通过横穿的锁钉与股骨皮质相嵌,使髓内钉与整个股骨形成一个整体。因此具有较好的稳定性,维持骨折复位后的解剖力线,促使肢体早期负重,可早期行关节及肌肉功能恢复锻炼,在临床上得到广泛的应用。但笔者对2002—2009年在我院治疗的股骨干骨折行髓内钉内固定及术后的病例进行回顾性分析随访,发现少数患者出现术后内固定失效甚至再骨折的情况,其中骨折延迟愈合、不愈合为严重的并发症之一,一旦发生将严重影响患肢功能。本文重点分析了临床治疗过程中影响骨折愈合的各种因素,现报告如下。
1 资料与方法
1.1 一般资料 2002—2009年我院共收治股骨干骨折病例619例,其中行髓内钉内固定治疗术后发生延迟愈合、不愈合病例43例,发生率6.94%。男33例,女 10例;年龄22~76岁,平均38.2岁;右侧16例,左侧 26例,双侧1例。车祸伤 38例,高处坠落3例,重物砸伤1例,病理性骨折1例。本组患者入院前均有手术史。手术前所有病例根据受伤机制及影像学资料分型大致分为三种类型[1],Ⅰ型:螺旋形或横形股骨干骨折,伴随或不伴随移位或成角;Ⅱ型:粉碎性股骨干骨折;Ⅲ型:开放性股骨干骨折。其中,Ⅰ型15例,Ⅱ型26例,Ⅲ型2例。所有病例均存在局部压痛、患肢纵向叩击痛、异常活动和功能障碍。
1.2 治疗方法 手术均选择在连续硬膜外麻醉或全麻下进行。本组 11例延期愈合者,将骨折近或远端锁钉取出,髓内钉由静力型固定改为动力型固定治疗,并于双侧髂前上棘穿刺,抽取骨髓血60~70 mL注入骨折端髓腔内或骨折端自体髂骨充分植骨;9例因锁钉弯曲断裂、松动,取出锁钉和/或原髓内钉,更换较大号髓内钉,远近端植入锁钉,骨折端植入自体髂骨;3例因原髓内钉断裂,取出断裂主钉及锁钉,重新植入交锁髓内钉固定,骨折端植自体髂骨;2例因钢丝捆扎带勒嵌入骨折端,影响骨折愈合,取出捆扎带,植自体髂骨; 10例保留原固定髓内钉及锁钉,骨折端开骨槽植自体髂骨条;7例取出原髓内针,改用加压钢板固定;1例术后发生感染者,术中彻底清除骨折端周围及髓腔内不良肉芽组织,浓碘伏水及双氧水浸泡后放入灌洗引流管,患肢石膏托外固定,每日持续庆大霉素髓腔内灌洗。根据术中所取组织培养+药敏实验结果,选用敏感抗生素,连续3次灌洗液培养阴性后,停用髓腔内灌洗,视引流量拔除引流管,伤口愈合后,择日二次手术行骨折内固定。所有病例在取出原固定物和清理骨折断端时,尽可能地保留周围骨质和软组织;在复位时力求严格解剖复位,治疗后除3例仍未愈合(骨折端骨不连或假关节形成)外,其他病例均于术后 1年内愈合,有效率为 93%。
1.3 疗效评价 所有结果均参照股骨干骨折疗效评定标准[2]进行分类,优:骨折愈合牢固,骨折处髓腔开通,肢体短缩小于 2 cm,成角小于 10°,无旋转畸形,膝关节屈大于 90°;良:骨折处有较致密、连续性骨痂通过,骨折线不清楚,短缩2~4cm,成角10°~15°,旋转畸形小于5°,膝关节伸屈范围在30°~90°;中:骨折处单侧骨痂形成,骨折线仍可见,短缩大于4 cm,成角大于 15°,旋转畸形大于 5°,膝关节伸屈范围小于30°;差:骨不连或假关节形成。
2 结 果
本组所有病例均进行跟踪随访,随访时间最短 10个月,最长8年,平均41.9个月。术后定期复查并行影像学检查,其中35例获得骨性愈合,5例骨折端已有部分连续骨痂通过,3例仍未愈合,骨折端硬化。临床疗效评定,优 20例,良15例,中 5例,差3例。所有病例术后无感染、断钉及脂肪栓塞等并发症发生。
3 讨 论
股骨干骨折多为高能量创伤所致,常合并多系统损伤。在诸多治疗手段中,股骨髓内钉具有切口小、手术创伤小、操作相对简便等优点,已逐渐成为临床首选治疗股骨干骨折的方法。成功的髓内钉固定可缩短患者的住院时间、尽快恢复所有关节的活动、迅速恢复行走、缩短总体致残时间。但笔者对近年来我院应用带锁髓内钉固定股骨干骨折患者的疗效进行系统随访的过程中,发现术后骨折愈合延迟或不愈合的现象有所增加。骨折愈合是一个复杂的过程[3],影响骨折不愈合的因素有许多,如粉碎、不稳定、感染、软组织损伤、软组织的干预和血管供应的损失,这些影响骨折愈合的因素是众所周知的。其他因素如吸烟、营养不良和辐射,也可能影响骨折愈合。骨折延迟愈合、不愈合的判断主要是根据临床征象、X线片表现和治疗时间进行界定[4],骨折愈合时间虽然差别很大,但以临床征象及X线为基础,如骨折后 4个月,经X线片证实骨折端无明显骨痂生长,可诊断骨折延迟愈合[5];骨折后 7个月,经X线片证实骨折端无骨痂生长,骨折端硬化,诊断骨折不愈合。
本文仅探讨涉及临床治疗过程中影响骨折不愈合的因素,通过对本组病例的分析,发现治疗过程中仍存在以下几个影响骨折愈合的因素。
3.1 手术适应证的选择[6,7]带锁髓内钉治疗股骨干骨折较普通髓内钉的使用范围明显扩大,适用于小转子以下,距膝关节间隙9cm以上各种类型的股骨干骨折。但在适应证的选择上,带锁髓内钉适用于小粗隆以下的骨折,大、小粗隆必须完整,无骨折及病理改变;若骨折线太靠近骨折远端,骨折线距膝关节间隙小于 9 cm,带锁髓内钉控制旋转及短缩的能力明显减弱,不适合顺行插钉,而应改用髁钢板或股骨髁上髓内钉固定。
3.2 感染 无论是开放性还是闭合性的髓内钉固定,术后发生深部感染都很严重,甚至是灾难性的,尤其是切开复位髓内钉固定感染发生率居多,闭合复位髓内钉内固定术后感染率较低。术后感染可直接引起骨感染,破坏骨折端的正常供血而出现骨坏死,是导致骨折延迟愈合或不愈合的主要原因之一[8]。本组有1例因术后感染导致骨折不愈合。如果髓内钉固定后发生了深部感染,应该手术切开受累部位,所有的失活组织、碎骨片、肉芽组织、血肿都应清除,并应用抗生素广泛灌洗引流,同时行细菌培养,选用合适的抗生素,定期复查血常规、血沉及 C反应蛋白来监测患者的病情变化。如果髓内钉仍能提供固定作用,则必须原位保留髓内钉,拔出髓内钉将导致感染性骨折不愈合;但如果骨折发生感染并且髓内钉已经折断或提供的固定作用很小,应在切开引流的同时拔出髓内钉,可考虑改用外固定支架固定。
3.3 骨折复位情况及手术创伤 骨折端良好复位是恢复股骨力线、促进骨折端愈合的首要条件,尤其是股骨干骨折多由较大暴力引起,骨折端粉碎、移位较大,因此骨折端良好、准确的复位对骨折愈合尤其重要。同时术中要彻底清除骨折断端间的软组织,如遗留软组织嵌插于骨折端或在骨折粉碎较大时应用钢丝捆扎碎骨块时,应避免张力带嵌入骨折端内(本组有2例发生,见图1),导致骨折端不能紧密接触,对骨痂的爬行生长起到阻挡的作用,引起骨不愈合或生长不牢靠。手术创伤的程度对骨折的愈合也有较大的影响,就骨折内固定来说,手术中应注意对骨膜的保护,尽可能的保持其完整性,减少对骨膜的剥离。对于游离骨块术中要尽可能的保持其与骨膜及周围软组织的联系,过多的剥离外骨膜、扩髓、清除碎骨等均可破坏骨折端的血供,使骨折延迟愈合。
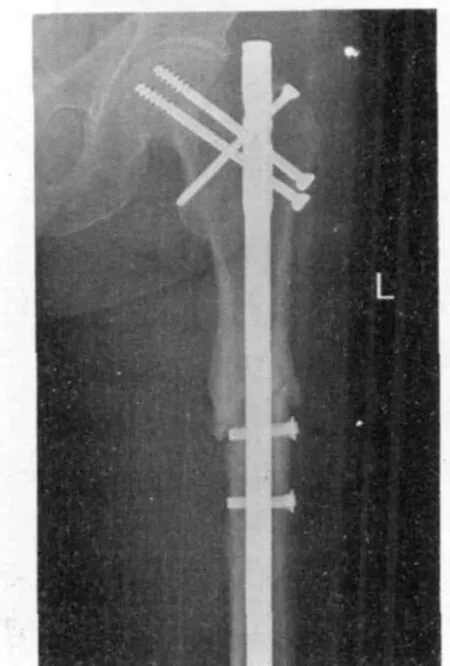
图1 钢丝捆扎带嵌入骨折端,骨折愈合不佳
3.4 植骨问题 骨折断端间存在间隙,特别是粉碎性骨折,长斜型骨折、多段骨折将使骨折愈合时间延长,骨折复位后如遗留较大的骨缺损,将严重影响骨折的愈合(见图 2~3),而植骨是公认的填补骨缺损、促进骨折愈合的可靠方法。对于骨缺损处,植入骨可以起到支架桥接的作用,引导新生骨细胞通过骨折处而达到骨折的愈合,同时移植骨还可以提供成骨细胞及钙质,对宿主骨也起到刺激成骨功能的作用。术中尽量考虑取患者自体骨植入,以松质骨为优,但如果考虑肢体缩短因素则可适当植入皮质骨[9]。
3.5 髓内钉的植入 术中髓内钉植入不合理,可导致术后主钉的断裂及锁钉的退出或断裂[7]。术中髓内钉植入不合理原因有两点,a)选针过细:此种情况多发生在术者初次做骨折内固定时,过分担心粗针插入髓腔发生滞针或强力打入将骨干胀裂,未行充分扩髓而盲目操作引起。b)髓内钉插入远折端的长度不足:一方面由于选针过短,另一方面骨折部偏下,远端力臂缩短,带锁髓内钉长度过短,或者远端锁钉锁定失败,令力学固定点过于靠近骨折端,使局部横向剪切力加大,造成应力性不稳,从而导致骨不愈合。

图2 骨折端缺损未植骨,骨折未愈合
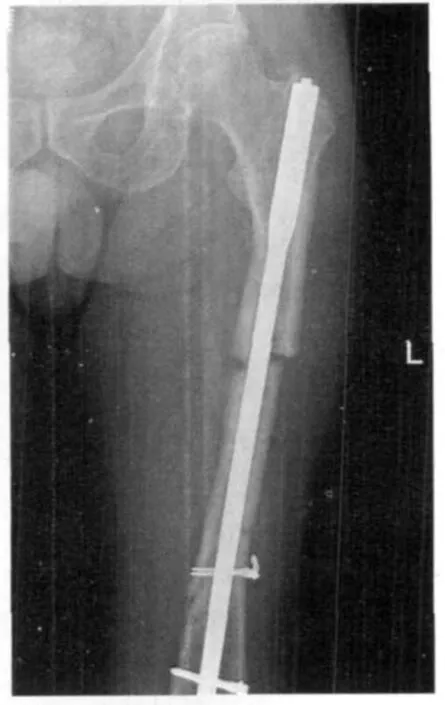
图3 股骨干多段骨折,骨折愈合不良
术后主钉断裂及锁钉的退出或断裂:a)髓内钉是通过股骨中轴线固定的,应力分布比较均匀,主钉断裂的机会相对比较少。而股骨发生骨折后,其外侧是张应力,内侧是压应力,骨折端锁钉受到内弯曲应力的影响(尤其粉碎性骨折),钉体受到的应力较大,另外受钉的质量的影响及术后过早负重均易造成主钉断裂,而影响骨折愈合。本组有3例发生主钉断裂(见图4)。b)近端锁钉是通过大、小转子固定的,和肢体承重方向有一定夹角,锁钉为全螺纹,虽退出的可能性不大,但可能发生断裂。发生断裂和退出的原因可能与过早负重有关,锁钉的螺纹部分是承重的薄弱点,螺纹和主钉锁孔缘卡住,负重锁钉易发生断裂,远端锁钉易发生退出。其原因是安放远端锁钉遇到困难,反复钻孔,造成骨孔过大,锁钉松动。本组有 9例发生了锁钉的松动或断裂(见图5~7)。
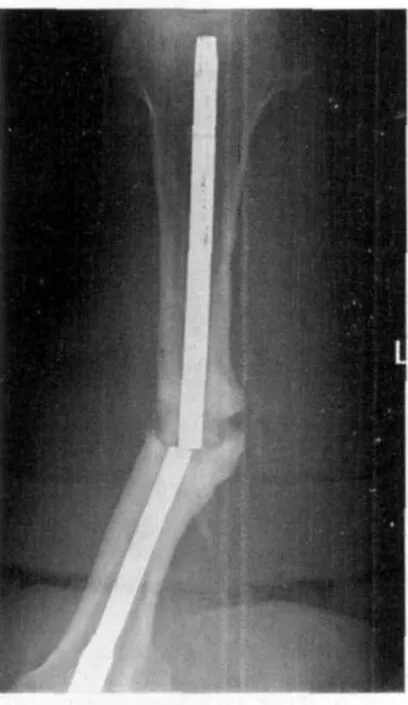
图4 原髓内钉断裂,骨折未愈合
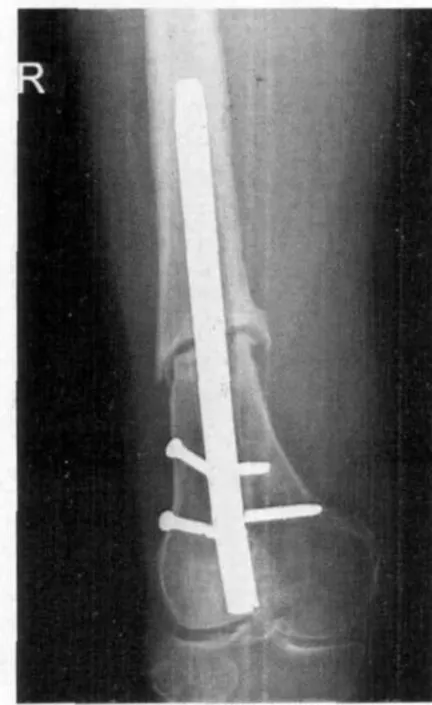
图5 远端锁钉断裂,骨折未愈合
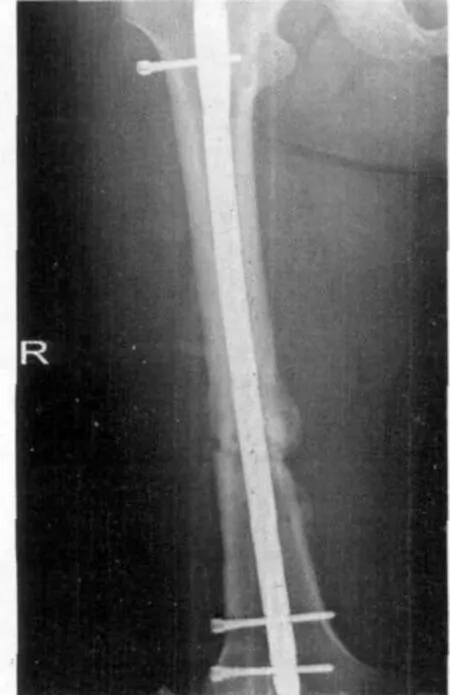
图6 近端锁钉松动,骨折愈合延迟
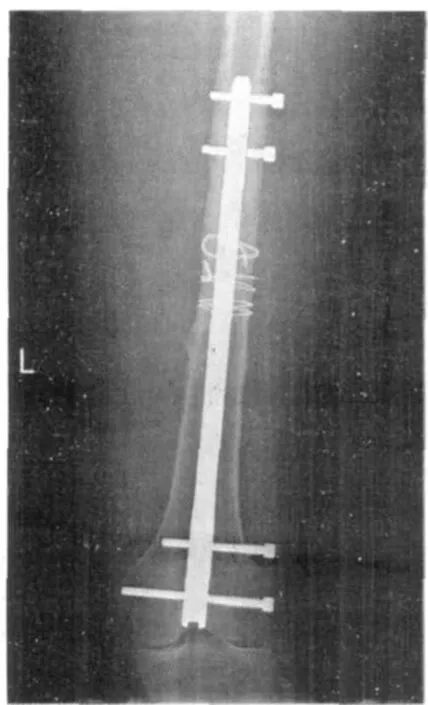
图7 远端锁钉松动,骨折愈合欠佳
3.6 带锁髓内钉静力型固定或动力型固定的选择 静力固定后是否动力化,何时动力化?带锁髓内钉依靠骨折近远端的锁钉控制骨折复位后的位置,防止复位后重新移位,有效地控制了骨干旋转、短缩、成角及患者术后康复快等自身独特优点[10],使其在股骨干骨折临床治疗上得到充分肯定。静力型带锁髓内钉适用于各种类型的长管状骨骨折,其具有控制肢体长度及旋转,允许骨折端有限活动的功能。多数患者骨折后可早期愈合,且无明显骨痂生长、骨折间隙增宽、断端部分骨吸收等延迟愈合征象时,就可虑行动力化固定[11]。动力型固定指的是骨折近远端一侧带锁钉,它允许髓内钉在髓腔内有限滑动,具有允许早期负重的特点,但只能用于断端紧密结合,无短缩倾向的稳定性骨折。动力化是将静力型固定变为动力型固定,从而增加骨折断端的轴向压力,避免骨折端过度应力遮挡,以促进骨折愈合。但目前临床上对带锁髓内钉静力固定后是否动力化,何时动力化,还没有确切的标准,时间段的掌握将直接影响骨折后期的愈合(本组10例考虑骨折愈合不良与动力化时机掌控有关,见图 8)。有作者推荐一种方法可用来确定动力型锁钉的位置,锁钉仅置于骨折的近端或远端以防止旋转,对于所有静态固定的带锁髓内钉,建议术后6~12周动力化(去除远端或近端锁钉或两端都去除)。Nomura等认为适宜的应力环境内促进骨折愈合,把静力型固定动力化,使骨折端获得应力刺激,更符合骨折愈合的生物力学要求[12]。目前多数学者发现许多静态固定带锁髓内钉治疗股骨干骨折的患者愈合率仍较高,他们对 100例股骨骨折前瞻性地全部采用静态 Russel-Taylor钉治疗,并不考虑骨折粉碎程度,骨折全部愈合,仅2例需改为动力化固定。笔者认为还是应遵循不稳定骨折用静力型固定,稳定骨折用动力型固定的原则,不稳定的骨折应根据复查的 X线片制定锻炼计划。动力化时间应以X线片为依据:静力固定术后 3个月以上,连续 3~6个月骨折端骨痂形成不明显,且逐渐出现间隙增大。主张对静力固定术后骨吸收期进行连续观察,骨折端确实无生物学愈合迹象,才能行动力化。动力化则是带锁髓内钉区别钢板的一大特点,重视静力固定术后骨吸收期与动力化后固定不稳期的随访,适时动力化,动力化后控制负重,促使骨折端愈合,避免患肢短缩。
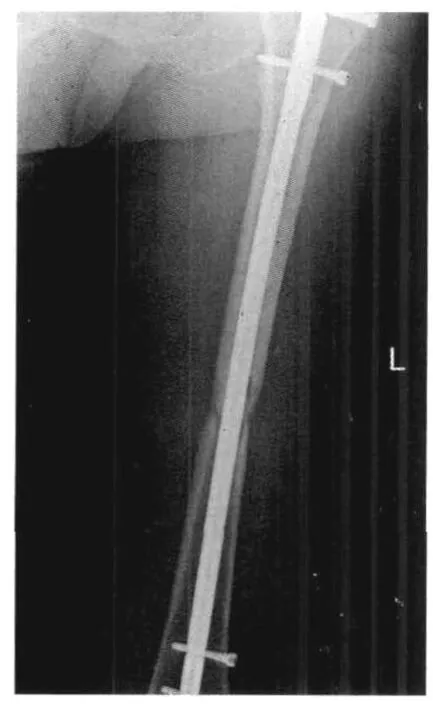
图8 远近端锁钉一直未取,骨折线存在,骨痂形成少
3.7 不恰当的功能锻炼及负重 术后有效的康复功能锻炼是骨折治疗的重要环节,应正确指导患者进行术后康复功能锻炼。康复不当或过早负重也是内固定失败的原因之一(见图 9)。任何部位的骨折都会造成肌肉的损伤,如果缺少及时有效的功能锻炼,必然引起肌肉萎缩、纤维增生、黏连,严重影响膝关节的功能。因此,应尽早进行无痛的主动和适度的被动功能锻炼,但应避免过早负重,早期禁止一切使骨折产生剪力及旋转应力的活动。本文有5例患者均较早进行了锻炼和负重行走,这可能也是导致骨愈合延迟及不愈合的原因之一。因此,带锁髓内钉固定是相对稳定的固定,早期应以被动的关节功能锻炼和主动的肌肉静力性收缩锻炼为主,要因人而异,根据患者的身体恢复情况、骨折固定的牢固程度、固定时间、骨折愈合情况,适度、适时进行功能锻炼。负重时间要看骨折的愈合情况,只有在临床和摄 X线片后,才能完全决定负重时间。目前普遍认为,股骨干骨折应用髓内钉固定能起到坚强稳定的固定作用,尤其是交锁髓内钉的应用。而实际上交锁髓内钉的锁钉与螺孔并非绝对适,存在着微动[13],因此远端及近端骨折仍然存在一定的活动余地,尤其是在旋转应力的作用下。同时不恰当的负重练习也会在骨折端产生应力,引起内固定的松动、失效,影响骨折的愈合。另外,早期负重虽可增加骨折端的接触,刺激血管新生和成骨因子分泌,促进骨折愈合[14],但对于局部骨缺损植骨的患者,其结果可能加快植骨的吸收和稳定的丧失,因此此类患者的早期负重应当慎重。过早负重,锁钉的螺纹部分是承重的薄弱点,螺纹和主钉锁孔缘卡住,负重时锁钉容易发生断裂。本文有 4例均为术后过早参加劳动或大负荷的功能锻炼,导致远端锁钉断裂或退出。锁钉退出多见于远端锁钉,可能安放远端锁钉时瞄准定位遇到困难,反复钻孔,造成骨孔过大,锁钉松动。建议这类患者术后没有达到骨性愈合前,患肢不要完全负重。在安放远端锁钉时,医生应积极争取一次性钻孔成功,避免反复钻孔。
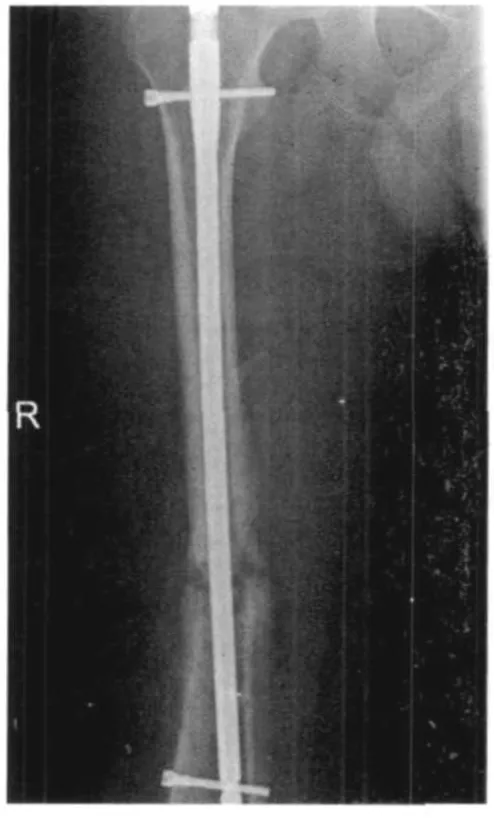
图9 术后不恰当的功能锻炼及负重,骨折端愈合不良
骨折的愈合是一个复杂而又多变的过程,任何干扰因素都会影响骨折修复的正常进行。股骨干骨折多由强大的直接暴力所致,另外,由于骨折端的不稳定,若无稳定的固定,由于扭转、剪力等应力影响骨折端,也可能导致骨折延迟愈合或不愈合;但若固定过于坚强,由于形成应力遮挡,也将对骨折的愈合产生影响。带锁髓内钉治疗股骨干骨折其优势是明显的,随着应用技术的提高和研究的不断深入,并发症会逐渐减少,这项技术也会更好的应用于临床,服务于患者。
[1] Robert R.Simo N,Steven J.急诊骨科学 [M].肖德明,译.第 4版.北京:人民卫生出版社,2004:303.
[2] 刘志雄.骨科常用诊断分类方法和功能结果评定标准[M].北京:北京科学技术出版社,2005:294.
[3] MegasP,Syggelos SA,KontakisG,etal.Intramedullary nailing for the treatment of aseptic femoral shaft non-unions after plating failure:effectiveness and timing[J].Injury,2009,40(7):732-737.
[4] 葛宝丰,卢世壁.骨科手术学[M].第 2版.北京:人民军医出版社,2009:423-424.
[5] 何智勇,李晓玲,刘康,等.自体成骨细胞培养移植治疗骨折延迟愈合 /不愈合11例初步观察报告[J].中国矫形外科杂志,2008,16(12):957-958.
[6] 罗先正,邱贵兴.髓内钉内固定[M].北京:人民卫生出版社,2000:82.
[7] 胥少汀.骨科手术并发症预防与处理 [M].北京:人民军医出版社,2002:70-80.
[8] Elmrini A.Intramedullary nailing for open fractures of the femoral shaft:evaluation of contributing factors on deepinfection and non-union using multivariate analysis[J].Injury,2006,37(9):922-923.
[9] 陈杰,陈舰,叶征,等.股骨干骨折髓内钉固定术后骨折不愈合的防治 [J].实用骨科杂志,2007,13(10):634-637.
[10]高堂成,张春才,王家林,等.静立型绞锁髓内钉动力化治疗下肢股骨干骨折延迟愈合 [J].临床骨科杂志, 2003,6(4):314-316.
[11]李涧,董启榕,周海斌,等.交锁髓内钉动力化对骨折愈合的影响 [J].南通大学学报,2008,28(4):299-300.
[12] Nomura S,Takano YT.Molecular events caused by stress in bone[J].Martix Biol,2000,19(2):91-96.
[13]王亦璁.骨与关节损伤[M].第 3版.北京:人民卫生出版社,2001:165-226.
[14] Arazi M,Ogun TC,Oktar MN,et al.Early weightbearing after statically locked reamed intramedullary nailing of comminuted femoral fractures:is it a safe procedure[J].J Trauma,2001,50(4):711-716.

