甲状腺激素及促甲状腺素在2型糖尿病中的变化
张秀华, 郗光霞, 魏正俐, 王雅萍 (山西医科大学第二临床医学院内分泌科, 太原 03000;太原市人民医院内分泌科;通讯作者,E-mail:bettyxgx006@hotmail.com)
甲状腺激素及促甲状腺素在2型糖尿病中的变化
张秀华1,2, 郗光霞1*, 魏正俐2, 王雅萍2(1山西医科大学第二临床医学院内分泌科, 太原 030001;2太原市人民医院内分泌科;*通讯作者,E-mail:bettyxgx2006@hotmail.com)
目的 探讨甲状腺激素及促甲状腺激素在2型糖尿病患者中的变化。 方法 比较2型糖尿病组(n=200)与糖耐量正常组(n=200)患者血清促甲状腺激素(TSH)、游离甲状腺激素(FT4)、游离三碘甲状腺原氨酸(FT3)的变化。采用微粒子免疫发光技术测定TSH、FT4、FT3。 结果 2型糖尿病组血清中FT3水平较糖耐量正常组降低(P<0.05),TSH及FT4两组间比较差异无统计学意义(P>0.05)。 结论 2型糖尿病患者应当重视甲状腺激素的测定,以利于早期筛查和防治。
促甲状腺激素; 甲状腺激素;2型糖尿病
2 型糖尿病(type 2 diabetes mellitus,T2DM)为多因素引起的以慢性高血糖为特征的全身代谢性疾病。国内外研究发现2型糖尿病患者存在甲状腺激素异常,可能作为病因参与2型糖尿病的发病过程,并可能与2型糖尿病并发症有关[1]。有研究显示,2型糖尿病患者甲状腺激素改变主要表现为FT3的降低[2,3]。本文通过分析血清促甲状腺激素(TSH)、游离甲状腺激素(FT4)及游离三碘甲状腺原氨酸(FT3)在2型糖尿病患者中的变化,旨在探讨2型糖尿病患者FT3降低的原因。
1 对象和方法
1.1 对象与分组 2型糖尿病组(T2DM组):选自2009-01~2009-12就诊于山西医科大学第二临床医学院内分泌科患者200例,女性106例,男性94例,平均年龄为(50.5±4.7)岁,符合世界卫生组织(WHO)1999年诊断标准。糖耐量正常组(NGT组):选自同期本院体检中心糖耐量正常者200例,平均年龄(50.3±4.9)岁,女性103例,男性97例。排除标准:①正在使用影响甲状腺功能的药物;②近期(3个月内)患有急性疾病(如心肌梗死)、严重感染、创伤等处于应激状态的患者;③恶性肿瘤;④严
重的心、肝、肾脏衰竭及高血压患者;⑤孕妇或者哺乳期者;⑥有放射线接触史者;⑦有甲状腺疾病者。
1.2 各指标的测定方法
1.2.1 甲状腺激素及促甲状腺激素测定 应用美国雅培公司生产的AXSYMM免疫分析仪及配套的同批试剂,采用微粒子免疫发光技术用同一批试剂测定 TSH、FT4、FT3。
1.2.2 空腹血糖(FPG)、餐后2 h血糖(OGTT 2 hPG)测定 应用日本奥林巴斯AU-640全自动生化分析仪,采用葡萄糖氧化酶法,用RANDOX生物技术有限公司提供的同一批试剂测定。
1.2.3 体重指数(BMI)测定 受检对象空腹排便后,脱去外衣和鞋袜,取直立位,站立于体重计上,双眼平视前方,头颅枕骨、臀部最高点和足后跟三点成一线与测量尺相靠,由固定人员测得数据为身高,精确至1 cm,待数值稳定后读取体重千克数,精确至0.5 kg,以体重/身高2计算 BMI。
1.3 统计学分析 数据处理均采用SPSS13.0软件,正态分布的计量资料以±s表示,TSH为非正态分布的计量资料经对数转换为正态分布的资料,两组间比较采用t检验,P≤0.05为差异有统计学意义。
2 结果
两组研究对象的血压、体重、体重指数比较差异无统计学意义(P>0.05,见表1)。而两组间FPG、OGTT 2 hPG比较差异有统计学意义(P<0.05)。
表1两组患者一般临床特征比较(±s)

表1两组患者一般临床特征比较(±s)
与 NGT组比较,*P <0.05
组别 n 体重/kg 体重指数/(kg/m2)收缩压/mmHg 舒张压/mmHg FPG/(mmol/L) OGTT 2 hPG/(mmol/L)NGT 组 200 60.2 ±2.5 24.6 ±2.5 125 ±11 78 ±11 4.97 ±1.036.76 ±1.02 T2DM 组 200 60.1 ±2.7 24.8 ±2.2 123 ±12 79 ±10 8.26 ±1.09* 13.24 ±1.01*
T2DM组FT3明显低于 NGT组(P<0.01),而T2DM组与NGT组FT4、TSH水平比较差异均无统计学意义(P>0.05,见表2)。
表2两组FT3、FT4和TSH水平的比较(±s)
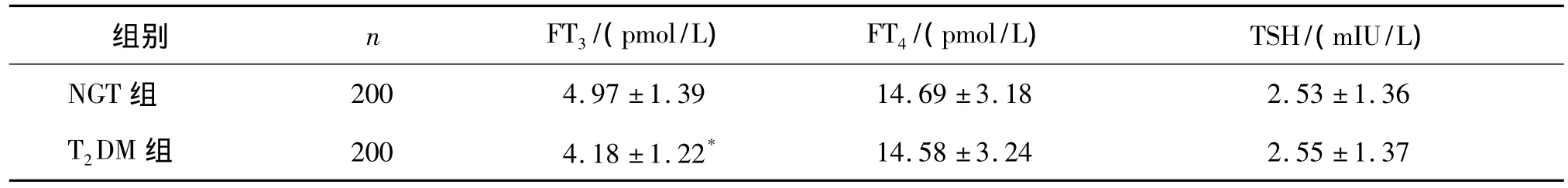
表2两组FT3、FT4和TSH水平的比较(±s)
与 NGT组比较,*P <0.01
组别 n FT3/(pmol/L) FT4/(pmol/L) TSH/(mIU/L)NGT组200 4.97 ±1.39 14.69 ±3.18 2.53 ±1.36 T2DM 组 200 4.18 ±1.22*14.58 ±3.24 2.55 ±1.37
3 讨论
本文显示,2型糖尿病患者甲状腺激素改变主要表现为FT3的降低,其原因可能是,2型糖尿病是一种非特异炎症性疾病,与胰岛素抵抗和糖尿病并发症密切相关:①2型糖尿病患者的肿瘤坏死因子(TNF-α),白细胞介素(IL-1,IL-6)等水平明显升高[4],有研究显示,TNF-α、IL-6 可阻断 TSH 的释放及抑制甲状腺内过氧化物酶mRNA的合成,分别使反-三碘甲状腺原氨酸(rT3)、三碘甲状腺原氨酸(T3)的产生减少[5]。②2型糖尿病时机体处于分解代谢状态,可影响甲状腺滤泡细胞的能量利用,导致碘泵功能障碍,致甲状腺摄碘能力降低,使碘的有机化受到影响;同时,甲状腺对TSH的反应性降低,影响甲状腺激素的合成。③胰岛素分泌的绝对或相对不足可使外周组织5'-脱碘酶的活性下降,加之代谢紊乱影响到肝脏对5'-脱碘酶合成分泌减少,导致T4向T3转化减少,出现甲状腺激素水平及活性降低[6]。④2型糖尿病患者由于代谢紊乱、酸碱平衡失调、感染、组织缺氧等各种原因,可直接或间接影响下丘脑-垂体-甲状腺轴系统的功能,也可使甲状腺激素生成减少。⑤2型糖尿病患者血清中FT3的降低与血糖控制不佳、代谢紊乱显著相关[7]。本研究中FT4水平无明显变化并且TSH不因FT3的降低而反馈性升高,说明2型糖尿病FT3减少的主要原因是FT4在血液中转化FT3障碍,而并非是甲状腺功能低下的结果。综上所述,2型糖尿病患者体内细胞因子分泌异常及胰岛素作用障碍可导致甲状腺激素及促甲状腺激素的改变。
[1] 张宏,方佩华,郑凝,等.住院2型糖尿病患者甲状腺功能状态的分析[J].国际内分泌代谢杂志,2007,27(2):139 -141.
[2] 周飞华,徐海峰,周润锁,等.糖尿病患者血清甲状腺激素检测的临床意义分析[J].放射免疫学杂志,2008,21(4):295-296.
[3] 左玉如.糖尿病患者血清T3,FT3的变化及其意义[J].中国现代药物应用,2008,2(4):8 -9.
[4] Mora C,Navarro JF.The role of inflammation as a pathogenic factor in the development of renal diabetes[J].Curr Diab Rep,2005,5:399-401.
[5] Lu L,Zhang Q,Pu LJ,et al.Elevation of tumor necrosis factor-alpha,interleukin-1beta and interleukin-6 levels in aortic intima of Chinese Guizhou minipigs with streptozotocin induced diabetes[J].Chin Med(Engl),2007,120:479 -484.
[6] Kohrle J.Thyroid hormone transporters in health and disease:advances in thyroid hormone deiodination[J].Best Pract Res Clin Endocrinol Metab,2007,21(2):173 -191.
[7] Owecki M,EI Ali Z,Nikisch E,et al.Serum insulin levels and the degree of thyroid dysfunction in hypothyroid women[J].Neuro Endocrinol Lett,2008,29:137 -140.
R587.1
A
1007 -6611(2011)02 -0130 -02
10.3969/J.ISSN.1007 -6611.2011.02.009
张秀华,女,1978-07生,在读硕士,E-mail:angang518@126.com.
2010-12-20]
——内分泌科住院患者的护理安全隐患与应对措施

