标准大骨瓣减压与常规骨瓣减压治疗重型颅脑损伤的临床效果对比
孙华北
(江苏省邳州市人民医院脑外科,江苏邳州 221300)
标准大骨瓣减压与常规骨瓣减压治疗重型颅脑损伤的临床效果对比
孙华北
(江苏省邳州市人民医院脑外科,江苏邳州 221300)
目的:比较标准大骨瓣减压与常规骨瓣减压治疗重型颅脑损伤的临床效果。方法:回顾性分析手术治疗重型颅脑损伤患者108例患者的临床资料,采用标准大骨瓣减压治疗62例患者为A组,采用常规骨瓣减压治疗46患者为B组,比较两组患者术后第3、5、7天颅内压及术后6个月的临床疗效。结果:A组患者的临床效果好于B组,两组在控制术后颅内压及术后6个月临床疗效方面比较,差异有统计学意义(P<0.05)。结论:临床手术治疗重型颅脑损伤时,应首选标准大骨瓣减压治疗,可有效降低术后颅内压,并显著改善患者的预后。
标准大骨瓣减压;常规骨瓣减压;重型;颅脑损伤
重型颅脑创伤患者系指GCS评分≤8分的危重症患者,其临床特点为病情严重、发展速度快、预后差[1]。特别是合并广泛脑挫裂伤患者,术后恶性颅内高压,病死率较高,有关文献[2]报道平均高达52%。重度颅脑损伤的主要病理变化之一为恶性颅内压增高,保守治疗多难以奏效,手术减压是其主要的治疗措施[3]。笔者回顾性分析了本科采取标准大骨瓣减压与常规骨瓣减压治疗重型颅脑损伤108例患者的临床资料,比较了两者的临床效果,现报道如下:
1 资料与方法
1.1 一般资料
回顾性分析本科2006年1月~2009年12月,符合重度颅脑损伤诊断标准[4]患者108例,颅脑损伤后至手术时间间隔为8 h以内,临床表现为头痛、恶心、呕吐、意识障碍及生命体征改变等症状,伴有单侧或双侧瞳孔散大、肢体偏瘫、病理反射阳性。头颅CT提示为广泛脑挫裂伤、出血、水肿,急性硬膜下血肿合并脑挫裂伤,急性脑内血肿合并脑挫裂伤和颅内多发性血肿,且排除了单纯硬膜外血肿,无严重的脊柱及胸腹脏器合并伤及严重的心、脑、肝、肾等重要脏器器质性病变。采用标准大骨瓣减压治疗62例患者为A组,男43例,女19例,年龄21~65岁,平均36.7岁,平均GCS评分为5.06分;采用常规骨瓣减压治疗46例患者为B组,男33例,女13例,年龄25~68岁,平均38.1岁,平均GCS评分为5.38分。两组患者在年龄结构、性别组成、颅脑损伤严重程度、损伤后至手术间隔时间等方面差异无统计学意义 (P>0.05),具有可比性。
1.2 治疗方法
两组患者给予术前处理后,即给予手术治疗。术后给予抗感染、止血、脱水治疗,给予营养脑细胞、神经促醒药物治疗,保持呼吸道通畅,若有上呼吸道梗阻症状,则及时行气管切开。
1.2.1 A组治疗方法 经气管插管全麻后,根据血肿部位,去除骨瓣(约12 cm×15 cm),硬脑膜扩大减张缝合,对于双侧脑挫裂伤血肿的患者行双侧开颅减压方法,双侧瞳孔散大患者先行床边锥颅减压,然后快速送手术室治疗。
1.2.2 B组治疗方法 经气管插管全麻后,根据血肿部位,采取单侧或双侧颞顶瓣或额颞瓣开颅减压法,去除常规骨瓣(约6 cm×8 cm),硬脑膜扩大减张缝合。
1.3 观察方法及评价标准
通过腰椎穿刺,监测术后第3、5、7天颅内压并记录。术后6个月随访患者,按格拉斯哥预后评分 (Glasgow Outcome Scale,GOS)判断疗效[5],①良好(5 分):恢复良好,能恢复工作、学习,CT检查无阳性结果;②中残(4分):尚存某些神经、精神障碍症状,生活能自理,CT检查基本正常;③重残(3分):意识清楚,生活需他人照料,CT检查有所好转;④植物生存(2分):植物生存或长期昏迷,病情与治疗前比较无改善,甚或恶化;⑤死亡(1分)。良好、中残、重残病例合计为总有效病例。
1.4 统计学方法
采用SPSS 13.0统计软件行t检验和χ2检验,所得数据均采用±s表示,以P<0.05为差异有统计学意义。
2 结果
2.1 两组患者术后颅内压比较
通过腰穿,监测术后第3、5、7天颅内压并记录,行t检验。见表1。
表1 两组患者术后颅内压比较(±s,mmHg)
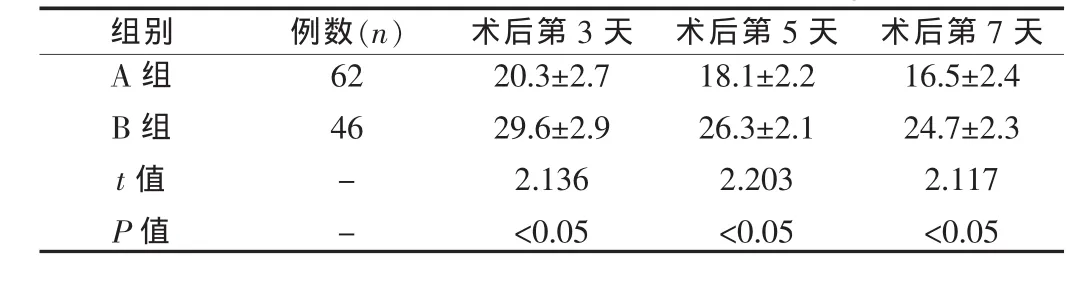
表1 两组患者术后颅内压比较(±s,mmHg)
A组组别 例数(n)62 46 B组t值P值--术后第3天20.3±2.7 29.6±2.9 2.136<0.05术后第5天18.1±2.2 26.3±2.1 2.203<0.05术后第7天16.5±2.4 24.7±2.3 2.117<0.05
A组术后第3、5、7天颅内压明显低于B组,两组比较,差异具有统计学意义(P<0.05)。
2.2 两组患者术后6个月的临床疗效比较
按上述标准,术后6个月随访两组患者,统计并行χ2检验,见表2。
3 讨论
重型颅脑损伤的残死率较高,主要是由于原发性脑损伤后,继发性脑水肿所致的持续性难治性颅内高压,这种状况的存在又加重了脑继发性损伤[6]。手术是治疗重型颅脑外伤主要方法之一,正确的手术方案可以减轻及阻断继发性脑损害、控制病情、保存神经功能、挽救患者的生命,可以为后继治疗创造条件,对预后及提高生存质量具有决定性意义[7]。常规的减压根据挫裂伤和血肿的部位采用额颞瓣、颞顶瓣或额瓣等小骨窗减压,减压十分有限,在清除血肿和坏死组织的同时,需切除部分正常的脑组织,将严重影响日后神经功能,术后还可能引发血肿清除、急性减压后脑组织缺血再灌注所致的脑膨出和脑组织嵌顿[3]。标准大骨瓣减压优点是[8]:①骨窗减压范围大,消除了脑肿胀对侧裂血管、大脑凸面静脉的压迫,可促进血液回流,减轻脑膨出,达到充分外减压目的;②术野开阔,骨窗够低,能充分暴露额颞极,清除血肿及坏死失活的脑组织彻底,止血可靠,必要时可切除部分额颞极脑组织,达到充分内减压;③内外减压充分,易使颞叶钩回疝自行复位,使脑脊液引流畅通,有利于防止急性脑膨出。
笔者通过回顾性临床对比发现,标准大骨瓣减压与常规骨瓣减压治疗重型颅脑损伤时,在控制术后颅内压及术后6个月患者临床疗效方面比较,差异有统计学意义(P<0.05),标准大骨瓣减压的临床效果好于常规骨瓣减压的临床效果。因此,临床手术治疗重型颅脑损伤时,应首选标准大骨瓣减压手术方案,可有效降低术后颅内压,保护脑组织,并可显著改善患者的预后,降低死亡率。
[1]梁思泉,只达石.重型颅脑创伤患者大骨瓣减压手术的意义[J].中国现代神经疾病杂志,2005,5(3):199-201.
[2]万金中,丁斌,程谦,等.133例颅脑损伤双侧瞳孔散大病人救治体会[J].临床神经外科医学,2002,7(1):231.
[3]耿凤阳,朱建新,付强.等.标准大骨瓣减压治疗重型颅脑损伤疗效分析[J].中国现代手术学杂志,2008,12(3):223-225.
[4]江基尧,朱诚,罗其中,等.颅脑创伤临床救治指南(修订本)[M].2版.上海:第二军医大学出版社,2003:70.
[5]刘运生,欧阳珊.神经系统疾病诊断治疗学[M].北京:人民卫生出版社,2002:298.
[6]李东海,卢庆弘,王文权,等.标准大骨瓣减压术在重型颅脑损伤治疗中的应用[J].广西医学,2007,29(8):1201-1202.
[7]段国升,朱诚.颅脑损伤临床救治指南[M].上海:第二军医大学出版社,2002:27-35.
[8]李云辉,林中平,黄建龙,等.标准外伤大骨瓣减压术治疗严重对冲性颅脑损伤[J].中国临床神经外科杂志,2006,11(2):117-118.
Standard large trauma craniotomy decompression therapy with conventional clinical effects of severe brain injury compared
SUN Huabei
(Department of Brain Surgery,the People′s Hospital of Pizhou,Jiangsu Province,Pizhou 221300,China)
Objective:To compare the clinical effects of standard hemicraniectomy and routine craniectomy in treatment of heavy traumatic brain injury.Methods:Retrospective analysising 108 cases clinical data of heavy traumatic brain injury,62 patients were group A by using standard hemicraniectomy treatment,46 patients were group B by using routine craniectomy treatment,then compare the 3、5、7 days intracranial pressure after surgery and the postoperative clinical effects after 6 mouths.Results:A group′s clinical effect was better than B group′s,there was a significant statistical significance(P<0.05)in postoperative intracranial pressure control and the postoperative clinical effects after 6 mouths.Conclusion:In surgical treatment of heavy traumatic brain injury,we should use standard hemicraniectomy first,it should reduce postoperative intracranial pressure and improve patients′prognosis obviously.
Standard hemicraniectomy;Routine craniectomy;Heavy;Traumatic brain injury
R651.1+5
A
1674-4721(2010)10(a)-017-02
2010-07-15)

